Légzési nehézség
Légzési nehézség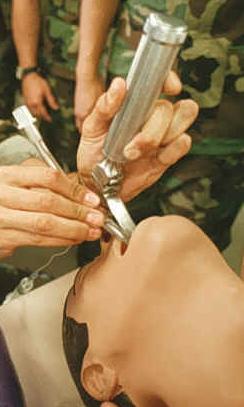 Az orotrachealis intubáció (itt a manöken látható) a légzési zavarok kezelésére szolgál.
Az orotrachealis intubáció (itt a manöken látható) a légzési zavarok kezelésére szolgál.
| Különlegesség | Sürgősségi orvoslás, tüdőgyógyászat és újraélesztés. |
|---|
| CISP - 2 | R99 |
|---|---|
| ICD - 10 | J96.0 |
| BetegségekDB | 6623 |
| eGyógyszer | 167981 |
| eGyógyszer | med / 2011 |
| Háló | D012131 |
| Tünetek | Dyspnoe , cyanosis . |
| Okoz | Tüdőbetegség , szívelégtelenség , akut légzési distressz szindróma , COPD dekompenzáció . |
| Kezelés | Oxigénterápia és az ok kezelése. |
A légzési distressz egy légzési elégtelenség hirtelen fellépő és manifesztálódik, mint nehézlégzés fontos (légszomj). A légzőrendszer már nem tudja biztosítani az oxigén és a szén -dioxid normális gázcseréjét . Ez egy olyan orvosi vészhelyzet , amely életveszélyes lehet a beteg számára, és az intenzív osztályok kórházi ápolásának körülbelül egyharmadát okozza.
A légzési nehézségnek két fő típusa van: hipoxémiás , amikor csak az oxigén parciális nyomása csökken az artériás vérben, és hiperkapnikus , amikor hozzáadják a szén -dioxid parciális nyomását .
A diagnózis a légzési distressz mindenekelőtt klinikai: néhány további vizsgálatok szükségesek, és ezek uralják a mérése az oxigéntartalom a vér által saturometer , a tanulmány a gázok a vér egy artériás minta és a mellkas -rózsaszín . Más vizsgálatok azonban lehetővé teszik az etiológiai diagnózis pontosítását és a kudarcot okozó folyamat azonosítását.
A felnőttek és a gyermekek egyaránt szenvedhetnek légzési nehézségektől. Felnőtteknél a tüdőfertőzések , a krónikus hörghurut dekompenzációja , az akut légzési distressz szindróma (ARDS) és a szívelégtelenség a leggyakoribb okok. Kisgyermekeknél a bronchiolitis és a bakteriális tüdőfertőzések fordulnak elő leginkább. Újszülötteknél az ARDS és a meconium belélegzése elsősorban érintett.
A légzési distressz kezelése elsősorban a belélegzett oxigén további ellátásán alapul. Ez elsősorban oxigénszemüveggel , nagy koncentrációjú maszkkal vagy nagy áramlású orr -oxigénterápiás rendszerrel valósítható meg . Ha ez a kezelés nem elegendő, lélegeztető berendezést kell létrehozni. Ez lehet nem invazív , egy nasolabialis maszk segítségével, amely nyomás alatt álló levegőt juttat a beteghez, vagy invazív, trachealis intubációval . Végső megoldásként bizonyos esetekben meg lehet kezdeni a testen kívüli membrán oxigenizálást (ECMO). A légzési nehézség okát párhuzamosan kezelik.
A kezelést főként a tünetek, a pulzoximéter és az artériás vérgázelemzés követi.
A légzési panaszok prognózisa az okoktól függően nagyon változó. Az összes halálozás megközelítőleg 30%, és magasabb a szélsőséges életkorú betegeknél, a jelentős társ- kóros megbetegedésekben szenvedőknél és a nagyobb kezdeti súlyosságú betegeknél. Túlélő betegeknél a tüdőfunkció helyreállása hosszú, de a légzési következmények általában közepesek. Az életminőség azonban évekig romolhat.
Járványtan
A légzési nehézségek gyakorisága Nyugat -Európában 78 és 150 között van 100 000 lakosra.
Egy 2002 -ben végzett tanulmány körülbelül 1500 felnőtt betegen, akik 16 ország intenzív osztályára kerültek, azt találták, hogy 32% -uk légzési nehézség miatt került felvételre. Az egyéb okokból befogadott betegek közül 35% -uk légzési zavart mutatott ki kezdeti patológiája során.
Ami a gyermekeket illeti, ez gyakori oka a gyermek -intenzív osztályra való felvételnek, a betegek legfeljebb kétharmadát érinti. Egy brit tanulmányban, amely az intenzív gyermekgyógyászati osztályokra való felvétel okairól készült, 1982 -ben a gyermekek 20% -át, 1995 -ben 19% -át, 2006 -ban pedig 27% -át érintették a légzőszervi megbetegedések.
Definíció és patofiziológia
Tábornok
Akut légzési elégtelenség akkor fordul elő, amikor a légzőrendszer hirtelen nem biztosítja az oxigén és a szén -dioxid gázcseréjét . Általában az artériás vérben oldott gázok elemzése határozza meg . Az artériás oxigén parciális nyomás ( PaO 2 ) kisebb, mint 60 Hgmm (azaz 8,0 kPa ) a küszöbérték a hipoxémia állapotának meghatározásához . Ez tükröződik az impulzus -oximetria csökkenésében , a perifériás oxigéntelítettség (SpO 2 ) 80 és 94%között van.
A légzési zavar típusai
Általában megkülönböztetünk:
- hipoxémiás légzési elégtelenség , az úgynevezett "1. típus",
- hiperkapnikus légzési elégtelenség , más néven "2. típus".
- Egyes orvosok megkülönböztetik az akut légzési elégtelenséget is, amelyet „3 -as típusnak” (perioperatív összefüggésben) és „4 -es típusnak” neveznek ( hemodinamikai sokk állapotában fordul elő ).
Hipoxémiás légzési elégtelenség
Hipoxémiás légzési elégtelenség is előfordulhat több körülmény tönkremeneteléhez vezet a tüdő is: megfelelő szellőzés / perfúziós arány, megjelenése egy sönt hatás , károsodott alveoláris kapilláris diffúzió, vagy alveoláris hipoventilációs.
Hiperkapnikus légzési elégtelenség
Hiperkapnikus légzési elégtelenség lép fel a szellőzési mechanika rendellenességei során, ami megakadályozza a CO 2 eltávolítását . A hipoxémiát ezután hiperkapnia kíséri, amelyet 45 Hgmm -nél (azaz 6,0 kPa ) nagyobb PaCO 2 határoz meg . A CO 2 felhalmozódása csökkenti a vér pH-ját; a légzési acidózis rendeződik, ha ez lesz kevesebb , mint 7,35 .
A gyermekek különleges esete
A gyermekek, különösen a fiatalabbak, nagyobb valószínűséggel szenvednek légzési nehézségben, mint a felnőttek. Valójában a légutak kisebb szakaszai növelik a légáramlással szembeni ellenállást, és váladék vagy ödéma révén megkönnyítik a hörgők elzáródását. A mellkasfaluk alacsonyabb merevsége szintén hozzájárul a fokozott szellőztetési munkához. A rekeszizom és a kiegészítő légzőizmok is kevésbé lomha izomrostokat tartalmaznak, mint a felnőtteké, ami megkönnyíti a légzési kimerülést. Végül, a nagyon kisgyermekek éretlen idegrendszerrel rendelkeznek, ami hajlamosítja őket apnoe és bradypnea kialakulására .
Klinikai tünetek
A légzési distressz diagnózisa elsősorban klinikai jellegű, és közvetlenül a beteg ágyánál állapítható meg. A klinikai kép egyesíti a légzőrendszeri támadás közvetlen következményeit és a test által végrehajtott kompenzációs intézkedéseket.
A küzdelem jeleit a légzésszám növekedése ( polypnea ) uralja, ami a légzőizmok megfeszülésével járhat .
A súlyosság jelei, más néven csőd jelei az érintett szervektől függően változnak. Ezek tükrözik a légzési distressz globális hatását, és leggyakrabban a ventillációs segítség szükségességét jelzik. Légzési szinten a paradox hasi légzés és a cianózis a fő jel. Ez utóbbi hiányozhat súlyos vérszegénységben , ha a hemoglobinszint kevesebb, mint 5 g · dl -1 . Neurológiailag a hiperkapnia, ha jelen van, asterixist és az éberséget és a viselkedést zavarja (izgatottság vagy kóma). Végül a keringési tervben az akut cor pulmonale jobb szívelégtelenség. Ez kíséri a paradox pulzus , és összefüggésbe hozható szív- és érrendszeri megbetegedések akár sokk .
Ha hypercapnia van jelen, a kép kiegészülhet erős izzadással.
A neuromuszkuláris betegségek hordozói, felnőttek és gyermekek egyaránt kevés klinikai tünetet mutathatnak; ezekben a populációkban a légzési nehézséget könnyen kiváltani kell, és el kell végezni az artériás gázmérést. Időseknél a kevésbé egyértelmű klinikai tünetek diagnosztikai vándorláshoz vezethetnek.
További tesztek
A fiziológiai állandók ( szív- és légzésszám , vérnyomás , oxigéntelítettség ) mérése befejezi a klinikai vizsgálatot, és lehetővé teszi a helyzet súlyosságának gyors felmérését. Kevés további vizsgálat szükséges a légzési distressz diagnózisának megállapításához. Vészhelyzetekben a diagnózis felállításához csak a mellkasröntgen és az artériás vérgázvizsgálat szükséges. A tájékozódás első elemei szerint azonban más vizsgálatokat is lehetne végezni a légzési zavar okának meghatározására. Nem szabad azonban késleltetniük a kezelés kezdetét.
A szabványos vérvizsgálattal lehet mutatni, hogy egy ok: hyperleukocytosis esetén bakteriális fertőzés, növekedni CRP esetén a gyulladás, növekedése D-dimer esetén tüdőembólia , BNP esetén szívelégtelenség.
Az echokardiogram és a mellhártya hasznos lehet a hipoxémiás légzési elégtelenség okainak megkülönböztetésében. A számítógépes tomográfia (CT) mellkasa tüdőembólia, fibrózis jeleit mutathatja ki, vagy finomabb elváltozásokat határozhat meg a mellkas röntgenfelvételén. A fertőző összefüggésben (láz vagy gennyes köpet), egy elemzést a köpet , valamint a vér kultúrák is lehetővé teszi, hogy keressen a felelős baktériumokat. Az influenzát szisztematikusan keresik a lázas betegek járványai során.
A bronchoszkópia jelezhető, ha a légzési nehézség oka nem nyilvánvaló. Lehetővé teszi mintavételt bakteriológiai célokra, de a hörgőfa morfológiájának feltárását is, ha szükséges biopsziát végez, és bronchoalveoláris mosást végezhet .
Diagnosztikai eljárás
A légzési nehézségeknek számos oka lehet. Az etiológiai diagnózis klinikai vizsgálaton alapul, amelyet mellkasi röntgen és artériás gázelemzés egészít ki.
Az első diagnosztikai lépés a felső légutak szabadságának ellenőrzése. Ez a diagnózis klinikai. Az idegen test belélegzése a leggyakoribb oka a nyelési rendellenességekben szenvedő gyermekeknek és időseknek, de minden olyan betegség, amely ENT gége- vagy légcsőelzáródást eredményez, valószínűleg érintett. Gége tumor , szűk tracheastenosis , gégefedő-gyulladást , vagy angioödéma tehát lehet vonni. Ha a légutak szabadok, a mellkas röntgensugarak és az auskultáció diagnosztizálhatják a mellhártya és a tüdő parenchima károsodását . A pleurális szinten minden nagy mennyiségű effúzió ( pneumothorax vagy folyadék effúzió ) valószínűleg légzési zavart okoz. A tüdő szintjén az atelectasis egy többé-kevésbé fontos terület szellőztetésének hiánya, gyakran mechanikai obstrukcióval. A jelentős tüdőtérfogatot érintő tüdőbetegségek , különösen a bakteriálisok, gyakori oka a légzési nehézségnek, valamint a tüdőödéma, legyen az akár szív ( akut tüdőödéma ), akár lézió ( akut légzési distressz szindróma vagy ARDS). Az utóbbi esetben fontos megjegyezni, hogy a tüdőgyulladás, legyen az bakteriális vagy vírusos (például Covid-19 ), valószínűleg az ARDS oka. Végül az intersticiális tüdőbetegségek támadása lehet a légzési nehézség oka. A rákos betegség kezelésében részesülő betegeknél fontos meghatározni az utolsó kemoterápia és adott esetben a csontvelő-átültetés időpontját . Valójában ezek a kezelések valószínűleg immunszuppresszióhoz vezetnek, és akkor opportunista fertőzéseket kell keresni.
Ha a radiográfia és a klinikai vizsgálat nem túl hasznos, az artériás gázmérés lehetővé teszi a diagnózis orientálását. A capnia (CO 2 nyomás ) és a pH normális értéke tüdőembólia vagy súlyos akut asztma felé mutat . Az embóliát egy mellkasi CT fogja keresni; a fizikális vizsgálat nagyon durva lehet, de tartalmazhatja a jobb szívelégtelenség és az akut cor pulmonale jeleit is, különösen masszív és proximális embólia esetén. Amikor a gázmérések légzési acidózist jeleznek, amely a capnia és a bikarbonátok számának növekedésében nyilvánul meg, a légzési nehézség általában krónikus patológia dekompenzációjából származik. Leggyakrabban a krónikus obstruktív tüdőbetegség (COPD) súlyosbodása . Neuromuszkuláris károsodás, például myasthenia gravis vagy Guillain-Barré szindróma állhat fenn. A gyermekbénulás gyakori ok volt a vakcina bevezetéséig; a betegek pulmonális szellőztetését az akut fázis után acél tüdő biztosította . Végül a parietalis károsodás felelős lehet a légzési zavarokért is. A többszörös bordatörések érintettek lehetnek, különösen azoknál a betegeknél, akiknek az alapvető lélegeztetési állapota bizonytalan. A myopathiák , akár veleszületettek, akár szerzettek, néha részt vesznek a belégző izmok megsértésében. Ezen krónikus betegségek esetén meg kell keresni azt az elemet, amely a dekompenzációt okozta: hörgőfertőzés, tüdőembólia, pneumopathia, mellkasi műtét vagy bal szívelégtelenség is felelős lehet a légzési zavarért. Mérgezés opiátokkal vagy más, légzéscsökkentő hatású anyagokkal is előfordulhat.
Okoz
A légzési zavarokat a pulmonális felületaktív anyagok hiánya váltja ki (olyan felületaktív anyagok, amelyek felületaktív fehérjéi nemcsak megkönnyítik az oxigén és a CO2 cseréjét, hanem védenek az olyan vírusok ellen is , mint az A influenza ). Ennek a felületaktív anyag hiánynak több oka lehet, néha súlyosbodhat a férfiaknál, mivel a pulmonális felületaktív anyag termelése a hormonrendszerhez kapcsolódik, és főként az X kromoszóma vezérli (az embernek csak egy van). Például a dihidrotesztoszteron gátolja a férfi és női magzatban. Ezzel szemben az antiandrogén (pl. Flutamid ) elnyomja a szexuális dimorfizmust a felületaktív anyagok előállítása során.
Felnőtteknél
Felnőtteknél a nagyon heterogén vizsgálatok miatt nincsenek adatok a légzési distressz különféle okainak globális megoszlásáról.
Egy német kohorszon végzett 1995-ös tanulmány a tüdőfertőzéseket (15%, beleértve az aspirációs tüdőgyulladást is ) találta a leggyakoribb etiológiának, amelyet a kardiogén sokk (13%) és a bal szívelégtelenség (7, 6%) okozta szív okozta ok követett .
Egy 1999 -ben vizsgált skandináv kohorsz tüdőfertőzést (23%) talált elsődleges oknak, ezt követte az atelektázis (15%) és a krónikus obstruktív tüdőbetegség dekompenzációja (13%), majd a bal szívelégtelenség (9%); kardiogén sokk az esetek csupán 5% -ában fordul elő.
Az elemzés egy brazil kohort 2011 végzett orvosi és sebészeti egységek talált, mint a vezető orvosi oka a légzési distressz, akut légzési distressz szindróma (ARDS) (10%), majd a tüdőgyulladás (8%).), Nem- tüdőszepszis (7%), szívelégtelenség (6%) és mellkasi trauma (6%). A betegek többségében (38%) azonban akut légzési elégtelenség alakult ki közvetlenül a műtét után.
A közösség által megszerzett bakteriális tüdőgyulladás az esetek csupán 20% -ában jár kórházi kezeléssel; ennek csak 10% -a jelentkezik légzési nehézségekkel. De az immunhiányos betegeknél a légzési elégtelenség az első oka a kórházi kezelésnek az intenzív osztályon és az intenzív osztályon, főként a tüdőfertőzések miatt; lehet mind a klasszikus közösség által hordozott tüdőgyulladás, mind az opportunista fertőzések , különösen a gombás fertőzések. Ritkábban néhány rákkezelés mellékhatása lehet, különösen a kemoterápia, és bizonyos célzott terápiák felelősek lehetnek a túlérzékenységi tüdőgyulladásért, mint intersticiális tüdőgyulladásért . Az aktív rákos betegeknél azonban a bakteriális tüdőgyulladás a leggyakoribb ok (47%), ezt követik az opportunista fertőzések (31%), és az esetek 22%-ában nem fertőző okok.
Az ARDS az összes felnőtt intenzív osztályra felvett páciens 1,7 és 19,5% -át érinti, leggyakrabban 7% körüli adatokat jelentenek.
Az intersticiális tüdőbetegségben, például az idiopátiás tüdőfibrózisban , két fő esetben fordulhat elő légzési zavar. A már diagnosztizált betegeknél az akut exacerbáció a légzőszervi állapot és a képalkotás során észlelt elváltozások kevesebb, mint egy hónapig tartó romlásának felel meg, anélkül, hogy ehhez tüdőpatológia társulna. Légzési elégtelenség lehet azonban a mód felfedezése intersticiális betegségek, különösen az idiopátiás tüdőfibrózis, connectivitis és vasculitis pulmonalis bevonásával, és a gyógyszer által kiváltott fibrózis.
Gyermekeknél
Az újszülöttek ( általában koraszülöttek ) légzési distresszének fő oka a tüdő felületaktív anyag hiánya . Ez a szorongás megelőzhető születés előtti kortikoszteroid terápiával (amely azonban hatékonyabb a lányoknál, mint a fiúknál); ez a különbség a magzati pulmonális felületaktív anyagok nem szerinti termelésében az állatmodellben is megfigyelhető , amelyet eleve befolyásol az androgén receptor (AR).
Ez a kezelés jelentősen csökkentette a hialinmembránbetegségek számát, és hozzájárult a csecsemőhalandóság csökkenéséhez (alacsonyabb a koraszülöttek morbiditása és mortalitása).
A közeljövőben született újszülötteknél a légzési elégtelenség leggyakoribb oka az ARDS, a betegek 43%-ánál, ezt követi a mekónium (9,7%) és a tüdőgyulladás vagy szepszis ( 8,3 %) belélegzése . Az újszülött átmeneti tachypnoája az esetek 4% -ában fordul elő, de különösen gyakori a császármetszéssel született gyermekeknél, még a koraszülött gyermekeknél is. A magzat szűkített születési csatornában való áthaladásának hiányában a tüdőt valójában nem öblítik ki a magzati tüdőfolyadékból.
Ritkábban néhány veleszületett szívbetegség légzési zavart is okozhat.
Kisgyermekeknél a bronchiolitis felelős a légzési distressz 26,7% -áért, a bakteriális tüdőgyulladás pedig 15,8% -áért. A sérült tüdővizenyők az esetek körülbelül 10% -áért felelősek, az ARDS ezeknek valamivel több mint felét okozza.
Az asztmás gyermek kevésbé felelős a légzési zavarokért az új DMARD-ok megjelenése miatt.
Támogatott
Ez orvosi vészhelyzet . A légzési nehézség kórházi ellátást igényel, orvosi szállítással. A páciens állapotától függően lehet közvetlen felvétel az intenzív terápiára. A beteget pihenni kell, lehetőség szerint félig ülő helyzetben. Intravénás infúziót állítanak fel.
Idegen test belélegzése esetén , és ha a beteg fulladásos, vagy nem mutat hatékony köhögést, a Heimlich -manővert sürgősen el kell végezni.
Oxigénterápia
A légzési nehézségek létfontosságú sürgőssége miatt a kezelést a kórház előtti szakaszban kezdik meg. A felső légutak szabadságának biztosítása után az első sürgősségi kezelés az oxigénterápia . Ezt a súlyosságtól függően többféleképpen lehet megtenni: szemüveg, nagy koncentrációjú arcmaszk, nagy orrfolyási rendszer.
A nagy koncentrációjú maszk oxigénterápia fő korlátozó tényezője az oxigén áramlása. Ha ez elérheti a 15 l / perc értéket , klinikai hatékonyságát azonban korlátozzák a lélegeztető áramlások, amelyeket a beteg képes mozgósítani. Valójában, amikor a belégzési csúcsáram nagyobb, mint az oxigén áramlási sebessége, a belélegzett levegő mennyiségét kiegészíti a helyiség levegője.
A nagy áramlású orr -oxigénterápiás rendszerek , akár 60 l / perc , leküzdik ezt a korlátozást azzal, hogy lehetővé teszik a beteg számára, hogy csak a szállított gázkeveréket lélegezze be. Ezeket párásító és fűtőberendezés egészíti ki, amely lehetővé teszi a szállított gáz jobb tűrését. Orrkanüljüket is jobban tolerálják a betegek, mint a nagy koncentrációjú arcmaszkot. Ezeket a rendszereket először a gyermekgyógyászatban használták, de ma már felnőttekre is kiterjesztik. Megfelelő spontán lélegeztetési aktivitással rendelkező betegek számára fenntartva megakadályozhatják a valódi lélegeztetési segítségre való átállást. A felnőtteknél végzett vizsgálatok számos torzítása azonban nem teszi lehetővé a kezelés hatékonyságának értékelését a hagyományos oxigénterápiához képest.
Szellőztető segítség
Szellőztetésre van szükség, ha a légzési zavar súlyossága életveszélyes, és a kudarc egy vagy több jele figyelhető meg. Elindítható az oxigénterápiával szemben ellenálló hipoxémia vagy a hozzáadott hiperkapnia okozta légúti acidózis gázometriai kritériumai alapján is .
A szellőztetést kétféle módon lehet biztosítani: nem invazív szellőztetés és a légcső intubációja. A nem invazív szellőzés elvégezhető a sürgősségi osztályon vagy az intenzív osztályon. Az invazív lélegeztetést az intubálás után az intenzív osztályon végzik.
Nem invazív szellőzésA non-invazív szellőzés (NIV) rendelkezik minden olyan mechanikus szellőztetési módszerrel, amely nem használja az első endotracheát, ahol a nasobuccal maszk pozitív nyomás alá helyezi a levegőt. A mellkasi izmok terhelésének enyhítésével megakadályozza a légúti kimerülést. Az általa szállított pozitív kilégzési nyomás lehetővé teszi a tüdő alveolusok toborzását is.
A NIV a kooperatív betegek elszigetelt légzési elégtelenségei számára van fenntartva, és korán kell elkezdeni, anélkül, hogy megvárnák az acidózis megjelenését. Ellenjavallt azoknál a betegeknél, akiknél az arc vagy a felső légutak traumája, az agy súlyos traumája van , valamint haemodinamikai instabilitás esetén .
A NIV technikák fő előnye az intubáció szövődményeinek elkerülése és a fiziológiai lélegeztetési mechanika helyreállítása. A meghibásodási arány, amelyet a trachealis intubáció szükségessége határoz meg, alacsony. A NIV kezelés sikerét a légzésszám csökkenésével, a belélegzett levegő térfogatának növekedésével, az éberség javulásával, a kiegészítő belélegző izmok kevesebb igénybevételével, valamint a gázmérés szempontjából korrekciós hipoxémiával és hiperkapnia.
A NIV technikák fejlődése az 1990-es évek óta lehetővé tette az intubációk számának csökkentését. Az ARDS -ben a NIV használata elkerüli az intubációk mintegy 50% -át. A NIV a COPD dekompenzációjának első vonalbeli kezelésként ajánlott, ahol 65% -kal csökkenti az intubációk számát és 46% -kal csökkenti a mortalitást. Akut tüdőödéma esetén a NIV csökkenti a kórházi halálozás relatív kockázatát, az intubáció mértékét és a tartózkodás hosszát. Ezenkívül nagy segítséget jelent a mellkasi tompa traumák kezelésében is, jelentősen csökkentve a halálozást (3% vs. 22%). Ami a neuromuscularis patológiákat illeti, gyakran használják a NIV -t, de a randomizált vizsgálatok hiánya korlátozza az ajánlások lehetőségét. Az asztma alkalmazása ellentmondásos, és javasoljuk, hogy ne alkalmazza első vonalbeli kezelésként intersticiális tüdőbetegségekben, a betegek gyakran súlyos romlása miatt. Azonban a NIV posztoperatív megelőző funkcióval rendelkezik a szupra-mezokolikus hasi műtétek után, ahol ez lehetővé teszi az intubációk számának csökkentését. Megelőző alkalmazása a mellkasi sebészetben kevéssé bizonyított.
Használata a fény nyugtatás javítása érdekében tolerancia a NIV, különösen az újszülött, kényes, mert a légzésdepresszív jellegét az alkalmazott gyógyszerek. A szedáció szükségességének hiányát az intubációval ellentétben szintén a technika egyik előnyének tekintik. Könnyű szedáció esetén a monitorozásnak gyakoribbnak kell lennie. A NIV meghibásodásának számos kockázati tényezőjét azonosították: aszinkron a beteg és a gép között, klausztrofóbia, légzésdepresszánsok jelenléte és az ellátó csoportok szokásos hiánya.
Ha a nem invazív lélegeztetés nem lehetséges, vagy nem javítja a beteget, akkor a légcső intubálása szükséges. A NIV újraértékelésének korai, 30 perccel 2 órával az indulás után kell történnie, hogy ne késleltesse a szükségessé vált intubációt.
Invazív szellőzésAz invazív lélegeztetés egyesíti a tracheális intubációt és a tracheostomiát , két olyan technikát, amelyek célja a gázkeverék közvetlen bejuttatása a beteg légcsőjébe. Azoknál a betegeknél, akiknek csökkent éberségük van, vagy más ellenjavallata van a NIV -nek, a kezelés során előnyös lehet az intubálás. Ezenkívül a felső légutak elzáródása esetén, például szűkületes gége vagy légcső miatt , az invazív szellőzés megszünteti az akadályt a páciens hatékony szellőztetéséhez. Az intersticiális patológiák sajátos összefüggésében, amelyek elváltozásai visszafordíthatatlannak tekinthetők, az invazív lélegeztetés szükségessége a betegség olyan súlyosságával társul, hogy egyesek csak olyan betegek intubálását javasolják, akik potenciálisan részesülhetnek a tüdőtranszplantációból. Ezekben a betegeknél a lehető legnagyobb mértékben kerülni kell a potenciálisan indokolatlan invazív szellőzést.
A mechanikus szellőzés különféle módjai alkalmazhatók, attól függően, hogy szedáció van-e vagy sem, de az alapbetegségtől is függ. A két fő mód a szabályozott szellőzés és a segített szellőzés. Légzőszervi segítségnyújtás esetén a beteg spontán inspirációja váltja ki a gépi ciklust. Általában a gyakorisági küszöb van beállítva: amikor a beteg hosszú ideig vesz levegőt, a gép megkezdi a ciklust. Éppen ellenkezőleg, ellenőrzött szellőzés esetén a légzőkészülék rögzített térfogatot vagy nyomást biztosít meghatározott gyakorisággal; ehhez meg kell nyugtatni a beteget, hogy elkerüljük a lélegeztetőgéppel való küzdelmet . Ebben az esetben a szedációt időszakosan le kell állítani, hogy felmérjük a beteg spontán szellőztető képességét. Atelektázis esetén olykor ajánlott (alacsony bizonyítékokkal) tüdő-toborzási manővereket, amelyek hosszú ideig tartó nyomásnövekedésből állnak, vagy akár megelőző intézkedésnek is tekintik őket.
Ha az intubáció elhúzódik, tracheostomiát lehet végezni. A légzési nehézségben szenvedő betegek körülbelül 12% -ának tracheostomiára van szüksége. A medián idő, amely alatt a tracheostomia a helyén marad, hat nap.
Az endotracheális szellőzés segít megvédeni a légutakat a nyál vagy a gyomornedv belélegzésétől. A hörgők váladékának aspirációja is elősegíthető.
Invazív természetüknél fogva mind az intubáció, mind a tracheostomia szövődmények forrása lehet, különösen a mechanikus szellőzés alatt megszerzett tüdőgyulladás . Ezek a leggyakoribb kórházi fertőzések az intenzív terápiában.
A bronchiolitisben szenvedő gyermekek 7-28 % -a igényel intubációt. Gyermekkori asztma esetén a súlyos akut asztmás rohamok 5–17% -a intubációt igényel.
Testen kívüli membrán oxigenizáció (ECMO)
Ha mindazonáltal a légzőszervi segítség nem biztosítja a megfelelő oxigénellátást és dekarboxilezést, akkor az intenzív terápiás környezetben meg lehet kezdeni a testen kívüli membrán oxigenizációt (ECMO). Az ECMO áramkör kanülökből áll, amelyek a páciens vérének leeresztésére, majd visszahelyezésére szolgálnak, egy szivattyú és egy membrán, amely lehetővé teszi a gázcserét. Légzési elégtelenségek esetén előnyösen úgynevezett vénás-vénás ECMO-t használnak. A vért ezután elvezetik a véna cava vagy a jobb pitvarba a szív, és visszafecskendezett a jobb pitvarba után az oxigénellátást és dekarboxilációs. Két különböző kanül helyezhető el, de vannak kettős áramlású kanülök is, amelyek lehetővé teszik a vért a jobb pitvar bejáratánál történő összegyűjtését és a tricuspid szelep közelében történő újbóli injektálását . Ezután keveredik a vérárammal, amely nincs beépítve a szivattyúkörbe.
Egyes rendszerek csak dekarboxilezést engednek meg, a CO 2 cseréje a membránon keresztül könnyebb, mint az oxigéné. Ez különösen a COPD és a súlyos asztma dekompenzációjában alkalmazható, ahol a hiperkapnia nagyobb és károsabb lehet, mint a hipoxémia. Kivételesen az ECMO használható a tüdőtranszplantáció várakozására abban az esetben, ha ez indokolt.
Gyermekeknél az ECMO gyermekgyógyászati populációkban történő alkalmazásáról bizonyos indikációk, különösen az ARDS esetében vitatkoznak, ahol úgy tűnik, hogy nem javítja a túlélést. Másrészt újszülötteknél továbbra is ajánlott a használata.
Az ECMO alkalmazásának időtartama általában kevesebb, mint 28 nap (a betegek 84-88% -a), medián időtartama hét-nyolc nap. Az intersticiális légzőszervi patológiák általában hosszabb időtartamot igényelnek. Az ECMO megvonásának leggyakoribb oka a légzési funkció helyreállítása, a betegek 54% -ánál. A szövődmények előfordulásához azonban szükség lehet az ECMO leállítására.
Noha a vénás-vénás ECMO-ban a neurológiai szövődmények ritkábban fordulnak elő, mint a keringési segítség más formáiban, mégis a felnőtt betegek 8,5% -át és az újszülöttek legfeljebb 20% -át érintik. Ezeket a neurológiai szövődményeket a koponyán belüli vérzések (42%), agyvérzés (20%) és az agyhalál (23,5%) uralják . Valójában annak érdekében, hogy megakadályozzuk a vér alvadását az ECMO körben, gyógyító dózisú antikoagulánsra van szükség. Trombotikus és vérzéses szövődmények egyaránt előfordulhatnak.
Azok a betegek teljes túlélési aránya, akiknek ECMO-ra volt szükségük légzési elégtelenséghez, a vizsgálatok szerint nagyon heterogén. Felnőtteknél ez 32 és 90%között van. Az újszülötteknél a túlélés 18 és 50%, míg gyermekeknél 22 és 66%között van.
Szellőző elválasztás
Az akut epizód letelte után a ventilációs támogatást a lehető leghamarabb vissza kell vonni.
Amikor a beteget intubálják, ez a lélegeztetési elválasztási szakasz bonyolult lehet. Néha tracheostomia is elvégezhető; a lélegeztető munka csökkentésével megkönnyíti a beteg számára. Nincs ajánlás arra, hogy meddig helyezzék el a tracheostomiát; az elemzést eseti alapon kell elvégezni.
Az invazív lélegeztetés visszavonása előtt egy vagy több elvonási tesztet végeznek. A mechanikus segítséget ezután a minimumra csökkentik, és figyelemmel kísérik a beteg spontán szellőzését. A gázmérést, a hemodinamikai stabilitást és a beteg kényelmét is figyelemmel kísérik. Ha az elválasztási teszt sikertelen, a lélegeztetést legalább 24 órán keresztül folytatni kell.
Miután az elválasztási teszt sikeres volt, az extrubálás előtt több lépést kell megtenni. A betegnek képesnek kell lennie arra, hogy hatékonyan köhögjön, jól ébren legyen, és kevés hörgőszekréciója legyen.
Az extrubálás után a NIV támogatása elvégezhető. Ez segít csökkenteni az intubáció kockázatát. Ez különösen alkalmas azoknál a betegeknél, akiknél az extubációs kudarc kockázati tényezői vannak, például hiperkapnia, szívelégtelenség és hatástalan köhögés, és még COPD-s betegeknél is ajánlott. Ezután a NIV-t leállítják, amikor a légzési elégtelenségnek már nincsenek klinikai vagy benzometriai jelei.
Az extubáció után NIV helyett nagy áramlású orr -oxigén terápia is alkalmazható, különösen gyermekeknél és koraszülötteknél.
Egyéb kezelések
Attól függően, hogy az oka a légzési zavarok, más, különleges kezelést kerülnek bevezetésre: antibiotikum-terápia a bakteriális tüdőgyulladás, kortikoszteroid-kezelés, stb Bőséges mellhártyaizzadmány kell üríteni . A tüdőembólia antikoagulációt és néha fibrinolízist igényel . A súlyos akut asztmát hörgőtágítókkal kezelik . A mellkasi traumában szenvedő betegek is részesülnek az epidurális fájdalomcsillapításban . A myasthenia gravis dekompenzációja esetén plazmaferezis vagy immunoglobulin-kezelés szükséges. Amikor alultápláltság figyelhető meg kell gondoskodni a szokásos módon.
A napi mellkasi fizioterápia a menedzsment fontos része. Tudatos betegeknél megkönnyíti a hörgők elvezetését és javítja a légzési kapacitást az atelektázis csökkentésével. Általánosabb szinten a fizioterápia lehetővé teszi az intenzív terápiás neuropátia , az autonómia elvesztése és a decubitus szövődményei, például a fekélyek elleni küzdelmet is .
A székben való állást és emelést (vagy legalábbis az ágy fejének megemelését invazív szellőzésben szenvedő betegeknél) gyakorolják.
Monitoring és nyomon követés
Az 1980-as évek óta a pulzoximetria lehetővé tette a perifériás oxigéntelítettség nem invazív monitorozását. Megbízhatósága azonban gyenge a gyenge szöveti perfúzió esetén (például a keringési sokk állapotában), vazokonstriktoros kezelések, például noradrenalin , vagy akár hipotermia esetén . A ventilációs segítségnyújtással kapcsolatos terápiás döntéseket ezért a PaO 2 , a pH és a PaCO 2 közvetlen mérésével kell meghozni artériás gázméréssel , amely továbbra is a referencia-vizsgálat marad. Míg a kapilláris vér használható ezen értékek becslésére, a perifériás vénás vérminták nem alkalmasak ezekre a mérésekre.
A P / F arányt úgy számítjuk ki, hogy a PaO 2 -t elosztjuk a belélegzett levegő oxigénrészével. Lehetővé teszi a léziós tüdőödémák, különösen az ARDS fejlődésének követését .
Abban az esetben, a légzési segítséget, különösen intubálás, lehetséges, hogy közvetve ellenőrzi a capnia segítségével kapnográfiás . Ez a kilélegzett gázok elemzése, amely lehetővé teszi a lejárt CO 2 számszerűsítését .
A napi mellkasröntgen-nyomon követésről a beteg mechanikus lélegeztetés alatt vitatkozik, mivel a fekvés közben készített képek rossz minőségűek. Szükséges azonban röntgenfelvételt készíteni az intubációs szonda vagy a központi vénás katéter elhelyezése után annak helyzetének igazolása érdekében, és a követés során megőrzi a tisztítási vizsgálati értéket.
Prognózis
Halálozás
Az akut légzési elégtelenség prognózisa nagyon függ az okától, valamint a kezdeti súlyosságtól.
A légzési nehézségben szenvedő felnőttek teljes halálozása 31%. A rossz prognózis általános tényezői a jelentős társbetegségek és az alultápláltság. Az intersticiális tüdőbetegségekben a prognózis rendkívül gyenge, a kórházon belüli összes halálozás 50%, amely elérheti a 96% -ot, és a várható élettartam ritkán haladja meg a hat hónapot. A kórházból távozni képes betegek 42% -a egy éven belül meghal. Az ARDS-ben szenvedő felnőttek halálozása 35-45%.
Gyermekeknél az összhalandóság a sorozattól függően nagyon változó, 24 és 34% között mozog. 2012-ben a tüdőfertőzések okozták az öt év alatti gyermekek halálozásának 2% -át az Egyesült Államokban, míg világszerte 18%. A léziós tüdőödémában szenvedő gyermekek összhalandósága azonban magasabb, közel a felnőttekéhez (27%). A rossz prognózis tényezői a szélsőséges életkor és a társbetegségek, különösen a krónikus légzőszervi betegségek és az immunszuppresszió jelenléte. Például a halálozás elérheti a leukémiás fiatal betegek 90% -át.
A gyermekpopulációban az ECMO -t igénylő betegek teljes túlélése 57%, nagy eltérések a légzési distressz okától függően: a pertussis betegek csak az esetek 39% -ában élnek túl, míg a betegek 83% -a.
Sequelae
Azoknál a betegeknél, felnőtteknél vagy gyermekeknél, akik légzési distressz epizódot tapasztaltak, nagyobb a kockázata a krónikus tüdőbetegség kialakulásának, legyen az obstruktív (például asztma , COPD , tüdőemfizéma ) vagy korlátozó .
A tüdőfunkció helyreállítása lassú, akár egy évvel a kórházból történő kivezetés után. A kezdetben megfigyelt károsodás obstruktív, korlátozó vagy vegyes szindrómából állhat, az alveoláris-kapilláris diffúzió csökkenésével vagy anélkül. Leggyakrabban mérsékelt, és kevesen panaszkodnak nehézlégzésre.
Táplálkozási szempontból a betegek átlagos testsúlyuk 18% -át vesztették a folyamatos monitorozó egységből való kilépéskor, de 71% -uk egy év alatt visszanyerte egészséges súlyát. Ha az életminőség romlik a kórházi kezelésből való kilépéskor, akkor az a következő év folyamán javulni szokott. Öt évvel az ARDS után a felnőtt betegeknél szokatlan a tüdőfunkció. Ugyanakkor továbbra is korlátozottak a testmozgás és az életminőség romlása.
Gyermekeknél nincsenek adatok a hosszú távú kognitív következményekről.
Hivatkozások
- Klaus Lewandowski , „ Hozzájárulások az akut légzési elégtelenség epidemiológiájához ”, Critical Care , vol. 7, n o 4,2003, P. 288–290 ( ISSN 1364-8535 , PMID 12930552 , online olvasás , hozzáférés 2019. december 27. ).
- (en) A FINNALI-tanulmányozó csoport , Rita Linko , Marjatta Okkonen és Ville Pettilä : „ Akut légzési elégtelenség az intenzív osztályokon. FINNALI: prospektív kohorsz -tanulmány ” , Intensive Care Medicine , vol. 35, n o 8,2009 augusztus, P. 1352-1361 ( ISSN 0342-4642 és 1432-1238 , DOI 10,1007 / s00134-009-1519-z , olvasható online , elérhető január 20, 2020 ).
- (en) Jean-Louis Vincent , Serdar Akça , Arnaldo de Mendonça és Philip Haji-Michael , „ Az akut légzési elégtelenség epidemiológiája kritikus állapotú betegeknél ” , Mellkas , vol. 121, N o 5,2002. május, P. 1602–1609 ( DOI 10.1378 / chest.121.5.1602 , online olvasás , hozzáférés : 2019. december 19. ).
- Schneider és mtsai 2012 ..
- (en) Poongundran Namachivayam , Frank Shann , Lara Shekerdemian és Anna Taylor , " Három évtizedes gyermekgyógyászati intenzív: Ki volt elismerte, hogy mi történt az intenzív osztályon, és mi történt utána *: " , Pediatric Critical Care Medicine , repülési. 11, n o 5,2010. szeptember, P. 549–555 ( ISSN 1529-7535 , DOI 10.1097 / PCC.0b013e3181ce7427 , olvasható online , letöltve : 2020. január 13. ).
- Pulmonológiai Tanárok Kollégiuma, " Felnőtt légzési distressz " (hozzáférés : 2020. február 9. ) .
- Roussos és mtsai 2003 ..
- Michael E. Hanley és Roger C. Bone , „ Akut légzési elégtelenség ”, Postgraduate Medicine , vol. 79, n o 1,1 st január 1986, P. 166-176 ( ISSN 0032-5481 , DOI 10,1080 / 00325481.1986.11699244 , olvasható online , elérhető január 14, 2020 ).
- Friedman és mtsai 2018 .
- Rajnish K. Gupta és David A. Ewards, „ Az opiátok miatti légzésdepresszió monitorozása ”, az Anesthesia Patient Safety Foundation ,2018 június(elérhető január 7, 2020 ) .
- Markou és mtsai 2004 .
- (in) Bishwajit Bhattacharya és Kimberly Davis , "Assessment and Management of Acute Respiratory Distress az intenzív osztályon" a sebészeti Critical Care Therapy , Springer International Publishing,2018( ISBN 978-3-319-71711-1 , DOI 10.1007 / 978-3-319-71712-8_15 , online olvasás ) , p. 161–169.
- (en) Jean-Yves Fagon , " Akut légzési elégtelenség időseknél " , Critical Care , vol. 10, n o 4,2006, P. 151 ( PMID 16887005 , PMCID PMC1751014 , DOI 10.1186 / cc4982 , olvasható online , letöltve : 2019. december 27. ).
- (in) Hiroshi Sekiguchi , Louis A. Schenck , Ryohei Horie és Jun Suzuki , "A kritikus gondozás ultrahangvizsgálata megkülönbözteti az ARDS-t, a tüdőödémát és más okokat az akut légzési elégtelenség hipoxémiás korai szakaszában " , mellkas , 1. köt. 148, n o 4,2015. október, P. 912–918 ( DOI 10.1378 / chest.15-0341 , online olvasás , hozzáférés 2020. január 14. ).
- (en) Jonathan Dakin és Mark Griffiths : „ A tüdőorvos a kritikus ellátásban 1: Pulmonalis vizsgálatok akut légzési elégtelenséghez ” , Thorax , vol. 57, n o 1,1 st január 2002, P. 79–85 ( PMID 11809996 , PMCID PMC1746170 , DOI 10.1136 / thorax.57.1.79 , online olvasás , hozzáférés 2020. január 20. ).
- (en) David Schnell , Julien Mayaux , Jérôme Lambert és Antoine Roux , „ Klinikai értékelés rákos betegek akut légzési elégtelenségének okainak azonosításához ” , European Respiratory Journal , vol. 42., n o 22013 augusztus, P. 435-443 ( ISSN 0903-1936 és 1399-3003 , DOI 10.1183 / 09031936.00122512 , online olvasás , hozzáférés : 2020. január 14. ).
- (en) Paola Faverio , Federica De Giacomi , Luca Sardella és Giuseppe Fiorentino , „ Az akut légzési elégtelenség kezelése intersticiális tüdőbetegségekben: áttekintés és klinikai felismerések ” , BMC Pulmonary Medicine , vol. 18, n o 1,2018. december, P. 70 ( ISSN 1471-2466 , PMID 29764401 , PMCID PMC5952859 , DOI 10.1186 / s12890-018-0643-3 , online olvasás , letöltve : 2020. január 16. ).
- (in) Albert Dahan , Leon Aarts és Terry W. Smith , " Az opioidok okozta légzőszervi depresszió hatása, visszafordítása és megelőzése: " , Aneszteziológia , vol. 112, n o 1,2010. január, P. 226–238 ( ISSN 0003-3022 , DOI 10.1097 / ALN.0b013e3181c38c25 , olvasható online , letöltve : 2020. január 7. ).
- (in) KL Hartshorn , EC Crouch , R. White és P Eggleton : " Bizonyíték a pulmonális felületaktív fehérje D (SP-D) védő szerepére az influenza A vírusok ellen. ” , Journal of Clinical Investigation , vol. 94, n o 1,1 st július 1994, P. 311–319 ( ISSN 0021-9738 , PMID 8040272 , PMCID PMC296311 , DOI 10.1172 / JCI117323 , online olvasás , hozzáférés 2020. május 14. )
- (in) Heber C. Nielsen , Howard Zinman és John S. Torday : "A dihidrotesztoszteron gátolja a nyúl magzati pulmonális felületaktív anyag termelését " , Journal of Clinical Investigation , Vol. 69, n o 3,1 st március 1982, P. 611-616 ( ISSN 0021-9738 , PMID 6916770 , PMCID PMC371018 , DOI 10.1172 / JCI110488 , online olvasás , hozzáférés 2020. május 14. )
- (in) Kuiama Lewandowski , Jutta Metz , Christel Deutschmann , Heinrich Preiss , Ralf Kuhlen , Antonio Artigas és Konrad J. Falke , " Az akut légzési elégtelenség előfordulása, súlyossága és halálozása Berlinben, Németország. ” , American Journal of Respiratory and Critical Care Medicine , vol. 151, n o 4,1995. április, P. 1121–1125 ( ISSN 1073-449X és 1535-4970 , DOI 10.1164 / ajrccm.151.4.7697241 , online olvasás , hozzáférés 2020. január 20. ).
- (in) Owe R. Luhr , Kristian Antonsen , Magnus Karlsson és Sidsel Aardal : " Incidencia és halálozás akut légzési elégtelenség és akut légúti szorongásos szindróma esetén Svédországban, Dániában és Izlandon " , American Journal of Respiratory and Critical Care Medicine , repülés. 159, n o 6,1999. június, P. 1849–1861 ( ISSN 1073-449X és 1535-4970 , DOI 10.1164 / ajrccm.159.6.9808136 , olvasható online , letöltve : 2020. január 20. ).
- (in) Suelene Aires Franca Carlos Toufen André Luiz D. Hovnanian és André Luís P. Albuquerque , " Az akut légzési elégtelenség epidemiológiája kórházi betegeknél: A brazil prospektív kohortvizsgálat " , Journal of Critical Care , vol. 26, n o 3,2011. június, P. 330.e1–330.e8 ( DOI 10.1016 / j.jcrc.2010.10.010 , online olvasás , hozzáférés 2020. január 20. ).
- (in) Simon V. Baldwin , " A tüdőgyógyász a kritikus ellátásban 3: A közösségi szerzett tüdőgyulladás kritikus ellátásának kezelése " , Thorax , vol. 57, n o 3,1 st március 2002, P. 267–271 ( PMID 11867834 , PMCID PMC1746268 , DOI 10.1136 / thorax.57.3.267 , online olvasás , hozzáférés 2020. január 20. ).
- (en) Bruno L. Ferreyro és Laveena Munshi , „ Az akut légzési elégtelenség okai az immunhiányos gazdaszervezetben: ” , Current Opinion in Critical Care , vol. 25, n o 1,2019. február, P. 21–28 ( ISSN 1070-5295 , DOI 10.1097 / MCC.0000000000000569 , olvasható online , letöltve : 2020. január 14. ).
- (en) Jean-Louis Vincent , Yasser Sakr és Marco Ranieri , " Az akut légzési elégtelenség epidemiológiája és kimenetele intenzív osztályon: " , Critical Care Medicine , Vol. 31, n o Supplement,2003. április, S296 - S299 ( ISSN 0090-3493 , DOI 10.1097 / 01.CC.00.0000057906.89552.8F , online olvasás , hozzáférés : 2020. január 20. ).
- .
- (in) Jeevarathi Gnanaratnem és Neil N. Finer , " Újszülött akut légzési elégtelenség: " , Current Opinion in Pediatrics , vol. 12, n o 3,2000. június, P. 227-232 ( ISSN 1040-8703 , DOI 10.1097 / 00008480-200006000-00009 , online olvasás , hozzáférés : 2020. február 4. ).
- (in) Heber C. Nielsen , Howard úr Zinman és John S. Torday , " Dihydrotestosterone Gátolja Rabbit magzati tüdő felületaktív anyag gyártása " , Journal of Clinical Investigation , Vol. 69, n o 3,1 st március 1982, P. 611-616 ( ISSN 0021-9738 , PMID 6916770 , PMCID PMC371018 , DOI 10.1172 / JCI110488 , online olvasás , hozzáférés 2020. május 14. )
- (en) Reese H. Clark , „ A légzési elégtelenség epidemiológiája a 34 vagy annál több hetes becsült terhességi korban született újszülötteknél ” , Journal of Perinatology , vol. 25, n o 4,2005. április, P. 251-257 ( ISSN 1476-5543 , DOI 10.1038 / sj.jp.7211242 , olvasható online , elérhető február 5, 2020 ).
- (en) Peter G. Dahlemben , Willem MC van Aalderen , Marije E. Hamaker , Marcel GW Dijkgraaf és Albert P. Bos , „ előfordulása és a rövid távú kimenetelét akut tüdőkárosodás a lélegeztetett gyermekek ” , az európai Respiratory Journal , vol. 22, n o 6,1 st december 2003, P. 980–985 ( ISSN 0903-1936 és 1399-3003 , DOI 10.1183 / 09031936.03.00003303 , olvasható online , letöltve : 2020. január 13. ).
- (en) JR Masclans , P. Pérez-Terán és O. Roca , „ A nagy áramlású oxigénterápia szerepe akut légzési elégtelenségben ” , Medicina Intensiva (angol kiadás) , vol. 39, n o 8,2015. november, P. 505–515 ( DOI 10.1016 / j.medine.2015.05.004 , online olvasás , hozzáférés : 2019. december 26. ).
- (en) Jeffrey J. Ward , „ Nagy áramlású oxigénadagolás orrcsatornával felnőtt és perinatális betegek számára ” , Légzőellátás , vol. 58, n o 1,1 st január 2013, P. 98–122 ( ISSN 0020-1324 és 1943-3654 , DOI 10.4187 / respcare.01941 , online olvasás , hozzáférés : 2019. december 26. ).
- (en) Dominic Wilkinson , Chad Andersen , Colm PF O'Donnell és Antonio G De Paoli , „ Nagy áramlású orrkanül a koraszülöttek légzésének támogatására ” , Cochrane Database of Systematic Reviews ,2016. február 22( DOI 10.1002 / 14651858.CD006405.pub3 , online olvasás , hozzáférés : 2019. december 26. ).
- (in) Mr. Nishimura , " High Flow Nasal Cannula Oxygen-Therapy in Adults: Physiological Benefits, Indication, Clinical Benefits, and Adverse Effects " , Légzőszervi , vol. 61, n o 4,1 st április 2016, P. 529-541 ( ISSN 0020-1324 és 1943-3654 , DOI 10.4187 / respcare.04577 , online olvasás , hozzáférés : 2019. december 26. ).
- (in) Amanda Corley , Claire M Rickard , Leanne M Aitken és Amy Johnston , " nagy áramú nazális kanül légúti média felnőtt intenzív ellátásra szoruló betegek " , Cochrane Database of Systematic Reviews ,2017. május 30( PMID 28555461 , PMCID PMC6481761 , DOI 10.1002 / 14651858.CD010172.pub2 , olvasható online , elérhető december 26, 2019 ).
- (en) Christian R Osadnik , Vanessa S Tee , Kristin V Carson-Chahhoud és Joanna Picot , „ Nem invazív lélegeztetés a krónikus obstruktív tüdőbetegség súlyosbodása következtében fellépő akut hypercapnikus légzési elégtelenség kezelésére ” , Cochrane Szisztematikus felülvizsgálatok adatbázisa ,2017. július 13( PMID 28702957 , PMCID PMC6483555 , DOI 10.1002 / 14651858.CD004104.pub4 , olvasható online , elérhető december 26, 2019 ).
- (en) " Nemzetközi konszenzuskonferenciák az intenzív terápiában: noninvazív pozitív nyomás szellőzés akut légzési elégtelenségben: közösen szervezi az American Thoracic Society, az European Respiratory Society, az European Society of Intensive Care Medicine és a Société de Réanimation de Langue Française, és jóváhagyta az ATS Igazgatótanácsa, 2000. december ” , American Journal of Respiratory and Critical Care Medicine , vol. 163., n o 1,2001. január, P. 283–291 ( ISSN 1073-449X és 1535-4970 , DOI 10.1164 / ajrccm.163.1.ats1000 , online olvasás , hozzáférés : 2019. december 27. ).
- Giuseppe Bello , Paolo De Santis és Massimo Antonelli , „ Non-invazive lélegeztetés kardiogén tüdőödémában ”, Annals of Translational Medicine , vol. 6, n o 18,2018. szeptember, P. 355–355 ( PMID 30370282 , PMCID PMC6186545 , DOI 10.21037 / atm.2018.04.39 , online olvasás , hozzáférés 2019. december 26. ).
- (in) Dean R. Hess , " Nem invazív szellőztetés akut légzési elégtelenségért " , Légzőellátás , vol. 58, n o 6,1 st június 2013, P. 950–972 ( ISSN 0020-1324 és 1943-3654 , DOI 10.4187 / respcare.02319 , online olvasás , hozzáférés : 2019. december 26. ).
- Barbas és mtsai 2013 .
- (in) Aylin Ozsancak Ugurlu és Mehmet Ali Habesoglu , " A VIN epidemiológiája az akut légzési elégtelenséghez COPD -s betegeknél: A nemzetközi felmérések eredményei vs. A „Real World” ” , COPD: Journal of krónikus obstruktív tüdőbetegség , vol. 14, n o 4,2017. július 4, P. 429–438 ( ISSN 1541-2555 és 1541-2563 , DOI 10.1080 / 15412555.2017.1336527 , online olvasás , hozzáférés 2020. január 7. ).
- (en) Josep Masip és Arantxa Mas , „ Noninvazív lélegeztetés akut légzési elégtelenségben ” , International Journal of Chronic Obstructive Pulmonary Disease ,2014. augusztus, P. 837 ( ISSN 1178-2005 , PMID 25143721 , PMCID PMC4136955 , DOI 10.2147 / COPD.S42664 , online olvasás , hozzáférés : 2019. december 26. ).
- Davidson és mtsai 2016 .
- Rochwerg és mtsai 2017 .
- (in) Nicolas Berbenetz , Yongjun Wang , James Brown és Charlotte Godfrey , " pozitív nyomású lélegeztetést Non-invazív (CPAP vagy kétszintű NPPV) a kardiogén tüdőödéma " , Cochrane Database of Systematic Reviews ,2019. április 5( PMID 30950507 , PMCID PMC6449889 , DOI 10.1002 / 14651858.CD005351.pub4 , olvasható online , letöltve : 2019. december 26. ).
- (in) Fang Luo , Djillali Annane David Orlikowski és Li Ő , " invazív és nem-invazív lélegeztetés akut légzési elégtelenség neuromuszkuláris betegség és mellkasfal rendellenességek " , Cochrane Database of Systematic Reviews ,2017. december 4( PMID 29199768 , PMCID PMC6486162 , DOI 10.1002 / 14651858.CD008380.pub2 , olvasható online , elérhető december 26, 2019 ).
- (in) Wei Jie Lim , Redhuan Mohammed Akram , Kristin V Carson és Satya Mysore , " Nem invazív pozitív nyomású lélegeztetés az asztma súlyos akut exacerbációi miatt fellépő légzési elégtelenség kezelésére " , Cochrane Database of Systematic Reviews ,2012. december 12( DOI 10.1002 / 14651858.CD004360.pub4 , online olvasás , hozzáférés : 2019. december 26. ).
- (in) Ganesh Gulyás , Bram Rochwerg , Yuan Zhang és Carlos Cuello A. Garcia , " egy hivatalos ATS / ERS / JRS / ALT Clinical Practice Guideline: idiopátiás tüdőfibrózis. A 2011 -es klinikai gyakorlati útmutató frissítése ” , American Journal of Respiratory and Critical Care Medicine , vol. 192, n o 22015. július 15, e3 - e19 ( ISSN 1073-449X és 1535-4970 , DOI 10.1164 / rccm.201506-1063ST , online olvasás , hozzáférés : 2020. január 16. ).
- (in) Debora AS Faria , Edina MK da Silva Álvaro N Atallah és Flávia MR Vital , " pozitív nyomás Noninvazív lélegeztetés akut légzési elégtelenség esetén a felső hasi műtétet követően " , Cochrane szisztematikus felülvizsgálatok adatbázisa ,2015. október 5( DOI 10.1002 / 14651858. CD009134.pub2 , online olvasás , hozzáférés 2019. december 26. ).
- (in) Maria FS Torres , Gustavo JM Porfirio Alan PV Carvalho és Rachel Riera , " Nem invazív pozitív nyomású szellőztetés a tüdődaganat utáni szövődmények megelőzésére tüdőrákos betegeknél " , Cochrane Database of Systematic Reviews ,2019. március 6( PMID 30840317 , PMCID PMC6402531 , DOI 10.1002 / 14651858.CD010355.pub3 , olvasható online , letöltve : 2019. december 26. ).
- (in) Roberto Bellù , Koert A de Waal és Rinaldo Zanini , " Opioidok újszülötteknek mechanikus lélegeztetést kapnak " , Cochrane Database of Systematic Reviews ,2008. január 23( DOI 10.1002 / 14651858.CD004212.pub3 , online olvasás , hozzáférés : 2019. december 26. ).
- (in) Fahad M Al-hameed és Sat Sharma , " Az idiopátiás tüdőfibrózis akut exacerbációja miatt intenzív osztályra vitt betegek kimenetele " , Canadian Respiratory Journal , vol. 11., n o 22004, P. 117–122 ( ISSN 1198-2241 , DOI 10.1155 / 2004/379723 , olvasható online , letöltve : 2020. január 16. ).
- (in) John P. Kress , Anne S. Pohlman , Michael F. O'Connor és Jesse B. Hall , " A nyugtató infúziók napi megszakítása mechanikusan lélegeztetett kritikusan beteg betegeknél " , New England Journal of Medicine , vol. 342, n o 20,2000. május 18, P. 1471-1477 ( ISSN 0028-4793 és 1533-4406 , DOI 10,1056 / NEJM200005183422002 , olvasható online , elérhető január 16, 2020 ).
- Alhazzani, W. Møller, MH Arabi, M. Loeb et al. , Túlélő szepszis kampány: Irányelvek a 2019-es koronavírus-betegségben szenvedő, súlyosan beteg felnőttek kezeléséről (COVID-19)-Szerkesztetlen elfogadott bizonyíték , Európai Intenzív Terápiás Orvostudományi Társaság és Társaság a Critical Care Medicine,2020( DOI 10.1007 / s00134-020-06022-5 , olvassa el online )
- Thomas Godet, Audrey Johanny és Emmanuel Futier: „ Mikor és hogyan kell elvégezni az alveoláris toborzási manővert a műtőben? » , MAPAR ,2016
- (in) Nora H. Cheung és Lena M. Napolitano , " Tracheostomia: epidemiológia, indikációk, időzítés, technika és eredmények " , Légzőellátás , vol. 59, n o 6,1 st június 2014, P. 895–919 ( ISSN 0020-1324 és 1943-3654 , DOI 10.4187 / respcare.02971 , online olvasás , hozzáférés : 2019. december 27. ).
- JL Trouillet, " Pneumopathiák, amelyeket mechanikus lélegeztetéssel szereztek be " , a French Society of Anesthesia-Resuscitation ,2009. március 3(elérhető 16 január 2020 ) .
- P. Seguin és K. Hervé: " Mechanikus szellőzés alatt szerzett tüdőgyulladás megelőzése " , a sofia.medicalistes.fr oldalon ,2012.
- .
- .
- (in) Viviane G. Nasr , Lakshmi Raman , Ryan P. Barbaro és Yigit Guner , " Highlights from the Extracorporeal Life Support Organization Registry: 2006-2017 " , ASAIO Journal , vol. 65, n o 6,2019 augusztus, P. 537-544 ( ISSN 1058-2916 , DOI 10.1097 / MAT.0000000000000863 , online olvasás , hozzáférés : 2020. január 14. ).
- Simon Erickson : „ Testen kívüli membrán-oxigenizáció gyermekkori akut légzési distressz szindrómában: túlértékelt vagy alulhasznált? ”, Annals of Translational Medicine , vol. 7, n o 19,2019 október, P. 512-512 ( PMID 31728365 , PMCID PMC6828785 , DOI 10.21037 / atm.2019.29.27 , online olvasás , hozzáférés : 2020. január 14. ).
- (in) Ryan P. Barbaro , Yuejia Xu , Santiago Borasino és Edward J. Truemper , " Does Extracorporeal membrán oxigenizáció javítja a túlélést gyermekgyógyászati akut légzési elégtelenség? ” , American Journal of Respiratory and Critical Care Medicine , vol. 197, n o 9,2018. május, P. 1177–1186 ( ISSN 1073-449X és 1535-4970 , PMID 29373797 , PMCID PMC6019927 , DOI 10.1164 / rccm.201709-1893OC , olvasható online , letöltve : 2020. január 14. ).
- (en) Soo Jin Na , Jae-Seung Jung , Sang-Bum Hong és Woo Hyun Cho , „ A betegek klinikai eredményei, akik hosszan tartó extracorporealis membrán-oxigenizációt kapnak a légzés támogatására ” , Therapeutic Advances in Respiratory Disease , vol. 13,2019 január, P. 175346661984894 ( ISSN 1753-4666 és 1753-4666 , PMID 31090503 , PMCID PMC6535699 , DOI 10.1177 / 1753466619848941 , online olvasás , hozzáférés 2020. január 14. ).
- (in) Matthew L. Paden , Steven A. Conrad , Peter T. Rycus és Ravi R. Thiagarajan , " Extracorporeal Life Support Organization Registry Report 2012: " , ASAIO Journal , vol. 59, n o 3,2013, P. 202–210 ( ISSN 1058-2916 , DOI 10.1097 / MAT.0b013e3182904a52 , online olvasás , hozzáférés : 2020. január 14. ).
- (in) Nikkole Mr. Haines , Peter T. Rycus , Joseph B. Zwischenberger és Robert H. Bartlett , " Extracorporeal Life Support Registry Report 2008: újszülött és gyermek szívsebészeti esetek: " , ASAIO Journal , vol. 55, n o 1,2009. január, P. 111–116 ( ISSN 1058-2916 , DOI 10.1097 / MAT.0b013e318190b6f7 , online olvasás , hozzáférés 2020. január 14. ).
- (in) Roberto Lorusso Fabio Barili , Michele Di Mauro és Sandro Gelsomino , " Kórházon belüli neurológiai szövődmények felnőtt betegeknél, akik extrakorporális membrán-oxigenizáción esnek át Venoarterial: Results from the Extracorporeal Life Support Organization Registry " , Critical Care Medicine , Vol. 44, n o 10,2016. október, e964 - e972 ( ISSN 0090-3493 , DOI 10.1097 / CCM.000000000000001865 , online olvasás , hozzáférés : 2020. január 14. ).
- (in) Yue-Nan Ni Jian Luo , He Yu és Dan Liu : " Képes-e a nagy áramlású orrkanül csökkenteni az újratubáció sebességét felnőtt betegeknél az extubáció után? A meta-analízis ” , BMC Pulmonary Medicine , vol. 17, n o 1,2017. december, P. 142 ( ISSN 1471-2466 , PMID 29149868 , PMCID PMC5693546 , DOI 10.1186 / s12890-017-0491-6 , online olvasás , hozzáférés : 2019. december 26. ).
- (in) William D Schweickert , Mark C. Pohlman , Anne S Pohlman és Celerina Nigos , " Korai fizikai és foglalkozási terápia mechanikusan lélegeztetett, kritikusan beteg betegeknél: randomizált kontrollos vizsgálat " , The Lancet , vol. 373, n o 9678,2009. május, P. 1874–1882 ( DOI 10.1016 / S0140-6736 (09) 60658-9 , olvasható online , letöltve : 2020. január 13. ).
- (en) Gerald S. Zavorsky , Jiguo Cao , Nancy E. Mayo és Rina Gabbay , „ Artériás versus kapilláris vérgázok: A metaanalízis ” , Respiratory Physiology & Neurobiology , vol. 155, n o 3,2007. március, P. 268–279 ( DOI 10.1016 / j.resp.2006.07.002 , online olvasás , hozzáférés 2020. január 7. ).
- (en) Michael W. Quasney , Yolanda M. López-Fernández , Miriam Santschi és R. Scott Watson , „ Az eredmények a gyermekek gyermekgyógyászati akut légzési distressz szindróma: Proceedings a gyermekgyógyászati akut tüdősérülés Konszenzus Konferencia ” , Gyermekgyógyászati kritikus ellátás orvostudomány , vol. 16,2015. június, S118-S131 ( ISSN 1529-7535 , DOI 10.1097 / PCC.0000000000000438 , olvasható online , letöltve : 2020. január 13. ).
- (in) Maki Kobayashi Yoko Shibata , Sumitomo Inoue és Akira Igarashi , "A légzési elégtelenség halálozásának előrejelzői egy általános populációban " , Scientific Reports , Vol. 6,2016. május 16( ISSN 2045-2322 , PMID 27180927 , PMCID 4867438 , DOI 10.1038 / srep26053 , online olvasás , hozzáférés 2020. január 21. ).
- (a) Whitney D. Gannon , David J. Lederer , Mauer Biscotti és Azka Javaid , " Eredmények és mortalitási előrejelző modell a súlyosan beteg felnőttek akut légzési elégtelenség és intersticiális tüdőbetegség " , Chest , Vol. 153, n o 6,2018 június, P. 1387–1395 ( PMID 29353024 , PMCID PMC6026289 , DOI 10.1016 / j.chest.2018.01.006 , online olvasás , hozzáférés 2020. január 16. ).
- (in) Demosthenes Bouros , Andrew G. Nicholson , Vlasis Polychronopoulos és Roland M. du Bois , " Acute interstitial pneumonia " , European Respiratory Journal , vol. 15, n o 22000. február, P. 412 ( DOI 10.1034 / j.1399-3003.2000.15b31.x , online olvasás , hozzáférés 2020. január 16. ).
- (in) Jason Phua , Joan R. Badia , Neill KJ Adhikari és Jan O. Friedrich , " Idővel csökkent -e az akut légúti distressz szindrómából származó halálozás?: A Systematic Review " , American Journal of Respiratory and Critical Care Medicine , Vol. 179, n o 3,2009. február, P. 220–227 ( ISSN 1073-449X és 1535-4970 , DOI 10.1164 / rccm.200805-722OC , online olvasás , hozzáférés 2020. január 13. ).
- (en) Margaret S. Herridge , Angela M. Cheung , Catherine M. Tansey és Andrea Matte-Martyn , „ Egyéves eredmények az akut légzőszervi szindróma túlélőiben ” , New England Journal of Medicine , repülési. 348, N o 8,2003. február 20, P. 683–693 ( ISSN 0028-4793 és 1533-4406 , DOI 10.1056 / NEJMoa022450 , online olvasás , hozzáférés : 2020. január 13. ).
- .
- (in) Margaret S. Herridge , Catherine M. Tansey , Andrea Matté és George Tomlinson , " Funkcionális fogyatékosság 5 évvel az akut légzőszervi distressz szindróma után " , The New England Journal of Medicine , vol. 364, n o 14,2011. április 7, P. 1293–1304 ( ISSN 0028-4793 és 1533-4406 , DOI 10.1056 / NEJMoa1011802 , olvasható online , letöltve : 2020. január 14. ).
Lásd is
Bibliográfia
Kórélettan- (en) Charis Roussos és Antonia Koutsoukou , „ Légzési elégtelenség ” , European Respiratory Journal , vol. 22, n o Supplement 47,2003. november 16, P. 3s-14s ( ISSN 0903-1936 és 1399-3003 , DOI 10.1183 / 09031936.03.00038503 , online olvasás , hozzáférés 2019. december 26. ).
- (en) Nicolaos K. Markou , Pavlos M. Myrianthefs és George J. Baltopoulos , „ Légzési elégtelenség: áttekintés ” , Critical Care Nursing Quarterly , vol. 27, n o 4,2004. október, P. 353–379 ( ISSN 0887-9303 , DOI 10.1097 / 00002727-200410000-00006 , online olvasás , hozzáférés : 2020. január 16. ).
- (in) James Schneider és Todd Sweberg , " Akut légzési elégtelenség " , Critical Care Clinics , Vol. 29., n o 22013 április, P. 167–183 ( DOI 10.1016 / j.ccc.2012.12.004 , online olvasás , hozzáférés 2020. január 7. ).
- (in) Matthew L. Friedman és Mara E. Nitu , " Acute Respiratory Failure in Children " , Pediatric Annals , vol. 47, n o 7,1 st július 2018, e268 - e273 ( ISSN 1938-2359 , DOI 10.3928 / 19382359-20180625-01 , online olvasás , hozzáférés : 2019. december 26. ).
- (hu) Carmen Sílvia Valente Barbas , Alexandre Marini Isola , Augusto Manoel de Carvalho Farias és Alexandre Biasi Cavalcanti , „ brazil ajánlásait gépi lélegeztetés 2013 2. rész ” , Revista Brasileira de Terapia Intensiva , vol. 26, n o 3,2014( ISSN 0103-507X , PMID 25295817 , PMCID PMC4188459 , DOI 10.5935 / 0103-507X.20140034 , online olvasás , hozzáférés : 2020. január 16. ).
- (en) Bram Rochwerg , Laurent Brochard , Mark W. Elliott és Dean Hess , „ Hivatalos ERS / ATS klinikai gyakorlati irányelvek: noninvazív lélegeztetés akut légzési elégtelenséghez ” , European Respiratory Journal , vol. 50, n o 22017. augusztus, P. 1602426 ( ISSN 0903-1936 és 1399-3003 , DOI 10.1183 / 13993003.02426-2016 , olvasható online , lekérve 2020. február 4 - én ).
- (en) Craig Davidsonnak , Stephen Banhamnek , Mark Elliottnak és Daniel Kennedynek : „ BTS / ICS iránymutatás az akut hypercapnikus légzési elégtelenség ventilációs kezeléséhez felnőtteknél ” , Thorax , vol. 71, n o Suppl 2,2016. április, ii1 - ii35 ( ISSN 0040-6376 és 1468-3296 , DOI 10.1136 / thoraxjnl-2015-208209 , online olvasás , hozzáférés : 2020. február 4. ).
Kapcsolódó cikkek
A légzési distressz gyakori okai- Pneumopathia
- Szívelégtelenség és akut tüdőödéma
- A COPD súlyosbodása
- Akut respirációs distressz szindróma
- Nagy áramlású orr-oxigénterápia
- Nem invazív szellőzés
- Invazív szellőzés: intubáció és tracheostomia
- Testen kívüli membrán oxigenizáció
- Mesterséges légzőkészülék
Külső linkek
- Légzési nehézség: információk a betegek számára , Claudia Steurer-Stey, Revue Médicale Suisse (2015; 11. évfolyam, 1965-1966. Oldal).
- Mi a teendő az akut légzési elégtelenséggel , az orvosi újraélesztést oktatók országos főiskolája.
- A mesterséges lélegeztetés általános áttekintése , Bhakti K. Patel, Manuel Merck , 2018. április.
- Elégtelen szellőzés , Bhakti K. Patel, Manuel Merck , 2018. április.