Epilepszia
Epilepszia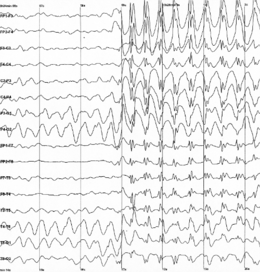 Az epilepsziás rohamokra jellemző elektroencefalogram .
Az epilepsziás rohamokra jellemző elektroencefalogram .
| Különlegesség | Neurológia és epileptológia |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40 - G41 |
| CIM - 9 | 345 |
| BetegségekDB | 4366 |
| MedlinePlus | 000694 |
| eGyógyszer | 1184846 |
| eGyógyszer | neuro / 415 |
| Háló | D004827 |
| Okoz | Újszülött asphyxia ( in ) |
| Gyógyszer | Acetazolamid , primidon , zoniszamid ( a ) , diazepam , foszfenitoin ( a ) , a karbamazepin , retigabin , klonazepam , PERAMPANEL ( a ) , etoszuximid , félbarnát ( a ) , oxkarbazepin , klobazám , gabapentin , lamotrigin , lakozamid , brivaracetam ( a ) , vigabatrin , topiramát , fenitoin , levetiracetám , fenobarbitál , pregabalin , brivaracetam ( en ) , karbamazepin , feneturid ( en ) , topiramát , metsuximid ( en ) , metilfenobarbitál ( en ) , vigabatrin , ethotoin ( en ) és felbamát ( en ) |
Az epilepszia , más néven gonosz epilepszia , egy neurológiai betegség, amely világszerte több mint 50 millió embert érint. Olyan betegségek családjaként definiálják, amelynek közös pontja a nem provokáltnak nevezett epilepsziás rohamok kialakulásának agyi hajlam , vagyis spontán, és nem magyarázható közvetlen ok-okozati tényezővel.
Az epilepsziás rohamot az idegsejtek populációján belüli átmeneti funkcionális károsodás jellemzi, epilepsziás "kisülés" következtében:
- vagy az agy egy régiójára korlátozódik (úgynevezett „részleges” válság);
- vagy mindkét agyfélteke egyidejű bevonásával (úgynevezett "generalizált" krízis).
Az epilepszia általában gyermekkorban vagy serdülőkorban kezdődik, vagy 65 éves kor után, ritkábban 30 éves kor után. Időseknél a szívbetegségek és a stroke növekedése növeli a kockázatot. A betegek egyharmada refrakter epilepsziában szenved, és epilepszia elleni gyógyszerek alkalmazása ellenére görcsrohamok jelentkeznek.
Hajlamosító tényező lehet genetikai, léziós (születéskor jelentkező agyi elváltozás, rosszindulatú vagy az élet során szerzett, például stroke vagy súlyos fejsérülés szövődményei ), mérgező (bizonyos gyógyszerek, például a tramadol csökkenti az epileptologén küszöböt) vagy mint (például az elektroencefalogram rendellenessége hajlamosnak tekinthető).
Az epilepsziás rohamok eredeténél egyetlen epilepszia, hanem sokféle forma létezik, amelyek maguk is nagyon változatosak; a leggyakoribbak a generalizált tónusos-klónusos rohamok, amelyek görcsökként ismertek , mioklonikus rohamok, epilepsziától való távolmaradás , egyszerű részleges rohamok, összetett parciális rohamok.
Az epilepsziát két lényeges tulajdonság jellemzi:
- jelleme vagy "általánosított" (a rohamok azonnal érintik a két agyféltekét), vagy "részlegesek" (a rohamok csak az idegsejtek korlátozott populációját érintik);
- annak etiológiája ( „ idiopátiás »vagy« genetikai ”, és a » tüneti « vagy » strukturális / metabolikus «, szerint a régi és az új terminológiák, sorrendben).
Az epilepsziában szenvedő embereknél a rohamok kialakulása gyakran szokatlan fáradtság, alváshiány vagy szorongás következménye. Az úgynevezett „fényérzékeny” esetek kisebbségében időszakos fénystimuláció (például stroboszkóp vagy „fényvillanás” ) okozhatja a rohamokat.
Etimológia
A görög , a szó epilepsis vagy az epilepszia kezelésére jelenti: „a cselekmény lefoglalása, az megszerezzék valami, támadás, lehallgatás, hirtelen fékezés”. Az ókori görög eredetű: "ἐπιλαμβάνειν" (epilambanein), ami azt jelenti, hogy "meglepetés".
A „ mal comitial ” kifejezés abból ered, hogy a római comitia-t meg kellett szakítani, amikor valakinek olyan válsága volt, amelyet a rossz gondozás megfelelőjének tekintenek , a rómaiak pedig nagyon babonák.
Okoz
Az epilepsziák nemzetközi osztályozása létezik (in) . Az epilepszia oka nagyon sok, mindenkit érinthet az epilepsziás roham kezdete anélkül, hogy "epilepsziás lenne". Számos feltétel csökkenti az ellenállást az elektromos áramütés terjedése ellen az agyban. Az epileptogén küszöbérték csökkenése felelős az epilepsziás rohamért.
Különleges körülmények között előforduló alkalmi rohamokat különösen lázgörcsök, hipoglikémia , ionos rendellenességek , hipokalcémia , hiponatrémia , alkoholizmus , akut mérgezés, alkoholelvonás, gyógyszerek túladagolása ( teofillin ) vagy antiepileptikumok ( benzodiazepinek ) megvonása okozhatja .
A tüneti epilepsziát okozhatja agydaganat , stroke , encephalitis , fej trauma és Alzheimer-kór (ez ismeretlen szövődmény, de mind szisztematikusan, mind a patológia előrehaladott stádiumában van). Fejsérülés esetén a traumát követően eszméletvesztéssel járó agyi zúzódás, bizonyított agykárosodás nélkül megduplázza az epilepszia kialakulásának kockázatát. Ez a kockázat több mint 10 évvel a kezdeti balesetet követően is növekszik.
Az epilepszia egyéb típusai közé tartozik a kriptogén epilepszia (lásd fentebb az epilepszia szindrómákat), amelynek feltételezett szervi oka fennáll, de nem bizonyítható, idiopátiás epilepszia (nincs ismert vagy feltételezett oka), Huntington-kór (amely főleg fiatal esetekben fordul elő) és epilepszia a 20. gyűrűs kromoszóma szindróma kontextusa .
Az epilepsziának vannak genetikai okokra utaló családi formái, amelyeket azonban nem könnyű tanulmányozni: az egyénben előforduló roham több okból is előfordulhat, és nem minden görcsroham epilepsziás betegség miatt következik be, hanem az epileptogén küszöb átlépésekor; az epilepsziás betegségek csak olyan érzelmek, amelyeknek ennek következtében e küszöb kórosan alacsony szintre csökken. Ezt a küszöböt könnyen átléphetik a mindennapi életben előforduló kis provokációk ( böjt , alkohol, fáradtság, erős drogok stb.) Során.
Úgy tűnik, hogy az autoimmun betegségek hajlamosító tényezők az epilepsziára.
Úgy tűnik, hogy a prenatális alkohol expozíció növeli az epilepszia kockázatát.
A lázas rohamok a gyermekgyógyászatban szintén epilepszia kialakulásához vezethetnek, de ez az ok meglehetősen ritka. Valójában 40-ből körülbelül 1 gyermeknél alakul ki epilepszia a lázas görcsrohamok után a gyermekgyógyászatban.
Diagnosztikai
jelek és tünetek
Az epilepszia egy neurológiai tünet, amelyet az agy átmeneti működési zavarai okoznak; egyesek szerint "rövidzárlat". Roham során az idegsejtek (az agy idegsejtjei) hirtelen abnormális elektromos kisülést produkálnak az agy bizonyos területein.
Noha az epilepszia nagyszámú, egyébként egészséges embert érint, ennek a rendellenességnek a előfordulása gyakori a szellemi fogyatékossággal élő embereknél. Ezzel szemben az epilepsziában szenvedő gyermekek 30% -ánál is késik a fejlődés. Gyermekeknél a születés utáni agykárosodás az epilepszia magas prevalenciájával jár (75%).
Bárkinek előfordulhat első epilepsziás rohama, de az esetek felében soha nem lesz más. Egyetlen roham nem az epilepszia jele (a világ népességének akár 10% -ának is van ilyen élete során). A betegséget legalább két spontán roham előfordulása határozza meg. Valóban, a rohamokat meg kell ismételni, hogy epilepszia legyen. Így ha egyetlen rohama volt az életében, az nem jelenti azt, hogy epilepsziája van.
GyermekeknélGyermekeknél az epilepszia tízből hat esetben elmúlik serdülőkorban , amikor az idegi áramkörök kifejlődtek. Tízből két esetben a gyógyszerek többéves kezelés után, rohamok nélkül, visszavonhatók.
A valium és a fenobarbitál a gyermek első rohama alatt megáll, de több kezelés után súlyosbodhat. Ezek a gyógyszerek valóban megerősítik az agyi gátlás mediátorának, a GABA -nak a hatását, amely általában lehetővé teszi a kloridionok (negatív) bejutását az idegsejtbe, kötődve annak GABAR-receptorához (molekula-csatorna). Laboratóriumi patkányokban azonban kimutatták, hogy a GABA - többszörös roham után - felelős a kloridionok felesleges felhalmozódásáért az idegsejtekben. A GABA ekkor a kloridionok túlzott kibocsátását okozza (a kibocsátást a fenobarbitál fokozza ). Ezenkívül a válságok előrehaladtával a KCC2 transzporter - amely kiűzi a kloridionokat - kevésbé működik jól, míg az NKCC1 - egy másik társszállító, amely kiűzi a kloridionokat - tovább működik. A fenobarbitállal felírt korai vizelethajtó az NKCC1 aktivitásának lelassításával csökkentené a válság kockázatát.
Általános krízisekA tonikus-klónikus roham vagy a " grand mal " képviseli az epilepsziás roham leglátványosabb formáját. A páciens hirtelen elveszíti az eszméletét, és teste három fázisban fejlődik ki: tónusos fázis, ami a végtagok, a törzs és az arc összes izmának megmerevedését, összehúzódását okozza, beleértve az okulomotoros és a rágóizmokat is ; klónusos fázis, amely görcsöket, ugyanazon izmok rendezetlen összehúzódásait és gyógyulását okozza, stertoros fázis ( néhány perctől néhány óráig tartó eszméletvesztés ), amelyet a hörgők torlódása miatti zajos légzés jellemez. Ez a fázis az intenzív relaxáció fázisa, amelynek során lehetséges, de nem szisztematikus a vizeletvesztés . A tudatba való visszatérés fokozatos, gyakran a kritikák utáni zavar és a válság emlékezetének hiánya következik be.
Hiány
| Különlegesség | Neurológia és epileptológia |
|---|
| CISP - 2 | N88 |
|---|---|
| ICD - 10 | G40.3 , G41.1 |
| BetegségekDB | 4366 |
| MedlinePlus | 000694 |
| eGyógyszer | 1184846 |
| Háló | D004827 |
| Okoz | Újszülött asphyxia ( in ) |
| Gyógyszer | Acetazolamid , primidon , zoniszamid ( a ) , diazepam , foszfenitoin ( a ) , a karbamazepin , retigabin , klonazepam , PERAMPANEL ( a ) , etoszuximid , félbarnát ( a ) , oxkarbazepin , klobazám , gabapentin , lamotrigin , lakozamid , brivaracetam ( a ) , vigabatrin , topiramát , fenitoin , levetiracetám , fenobarbitál , pregabalin , brivaracetam ( en ) , karbamazepin , feneturid ( en ) , topiramát , metsuximid ( en ) , metilfenobarbitál ( en ) , vigabatrin , ethotoin ( en ) és felbamát ( en ) |
A távollétek az epilepszia gyakori formája, és szinte kizárólag gyermekeket érintenek ( pubertásig ). Ezeket az üveges tekintet hirtelen elvesztése, az ingerekre való reaktivitás , a klónikus jelenségek (a szemhéjak pislogása , az arc görcsei, rágás), néha tonizáló (a csomagtartó megmerevedése) vagy vegetatív (vizeletvesztés, hiperszívás ) nyilvánul meg . Tipikus hiányzás esetén az eszméletvesztés és a tudathoz való visszatérés hirtelen történik, a távollét néhány másodpercig tart. A földre esés ritka. Bizonyos esetekben a hiányt nem előzik meg figyelmeztető tünetek, és nem követi egy adott érzés. Külső tanúvallomás nélkül az epilepsziás személynek néha nincs módja tudni, hogy rohama volt. Egyidejűleg jellemző EEG aktivitással rendelkeznek : 3Hz-es csúcshullámok, kétoldalúak, szimmetrikusak és szinkronok.
A hiányzásokat kezelés nélkül naponta tíz-százszor meg lehet ismételni.
A szintén okozott myoclonus hirtelen rángatózás, ritmikus, intenzív, két- vagy egyoldalú és szinkron, a karokon vagy a lábakon , eszméletvesztés nélkül, de talajhullást okozva.
A diagnózis azonban nem mindig nyilvánvaló. Így a syncope a szív eredetű megnyilvánulhat, amellett, hogy a eszméletvesztés, a klónusos mozgások. A beültethető szívmonitor így számos hibás epilepszia diagnózist képes kijavítani, amelyeket pacemaker elhelyezésével "gyógyítanak" .
Részleges rohamokA tünettan rendkívül polimorf (sok tünet lehet): az epilepsziás fókusz az agy korlátozott területére van korlátozva, és az érintett területtel összefüggő klinikai tüneteket okoz. A jelek a következők lehetnek:
- A hallucinációk szenzoros (vizuális, hallható, ízlelési, örvénylő)
- rendellenes mozgások (fokális tonikus-klónikus krízis) vagy a végtag, a fej, a hang izmainak bénulása stb.
- érzékenységi rendellenességek (zsibbadás, paresztézia )
- psychiatric- megjelenő rendellenességek , mint például diszmnézia ( flashback vagy ecmnesia ), pszichotikus hallucinációk, metamorphopsia (érzés tárgyak torzulása) és fóbiás szorongások
- nyelvi rendellenességek a kifejező és / vagy a befogadó oldalon: változások a beszédsebességben, az érthetőség elvesztése, a megértési zavar stb.
- a vegetatív idegrendszer rendellenességei :
- tachycardia , hipotenzió , hányás , hasmenés , dyspepsia (emésztési zavarok), hiper-nyálképzés, gasztralgia , gastrooesophagealis reflux .
Az egyszerű parciális rohamokkal nem jár tudatzavar, ellentétben a komplex parciális rohamokkal. Bizonyos esetekben a parciális rohamok egy második lépésben általánosodhatnak (tónusos-klónusosak) az epilepsziás roham egész agyára kiterjedve.
Epilepsziás szindrómák
Számos epilepsziás szindrómát individualizáltak, amelyeket a klinikai háttér, az epilepsziás tünetek és az elektroencefalogram eredményei jellemeznek .
- Nyugati szindróma : súlyos állapot, amely egyéves kor előtti csecsemőket érint . Görcsök , gyenge értelmi fejlettségű pszichomotoros zavarok és tipikus hypsarrhythmiát mutató elektroencefalogram jellemzi. A gyermeknek súlyos neurológiai következményei lesznek , a kivételek alacsony százaléka.
- Lennox-Gastaut-szindróma : súlyos állapot, két-hat éves kisgyermekeket érint. Általános tónusos rohamokat vagy több napos hiányzást, intellektuális rendellenességeket diagnosztizálnak. Jellemző a két roham közötti elektroencefalogram is. A gyermeknek általában többé-kevésbé súlyos neurológiai következményei lesznek. Ritka esetek azonban következmények nélkül is előrehaladhatnak.
- A Dravet-szindróma , amelyet régóta „súlyos myoclonicus epilepszia csecsemőkorban” vagy NMSD-nek neveznek, lázérzékeny rohamokkal jár, amelyek általánosak vagy részlegesek lehetnek. Gyakran 4 és 8 hónap között kezdődik egy csecsemőnél anamnézis vagy előzetes késés nélkül, de később is elkezdődhet, és ez csak a második év leforgása alatt mutat késést. Az epilepszia görcsös rohamokkal kezdődik, egyoldalú vagy generalizált, spontán vagy láz, vagy akár oltás okozta; az evolúció az esetek szerint eltérő, de gyakran a viselkedés, a motoros készségek instabilitása és a nyelv késése jellemzi. (forrás epilepszia Franciaország)
- TŰZ szindróma (fertőzéssel összefüggő lázas epilepszia szindróma): az epilepszia egy olyan formája, amely három és tizenöt év közötti gyermekeket érint.
- Gyermek távollét epilepszia
- Fiatalkori myoclonicus epilepszia : serdülőkorban megjelenő betegség, amely myoclonicus rohamokból áll, abnormális elektroencefalogrammal. Kedvező fejlődés. Ellenőrizetlen izomgörcsök jellemzik, amelyeknek az agyba érkező elektromos jelei (általában) néhány ezredmásodpercig tartanak. Néhány percig tartó válság során bizonyos érzékszervi veszteségek jelennek meg, ideértve a képtelenséget megtalálni a gondolat kifejezésére szolgáló szavakat, valamint a térbeli érzékszervek hiányát. A mai napig egyetlen gyógyszer sem képes formálisan megállítani a myoclonicus epilepsziás rohamot (fiatalkorú vagy sem), de egyes kezelések lehetővé teszik a rohamok csillapítását az évek során.
- Frontális epilepszia éjszakai rohamokkal
- Lázas görcsök gyermekeknél: ezek a görcsök generalizáltak (tónusos-klónusosak) és hat hónapos és öt év közötti gyermekeknél jelentkeznek hipertermia alatt , függetlenül az eredettől - kivéve az agyhártyagyulladást, amely a rohamok közvetlen oka. Ezek a gyermekek nagyobb érzékenységet mutatnak, mint más gyermekek, lázas állapotban (láz alatt) jelentkező görcsökkel szemben. Ez az állapot az életkor előrehaladtával eltűnik. Az elektroencefalogram szinte normális a rohamok között.
Klinikai adatok
Ez az első olyan információ, amelyet akkor gyűjtöttek össze, amikor a beteg bemutatja az epilepsziájának diagnosztizálását. Összeállítják egy sor teszt és kérdés eredményeit, amelyek lehetővé teszik az ólom gyors előterjesztését az epilepszia típusával kapcsolatban, vagy legalábbis a betegség okainak kutatási területeinek előnyben részesítését. Négy kategóriát diagnosztizálnak:
- a beteg kórtörténete: az ideggyógyász a beteget és családját megkérdezve megpróbálja meghatározni a betegség lehetséges eredetét: az első tünetek megjelenésének életkora, esések, fejsérülés, családtörténet stb. ;
- egy tipikus roham szemiológiája: a beteg és kísérete megpróbálja leírni a rohamok lefolyását (görcsök, hiányzások, esések, merevség, görcsök stb.). Lehetséges, hogy ezt a szemiológiát meg kell határozni az EEG-videóval történő kórházi kezelés során (kombinált EEG és videó felvételek). A rohamok kibontakozása sok esetben lehetővé teszi az epileptogén fókusz helyének meghatározását;
- neurológiai vizsgálat: ez egy sor tesztből áll, amelyek a beteg neurológiai funkcióinak esetleges hiányosságait hivatottak meghatározni. A tesztelt funkciók elsősorban motoros és érzékszervi funkciók;
- neuropszichológiai vizsgálat: kiegészítve a neurológiai vizsgálatot, a magasabb funkciók vizsgálatából áll, relevanciájuk (nyelv, vizuális és térbeli képességek, végrehajtó funkciók és főleg memória) szerint kiválasztott standardizált tesztek felhasználásával. E funkciók közül egy vagy több hiányosságai lehetővé teszik az epileptogén zóna félgömbös lateralizációjának feltételezését.
Anatómiai és funkcionális adatok
Az anatómiai adatok lehetővé teszik a sérült agyi struktúrák létezésének kiemelését vagy hiányát, és így megismerhetik az epilepsziás rohamokat előidéző elváltozás helyét. Ezeket az adatokat számos agyi képalkotó módszer segítségével rögzítik, például radiológiai képeket, szkennereket vagy akár mágneses rezonancia képalkotást ( MRI ). Sőt, az agyi képalkotás terén az elmúlt években elért haladásnak köszönhetően ma már lehetőség van az agy egyes részeinek működési területeinek rögzítésére az fMRI segítségével .
CT vagy agyi vizsgálatA számítógépes tomográfia (CT) az inkrementális felvétel elvén alapszik: több egymást követő vágást végeznek különböző anatómiai szinteken. Minden vágás előtt a vizsgálati táblázatot egy előre meghatározott növekmény mozgatja. A két szeletet elválasztó távolság tehát mozdulatlan anatómiai struktúrák esetén pontos, de a páciens mozgása nagyban befolyásolja.
A CT-vizsgálatok indikációi az epileptológiában ezért egyértelműen csökkentek a mágneses rezonancia képalkotó (MRI) eszközök fejlesztése és diffúziója óta . Valójában az epilepsziával összefüggő elváltozások kimutatására való érzékenysége meglehetősen alacsony (15–35%), és szorosan kapcsolódik a tapasztalt epilepszia típusához, a betegség kialakulásának életkorához és a kapcsolódó neurológiai tünetekhez.
Vannak azonban olyan körülmények, amelyekben a CT még mindig hasznos. Mindenekelőtt az újonnan diagnosztizált epilepsziák esetében ez képezheti az első vonalbeli vizsgálatot, mivel az elsajátítás késedelme általában nagyon rövid. Különösen érdekes a fokális neurológiai tünetekkel társuló első roham esetén felírni, mert lehetővé teszi a kiterjedt agykárosodás, valamint a veleszületett vagy szerzett agykárosodás diagnózisának kizárását. A CT egyben az egyetlen rendelkezésre álló anatómiai képalkotó vizsgálat, amikor a betegnek ellenjavallata van az MRI-re .
MRIAz agy anatómiai vizsgálatának részeként az MRI pontosabb képeket ad, mint a szkenner, jól láthatjuk a különböző agyi struktúrákat, megkülönböztethetjük a szürkeállományt és a fehéranyagot, pontosan láthatjuk az ereket is. Az epileptológiában az MRI választott vizsga lett, hogy egy régi vagy közelmúltbeli agyi elváltozást keressen az epilepszia eredeténél, mert érzékenysége (az epilepszia anomáliájának kimutatására elérheti a 90% -ot) és térbeli felbontása nagyobb, mint az egy szkenner. Az elváltozás alakulását is követhetjük, ha néhány hónap vagy év különbséggel rendszeresen elvégezzük az MRI-t . A modalitás további előnye, hogy a képek előállítása a testre nézve teljesen ártalmatlan elven alapszik, ellentétben a röntgensugarat használó szkennerrel.
Az ilyen típusú vizsgálatoknak azonban vannak hivatalos ellenjavallatai. Sőt, soha nem szabad olyan betegen végrehajtani, akinek pacemakere van, protézise van a középfülben, vagy bármilyen ferromágneses idegen test van a koponyában. Az MRI megkövetelheti a vérbe injektált kontrasztanyag ( gadolinium só ) alkalmazását, allergiás hajlam esetén különleges óvintézkedéseket is szükséges tenni.
Az MRI egyetlen nehézsége az értelmezése, mert nincs olyan, hogy valóban normális MRI, mert mindig többé-kevésbé számos műtárgy díszíti. Ezeket tehát a képelemző orvosnak teljes mértékben meg kell értenie, és értelmezési hibák forrása lehet.
Funkcionális képalkotásFunkcionális képalkotó technikákat alkalmaznak az agy működésének tanulmányozására. Különbözőek és bizonyos módon kiegészítik az MRI-t, amelynek morfológiáját tanulmányozza. Ma főként kétféle funkcionális képalkotó technika létezik, amelyek izotóp injekcióval rendelkeznek, nukleáris gyógyászati osztályokon végezhetők, és funkcionális MRI, amelyet radiológiai osztályokon végeznek. Ezeket a vizsgákat azonban még nem használják széles körben, és még mindig sok kutatás tárgya. Ezeket általában részleges epilepsziák és a gyógyszeres kezelésre nem reagáló esetekben írják fel annak érdekében, hogy lehetséges műtéti indikációt jelentsenek.
Az izotóp technikák egy radioaktív nyomjelző injektálásából állnak , amelyet aztán különböző időpontokban készített képek egymás után követhetünk. Ezek a TEMP (MonoPhotonic Emission Tomography) és a PET (Positron Emission Tomography). Az agyi véráramlás vagy a glükóz metabolizmusának mérésével ezek a képalkotó módszerek azonosíthatják a részleges epilepszia gócait. Ezek a vizsgálatok válságos időszakokon kívül is elvégezhetők (interiktális vizsgálat), és ebben az esetben a hangsúly a véráramlás vagy az anyagcsere csökkenésének köszönhetően azonosítható. Válságos időszakban (ictal TEMP) a hangsúly a hiper-áramlásban vagy a hiper-anyagcserében lesz.
Az MRI funkcionális célja más, hogy megtalálja a speciális funkciókban, például mozgásban, beszédben vagy memóriában részt vevő agyi régiókat, hogy megfeleljen ezeknek a régióknak a műtét során. Olyan vizsgálatról van szó, amely nem igényli a kontraszttermék injektálását, és amely az oxigénkoncentráció változásának észlelésén alapszik a vizsgálat során aktivált régiókban.
Elektrofiziológiai adatokAz elektroencefalográfiai adatok rögzítése az egyetlen módja az epilepsziás aktivitás közvetlen kimutatásának. Valójában az elektroencefalográfia (EEG) lehetővé teszi a neuronok által a legalapvetőbb szinten előállított elektromos aktivitás közvetlen rögzítését. Más felvételi technikákkal ellentétben az EEG valós időben és milliszekundum nagyságrendű, kiváló időbeli felbontással nyújt információt (lásd az ábrát). Ez a vizsgálat elengedhetetlen az epilepsziák diagnosztizálásához és osztályozásához.
Az első embereken végzett kísérletek 1924-re nyúlnak vissza, az első publikációk pedig 1929-ben jelentek meg, bár állatoknál jóval korábban kezdődtek ( 1875-től Cato angol fiziológus). Azóta egyre több kutatást fordítanak rá annak érdekében, hogy egyre többet megtudjanak a kapcsolódó patofiziológiáról, a megfigyelt ritmusok természetéről, a klinikai hasznosságról több területen (alvási probléma, epilepszia, demenciák stb.). …). Az EEG-hez kapcsolódó egyik legnagyobb téma az epilepszia .
Kutatás
Az idegtudományban számos munkát végeznek az epilepsziáról. Kérdés megérteni a klinikán megfigyeltek biológiai összefüggéseit, leírni az idegsejtek aktivitását egy epilepsziás roham során, valamint megérteni a roham megindításának mechanizmusait és annak fiziológiai következményeit többé-kevésbé hosszú távon.
Az epilepszia állatmodelljei
Mivel az epilepszia inkább a tünetek csoportjának tűnik, mint egyetlen betegség, az epilepszia biológiai mechanizmusainak tanulmányozására több modellt alkalmaznak.
- A rohamot fiatal patkányokban vagy egerekben (10-11 nappal a születés után) 30 percig tartó hipertermia indukálhatja a lázas roham modellezésére. Néhány patkányban (körülbelül 30%) fokális rohamok láthatók felnőtt korukban.
- A status epilepticus ( status epilepticus ) okozhatja intraperitoneális injektálásával pilokarpin , egy agonista a muszkarin receptorok vagy a kainát , agonistája a glutamát receptorok. Az ilyen kezelés után az állatban kialakul az EEG- profil , amely hasonló az embereknél az epilepszius állapotához, és gyakran meg kell szakítani benzodiazepin (valium) injekciójával. Néhány héttel ez a betegség után az állatok visszatérő spontán rohamokat és elváltozásokat mutatnak a hippocampusban és más limbikus szerkezetekben, amelyek a hippocampus szklerózisára utalnak. Ezeket a készítményeket, vagy a kainate hippocampusába történő befecskendezéssel előállított készítményeket a meziotemporális epilepszia modelljeként alkalmazzák.
- Vannak olyan állatok (patkányok, egerek) is, amelyek egy vagy több genetikai mutációval rendelkeznek, amelyek epilepsziává teszik őket. Különösen a GAERS ( genetikai hiányú epilepszia patkány Strasbourgból ), amelyet Strasbourgban fedeztek fel 1982-ben, spontán, nem görcsös epilepsziás rohamokat mutat be , amelyekre jellemző a viselkedés leállítása és az EEG-n lévő csúcshullám-kibocsátások előfordulása. Ezek a rohamok és bizonyos antiepileptikumokkal (valproát, etosuximid) szembeni reaktivitásuk a GAERS-t a hiányos epilepszia modelljévé teszi. A görcsroham nélküli patkányokat szintén kiválasztottuk (NEC: Non Epileptic Control) ugyanazokból a kiindulási állatokból (Wistar).
Biológiai összefüggésben van
Az epilepsziás roham során nagyszámú idegsejt szinkronizált módon szabadítja fel az akciós potenciálokat . Az idegsejtek szinkronizálása a neurális hálózatok belső tulajdonsága.
Az egészséges alanyokból származó EEG-k megfigyelése feltárja az agyi aktivitásra jellemző különböző frekvenciák létezését, amelyek megfelelnek az idegsejtcsoportok szinkronizálásának. Úgy tűnik, hogy epilepszia esetén ez a szinkronizálás versenyben van.
Pontosabban, diszfunkció lép fel a szinaptikus átvitelben. Ezen átvitel során a neurotranszmitterek nem hagyják a preszinaptikus terminációt a cél posztszinaptikus terminációra, hanem egyesek más szinapszisokhoz kötődnek. Ez a jelenség a normál értékhez viszonyítva 5% -os nagyságrendű, de generalizált epilepsziák esetén 25%.
Számos ok magyarázhatja ezt az "elszabadulást":
- az idegsejtek túlzott izgalma;
- az ideghálózat gátlásának szintjének csökkenése.
Az epilepsziás roham minden érintett idegsejtben számos olyan változást idéz elő, amely megmagyarázhatja, miért válik krónikusá az epilepszia. Ezek a változások összehasonlíthatók az idegsejtek plaszticitásával , amely megmagyarázza a memorizálás és a tanulás folyamatait is.
Úgy tűnik, hogy a neuronális gátlást egy energia metabolizmus enzim szabályozza. Epilepsziásokban ez a kontroll hiányos lehet, elősegítve ezzel a rohamok kialakulását.
A genetika implikációja
Valószínű, hogy a gének sokasága - amelyek közül sokat még nem sikerült azonosítani - nagyon összetett módon lépnek kölcsönhatásba. Bizonyos családi genetikai formákban - az esetek alig 1% -ában - a melbourne-i ( Ausztrália ) Epilepszia Kutatóközpont ausztrál kutatóinak körülbelül tíz gént sikerült azonosítaniuk. A genetikai kutatás, amely a kutatás és a klinikai gyakorlat határán fekszik, még mindig gyerekcipőben jár, de a jövőben képesnek kell lennie a diagnózis felállítására és bizonyos kezelési stratégiák megválasztására. Például bizonyos típusú epilepsziák esetében, amelyeket nagyon kisgyermekeknél bonyolíthat az encephalopathia , az epileptológusok azt remélik, hogy a molekuláris genetikának köszönhetően sokkal korábban, az élet első hónapjaiban diagnosztizálhatják őket. Ez annak érdekében, hogy olyan kezelést tudjunk ajánlani, amely képes csökkenteni ezen encephalopathiák súlyosságát, vagy akár megakadályozni azok előfordulását.
Franciaországban Pitié-Salpêtrière-ben molekuláris genetikai központot hoztak létre, amely kifejezetten ezekhez a ritka betegségekhez rendeltetett.
Matematikai és számítási modellek
Az epilepsziára jellemző elektrofiziológiai aktivitás minden idegrendszerrel rendelkező élőlénynél mérhető, és a megfigyelt dinamikát matematikai modellek reprodukálják. Ezek a modellek lehetővé teszik a válságok dinamikájának jobb megértését, lehetővé teszik a kísérleti kutatás irányítását és nyitást a klinikai alkalmazásokra.
Kockázatok
Az epilepszia és az epilepsziás rohamok általában nem veszélyeztetik az epilepsziás személy életét. Érdemes azonban megemlíteni néhány, az epilepsziához kapcsolódó kockázatot. Az ismételt epilepsziás rohamok agykárosodás kialakulásához vezethetnek . Ezek a sérülések túlsúlyban vannak a rohamok kezdeténél jelentkező agyi régiókban, de egy adott régióban, a temporális lebeny belső arcában is . Később valószínűleg új támadások forrása lesz - a betegségről azt mondják, hogy önmagát súlyosbítja .
Görcsroham során a beteg soha nem nyeli le a nyelvét , felesleges (és veszélyes) megpróbálni teljes görcsben tartani a páciensnél.
Az epilepsziához kapcsolódó kockázatok általában nem a rohamot, hanem annak következményeit érintik. Tehát, ha a beteg például hajt vagy rossz esést szenved, akkor a roham következményei végzetesek lehetnek.
A gonosz állapota
Az epileptikus állapot a vitális és funkcionális prognózist veszi igénybe (a végleges neurológiai következmények kockázata). Kórosan hosszú ideig tartó (5-10 percnél hosszabb) epilepsziás roham, vagy olyan szoros rohamok fordulnak elő, hogy a betegnek nincs ideje felépülnie két roham között. A status epilepticus keresnie kell egy kiváltó ok: a kezelés megszakítása, figyelembe a mérgező anyagok ( alkoholos intoxikáció különösen), figyelembe az ellenjavallt gyógyszerek , fertőzés , stb Tónusos-klónikus görcsrohamok által okozott betegség esetén a válság időtartama aggályokat vet fel: légzési elégtelenség hörgőtorlódás és bradypnea (légzési lassulás), keringési rendellenességek, végleges neurológiai és intellektuális következmények, hidroelektrolit rendellenességek (dehidráció, acidózis ) és agyödéma.
A gonosz állapota a petit mal kontextusában is előfordulhat: ezután elhúzódó zavart állapotot találnak, amely az arc nagyon felidéző klónikus megnyilvánulásaihoz kapcsolódik. Részleges epilepszia esetén a diagnózis nehéz lehet, mivel a tünetek hasonlóak a stroke tüneteihez . Az elektroencefalogram különbséget tud tenni. Szélsőséges esetekben a krízis a beteg halálához vezethet , agyi anoxiával .
Hirtelen és megmagyarázhatatlan halálesetek
Az epilepsziában hirtelen és megmagyarázhatatlan halálesetek (SUDEP vagy angolul : Hirtelen váratlan halál epilepsziában ) ritkák, de megfigyelhetők olyan epilepsziában szenvedő embereknél, akiknek a válság nyilvánvaló jele vagy anélkül, és akiknél a boncolás nem mutatott toxikológiai vagy anatómiai okokat. A SUDEP-hez vezető mechanizmusok még nem ismertek, de összefüggésbe hozhatók szívritmuszavarral, légzési nehézséggel vagy agyi elektromos leállással.
Balesetek
Az eszméletvesztés, valamint az izomrángások sérülések és különféle traumák kockázatával járnak, amelyeket zuhanás, tárgyi sokk vagy önmaga okoz ( elmozdult váll, nyelvcsípés). A roham tanúinak meg kell akadályozniuk a leesés kockázatát, és el kell távolítaniuk azokat a tárgyakat, amelyekkel az alany megsérülhet. Ne tegyenek azonban tárgyakat a szájába, és ne próbálják megakadályozni a mozgását.
A roham előfordulása járművezetés közben közlekedési balesetet okozhat. A vezetés mindaddig tilos, amíg a rohamok egy éve nem szűnnek meg.
Célszerű előre látni az egyes tevékenységekre, különösen a sportra (kerékpározás, hegymászás) jellemző kockázatokat. Veszélyes lehet egy vízi tevékenység, például úszás vagy fürdés. Valójában az eszméletvesztés ebben az időben végzetesnek bizonyulhat, még nagyon kevés vízben is. Az úszás az epilepsziában szenvedők által gyakorolt sport, de az epilepsziás személyt javasoljuk, hogy felügyelje ezeket a tevékenységeket.
Figyelembe kell venni az égési vagy tűzveszélyt is (cigaretta, vas, sütő, gyertya stb.).
Öngyilkosságok
Az epilepsziában szenvedőknél fokozódik a depresszió és az öngyilkosság kockázata. Ne habozzon kapcsolatba lépni neurológussal vagy rokonokkal depressziós tünetek esetén. Megfelelő és hatékony kezelést lehetne ajánlani.
Támogatott
Az epilepsziás rohamok megelőzése
Az epilepszia olyan neurológiai állapot, amely orvosi diagnózist igényel. Nem minden roham kíséri rohamokat, és nem minden roham epilepsziás. A roham könnyen összetéveszthető tetániás rohammal, és a roham oka lehet neurológiai trauma ( fej- vagy gerincvelői trauma ) vagy hipertermia - ez különösen érvényes a láz okozta rohamokra.
A rohamok tízből három esetben igazán lenyűgözőek lehetnek, eszméletvesztéssel és görcsös mozgásokkal . De leggyakrabban a válság egyetlen agyi területet érint, és a tünetek csak a test egyik részén vagy egy olyan funkción jelentkeznek, beleértve az izomrángásokat, az érzékszervi zavarokat. Gyermekeknél az epilepsziás roham távollétekkel, rövid szünetekkel jelentkezhet a rögzített tekintettel, néha a szemhéjak pislogásával.
Görcsroham esetén biztosítani kell, hogy az egyén ne mozdulhasson meg ( védelme ): el kell távolítani a körülötte lévő tárgyakat, és összehajtott ruhát vagy párnát lehet elhelyezni a feje alatt. Meg kell próbálni elmozdítani az illetőt az epilepszia „lehetséges” forrásától (stroboszkóp, szokatlan zaj).
Miután a roham elmúlt (ez ritkán tart néhány tíz másodpercnél tovább, még akkor is, ha ez az idő hosszabbnak tűnik), az áldozatnak válaszolnia kell az egészségére vonatkozó kérdésekre . Ha ő nem válaszol vagy nem reagál, a légzése szabályozni kell, és intézkedést kell hozni kell: hozott egy oldalsó biztonsági helyzetben , és figyelmezteti a sürgősségi szolgálatok , ha lélegzik (a legtöbb esetben), vagy a riasztási majd újraélesztés cardiopulmonalis ha ő már nem lélegzik.
Általában az egyén eszmél után görcsös roham, hogy milyen intézkedéseket kell hozni, amikor szembesült a kellemetlen az, hogy neki, hogy pihenjen, kikérdezni a körülményeit a kellemetlenséget, különösen, ha ez az első alkalom, ha orvosi kezelés alatt áll, és ha nemrégiben történt balesete. Orvosi véleményt kell kérni az orvostól, például felhívva a sürgősségi orvosi szolgálatokat , megadva az összes megfigyelt elemet.
- 1. fázis: leesés, merev izmok: ne tegyen semmit az áldozat szájába;
- 2. fázis: görcs: ne próbálja megállítani a mozgásokat;
- 3. fázis: zavartság: amikor az ember magához tér, ne hagyja békén.
A videojátékok intenzív használata után dokumentált epilepsziás rohamok fordultak elő . A kockázat tehát fennáll, csakúgy, mint egyszerűen a tévézés, de ez viszonylag ritka, és főleg bizonyos, epilepsziára hajlamos emberekben nyilvánul meg, amelyeket „érzékeny epilepsziásoknak” neveznek. Ez a kockázat nagymértékben csökkenthető, ha elkerüljük a túl hosszú játékot, vagy ha valaki fáradt, előnyösen 100 Hz (50 Hz helyett) frekvencián működő képernyőt használ, és egy méter távolságra helyezkedjen el. kevesebb a képernyő, mint 50 cm.
Az életmódra vonatkozó óvintézkedések
Általánosságban bármi, ami elősegítheti az olyan rendellenességeket, mint a fáradtság, az alváshiány, az alkoholfogyasztás, a fizikai és / vagy mentális stressz, az állandó vagy rendellenes zajok, a szakaszos fény, különösen a stroboké és az éhezés.
A dohány , a kávé , a tea közvetett módon növelheti a rohamok gyakoriságát, ami negatív hatással van az alvás minőségére .
TevékenységekA katódsugár-képernyők, valamint a hirtelen fényváltozással rendelkező videók (beleértve a játékokat is) rohamokat válthatnak ki a " fényérzékeny " epilepsziában szenvedő betegeknél , azaz fényérzékenyek. Meg kell használni képernyők vagy televízió egy frekvenciája legalább 100 Hz , vagy folyadékkristályos képernyő .
Bizonyos sportokat különös éberséggel vagy speciális felszereléssel kell gyakorolni, mert gyakorlatuk krízis esetén kockázati helyzetbe hozhatja a beteget. Például: tornaesés kockázata ( felszerelésen , lovagláson , hegymászáson ), fulladás veszélye ( úszás , búvárkodás , szörfözés ) és a felszerelés feletti uralom elvesztésének veszélye (légi sportok, mint ejtőernyőzés , sárkányrepülés , mechanikus sportok) .
Autó vezetés FranciaországbanMint sok országban, Franciaországban is régóta tilos vezetni az epilepsziában szenvedő betegeket. A közelmúltban a terápiás menedzsment fejlődése lehetővé tette az epilepsziában szenvedők számára a vezetői engedély megszerzését. A balesetek kockázata valójában nem magasabb az epilepsziában szenvedőknél, mint a lakosság körében, a speciális esetek kivételével, feltéve, hogy bizonyos orvosi ajánlásokat betartanak.
2005 decembere óta megváltozott a vezetői engedélyekre vonatkozó hatályos francia jogszabály. Könnyű jármű (motorkerékpár, személygépkocsi, kisteherautó) (A és B engedély) vezetéséhez az epilepsziás betegnek meg kell felelnie az előírásokban felsorolt feltételeknek, például a rohamok meghatározott ideig történő hiányának. A vezetői engedély ideiglenes, 6 hónaptól 5 évig történő kiadása a vezetői engedélyek osztályának orvosi bizottságának döntésétől függ.
A törvény szerint a közúti szakmák ( transzporter , autóbusz ...) nem hozzáférhetők az aktív epilepsziában szenvedő betegek számára. A C és D engedélyekhez való hozzáférés alapos neurológiai vizsgálatot igényel az inaktív epilepsziában szenvedő betegek számára.
QuebecbenQuebecben egy megfigyelt és kezelt beteg egy év után epilepsziás epizód nélkül visszaszerezheti vezetői engedélyét, feltéve, hogy teljes az EEG és a gyógyszerkoncentráció véradagolása. Új válság esetén a vezetői engedélyt felfüggesztik.
Tiltott szakmákA rohamok előfordulásával és lehetséges következményeivel (részleges vagy teljes eszméletvesztés, elesések, sérülések kockázata, automatikus gesztusok stb.) Összefüggésben számos szakmát nem gyakorolhatnak az epilepsziában szenvedők, például:
- gépek, buszok és nehéz tehergépjárművek kezelői;
- vízimentő búvár , életmentő;
- légiszemélyzet;
- sebész ;
- rendőr , tűzoltó
- rohammentős;
- katonai.
Célszerű szisztematikusan kikérni az üzemorvos (adott esetben a neurológus vagy a kezelőorvos) véleményét. Egyedül képes megítélni a patológia és a funkció feltételezése közötti megfelelőséget egy helyzetben.
Gyógyszerek
A roham kezeléseA görcsrohamok tizedik percétől kezdve, lehetőség szerint intravénásan, különben anorektálisan ajánlott görcsoldó alkalmazása. A görcsös fájdalom állapota, vagyis amikor a roham 10 percen túl is folytatódik (vagy amikor három roham követi egymást) megköveteli az orvosi intenzív ápolásra való áttérést (orvosi sürgősség, mert a vitális prognózis a tét.). Sürgősségi EEG-t, valamint orvosi vizsgálatot kell végezni, az újraélesztési módszerek és a gyógyszeres kezelés végrehajtásának késleltetése nélkül:
- A jó légzési funkció fenntartása: Guedel-kanül elhelyezése, maszkventiláció , hörgőkiválasztás aspirációja, maximális intubáció és mechanikus szellőzés .
- Szív- és érrendszeri monitorozás: kardiotenzionális felmérés a pulzus, a vérnyomás, a vér oxigéntelítettségének monitorozásával.
- Vénás vezeték telepítése az antikonvulzív gyógyszerek hidroelektrolitikus kiegyensúlyozásához és infúziójához.
Görcsös fájdalom esetén az antikonvulzív kezelés elsődlegesen intravénásan, 2 perc alatt intravénásán beadott benzodiazepin ( diazepam vagy lorazepam , könnyebben használható), valamint egy hosszú hatású görcsoldó ( fenitoin , foszfenitoin vagy fenobarbitál ) alapja . Ha ez 10 perc múlva nem sikerül, második injekciót adnak be.
A vénás megközelítés nehézségei esetén a diazepám beadható intra-rektális úton, vagy a midazolam bukkális úton (a gyógyszer ezután felszívódik a szájnyálkahártyán keresztül, anélkül, hogy bármilyen lenyelésre lenne szükség, ami a páciensnél nem érhető el. Eszméletlen). .
Megelőző kezelésA válság kitörésekor nehezebb megállítani, ezért a megelőzésben kell cselekednünk. Az 1980 - as években csak 4 drog volt; manapság körülbelül húsz antiepileptikus molekula áll az orvosok rendelkezésére, amelyek mind hatékonyabbak, és kevesebb mellékhatással járnak a betegek éberségére és memóriájára.
A betegek 15% -át (15%) nem befolyásolja orvosi kezelés, havonta egynél több rohama van. Ez utóbbiak megnövekedett halálozással és alacsonyabb életminőséggel rendelkeznek.
Az antiepileptikumok (vagy antikonvulzív szerek) fő csoportjai a valproinsav és a nátrium-valproát . Ez utóbbi, amelyet terhes nőknek adnak, felelős a magzati rendellenességek súlyos kockázatáért (az esetek 10% -a) és a gyermek intellektuális, motoros és viselkedési fejlődésének visszamaradásáért (az esetek 30-40% -a). 2015- ig ezt a kockázatot erőteljesen alábecsülték Franciaországban , annak ellenére, hogy az 1980-as évekig nyúltak vissza .
A többi említésre méltó gyógyszerek közé tartozik a karbamazepin és oxkarbazepin , fenitoin , feneturid , etoszuximid , barbiturátok , elsősorban fenobarbitál , primidon , klonazepam (a benzodiazepin ), lamotrigin (ez a molekula okok bizonyos alanyok egy allergiával összefüggő orális lichen planus ), gabapentin , topiramát és a levetiracetam .
A legújabb vagy a tesztelés alatt álló molekulák közül megemlíthetjük a lakozamidot , az eszlikarbazepint , a rufinamidot , a vigabatrint , a stiripentolt .
Ezek a gyógyszerek adhatók önmagukban vagy kombinációban, második vonalként. A választás az epilepszia típusától, a mellékhatásoktól és attól függ, hogy mennyire működnek jól egy adott betegnél.
A 1912 , a teremtés a gyógyszer ellen epilepszia gardenal , akkor az evolúció, megjelenése Dihidan a 1939 . A technikai fejlődés az 1960-as években , Dépakine és a Tegretol . Végül az 1990-es évek elején a Lamictal, a Neurontin és az Epitomax a jelenlegi gyógyszer.
Ne feledje, hogy a Depakine felelős a magzat súlyos rendellenességeiért. Valójában 2006 és 2014 között ez az epilepszia elleni gyógyszer 450 veleszületett születési rendellenességet okozott. A február 2016 , a Szociális Minisztérium és Egészség volt fontolgatja egy kompenzációs alap, mint a Mediator-ügy. A Mediátor-kábítószert azzal vádolták, hogy legalább 500–2000 halálát okozta.
Sebészet
Egyes betegek görcsrohamait monoterápiaként vagy különféle kezelési kiigazítások után, számos epilepszia elleni gyógyszer kombinálásával kontrollálják . A kezeléssel szembeni relatív vagy abszolút rezisztencia azonban néha megfigyelhető - ezt gyógyszerrezisztenciának nevezik. Ezeknek a gyógyszerrezisztens epilepsziáknak a súlyos prognózisa műtétek alkalmazásával javítható . Ez a műtét magában foglalja az agy egy kis részének eltávolítását, amely az epilepszia ( lesionectomia vagy cortectomia ) okának tűnik .
Az ilyen beavatkozás indikációjának megállapításához rendkívül finom, szabványosított diagnosztikai eljárásokra van szükség. Az első lépés a válságok kiindulópontjának nagyon pontos körülhatárolása és a kérgi területek érintettségének meghatározása. A multifokális epilepsziákat legtöbbször elutasítják .
A műtétre jelentkező betegeket ezért egy multidiszciplináris csoport teljes műtét előtti értékelésnek vetik alá. Neurológiai, elektroklinikai és neuropszichológiai vizsgálatokból áll. A döntő adatokat az elektrofiziológiában (EEG felvétel, SEEG) és az agyi képalkotó vizsgálatok során is elvégzik (morfológiai és funkcionális MRI, az anyagcsere vizsgálata). Kérdés a lehetséges műtéti kezelés előny / kockázat arányának értékelése.
Az epilepszia műtét egy első feltárási fázist (SEEG) foglal magában, amelyet reszekciós eljárás követ . Egyes kórházi helyeken roboteszközöket használnak, például a ROSA TM készüléket , hogy nagy pontosságot biztosítsanak és biztonságosabbá tegyék a műtétet, különösen kisgyermekeknél, akik számára az eljárások kényesebbek a fejük és az agyuk kis mérete miatt. .
Összességében a refrakter epilepsziában (főleg temporális, de frontális, parietális vagy akár occipitalis) kiválasztott betegek 50-60% -ánál rohamaik közép- és hosszú távon eltűnnek, szemben a gyógyszeres kezelés 8% -ával. A műtét eredménye nagyban függ a betegek gondos kiválasztásától. Ha az MRI-n nincs látható elváltozás, de a fókuszt más eszközökkel azonosítják, akkor műtét is javasolható, de sokkal tökéletlenebb eredményekkel, bár a PET-vizsgálat lehetővé teszi az érintett kortikális zóna jó körülhatárolását normál megjelenés esetén az MRI (a markáns glükóz kötődésének csökkenését vagy akár hiányát mutatja az epileptogenezis eredetének területein).
A Franciaországban , évente csak 200-300 embert érint ez a művelet , és a Robert-Debré Kórház neuropediatristája szerint : "Ez túl kevés, ráadásul a felmérés és a műtét közötti várakozási idők túl hosszúak, további kognitív romlás kockázatával . "
Serkentés
A betegség rezisztens formái esetén fontolóra vehető egy stimulátor elhelyezése a kulcscsont alatt, amely a vagus ideghez kapcsolódik, és amelynek feladata stimuláció küldése az agyba (a thalamus elülső magja ). A stimulációval történő kezelés előnye, hogy jó alternatíva abban az esetben, ha a műtéti beavatkozás nem lehetséges. Ez a technika, amelyet 2015- ben a világon csaknem 70 000 beteg alkalmazott, biztató eredményeket mutatott, a rohamok gyakorisága az emberek közel 50% -ában megfeleződött. Azonban csak kivételesen teszi lehetővé a rohamok teljes eltűnését. Néhány mellékhatás érezhető, beleértve a torok összehúzódását az ingerlés időtartama alatt, néha enyhe hangváltozást okozva, és légszomjat az erőfeszítések időszakában (különösen a magasságban).
A kutatás másik útja bizonyos agyi struktúrák ( thalamus ) közvetlen stimulálása . A rohamok gyakoriságának csökkenése érhető el anélkül, hogy eltűnnének.
Diéta
Bizonyos esetekben, különösen gyermekeknél, a ketogén étrend kipróbálható. A ketogén étrend egy merev, szigorúan kiszámított terápiás rend, amelyet egy neurológus ír fel a gyermekek kezelhetetlen epilepsziájának kezelésére. Az étrend lipidekben gazdag, fehérjékben és szénhidrátokban nagyon szegény. Jelentősen csökkenti a rohamok gyakoriságát. A módosított Atkins-diéta kevésbé korlátozó lenne, és hasonló eredményeket hozhatna.
Pszichoterápia
Mivel az epilepszia pszichoszociális következményei időnként jelentősek (az autonómia korlátozása, a stressz, a szorongás, a depresszió, az alacsony önértékelés stb.), Az orvosi kezelés mellett a pszichológiai támogatás is releváns lehet.
Ezenkívül egyes esetekben a roham megijedése maga is szorongást generálhat, amely megkönnyítheti annak kialakulását, majd a szorongás feltételes válaszává válik. A kognitív viselkedésterápia javasolható az életminőség javítására, sőt a rohamok gyakoriságának csökkentésére. A menedzsment lényege a betegség feletti kontroll érzésének kialakításán alapul. Ez magában foglalja a stresszkezelés és a relaxáció képzését, valamint a kockázatos helyzetek azonosítását vagy akár az asszertivitást . A legújabb tanulmányok azt mutatják, hogy a pszichológiai munka a problémára összpontosító stresszkezelési készségekre, valamint az epilepszia életminőségre gyakorolt hatásának észlelésére (invazív vagy nem) ígéretes lehetőség.
A pszichoterápia az epilepsziában szenvedőket is érintheti. Valójában a betegség kezelése néha jelentős hatással lehet személyes, szakmai, pénzügyi vagy egészségügyi szintre, és nyomon követheti őket.
Alternatív kezelések
A gyógynövényes vagy aromaterápiás kezelés hatékonysága nem bizonyított . Másrészt bizonyos növények, például a depresszió, a fáradtság kezelésére, kölcsönhatásba léphetnek az epilepszia elleni gyógyszerekkel és módosíthatják hatékonyságukat, néha a rohamok súlyosbodásához vezetve.
Egyes tanulmányok szerint azonban a kannabidiol , a kannabisz nem pszichoaktív molekulája, nagymértékben enyhíti az izomgörcsöket, és lehetővé teszi egyes betegek számára, hogy a hagyományos gyógyszerek adagját 2-vel osszák el. Néhány gyermeknél a kezelés szinte csodálatosnak bizonyul jelentősen csökkenti a rohamokat (400-ról néhányra havonta).
Kutatási utak
A só és különösen a fémion ( nátrium ) fontos szerepet játszik az epilepsziában. Úgy tűnik, hogy ez egy egyedülálló "kapcsoló" az agy megfelelő működéséhez szükséges neurotranszmitterek fontos receptorainak (az úgynevezett " kainátoknak ") (a kainátok szintén részt vesznek a neuropátiás fájdalomban, ha nem működnek megfelelően). Kikapcsolásuk csökkentheti a rohamokat.
A sugárterápiának szentelt röntgensugár használata az Európai Szinkrotron Sugárkezelő létesítményben lehetővé teszi az emberi agy területeinek besugárzását annak érdekében, hogy egyes sejteket száz milliméter nagyságrendű pontossággal megsemmisítsenek. a konvergencia pontján elegendő sugárzási mennyiségű lerakódást okozó mikrobugarak keresztezése. Az elváltozások hiánya a mikrobugarak útjának közvetlen közelében a biológiai szövetek nagy toleranciáját mutatja, és érdekli a Grenoble-Institut des neurosciences-t annak érdekében, hogy blokkolja az epilepsziás rohamokat a gyógyszerekkel szemben rezisztens betegeknél.
Járványtan
Élete során 20 emberből egynek elszigetelt epilepsziás rohama van. Az epilepszia (a betegség, vagyis amikor a jelöltnek rendszeresen epilepsziás rohamai vannak) a migrén és aggodalmak után a leggyakoribb neurológiai állapot (0,5–0,7%) , Franciaországban a lakosság közel 1% -a, azaz 600 000 ember. Az epilepszia különböző formáiban közel 50 millió embert érint világszerte, csecsemőket, gyermekeket, serdülőket és felnőtteket egyaránt. Az előfordulás országonként 16 és 51 eset között változik, Chilében évente 100 000 lakosra vetítve (több mint 100 eset) (évente 30 000 új eset Franciaországban). Becslések szerint az epilepszia 362 000–415 000 embert érint Angliában, előfordulási gyakorisága évente 50 eset / 100 000, a prevalencia pedig becslések szerint 5–10 eset / 1000 népesség.
A betegség számított átlagos időtartama 6-10 év. Az epilepsziás esetek 30% -a genetikai eredetű ; 70% -a epilepsziás esetekben megszerzése, amelynek a fele van egy határozott oka (a agysérülés miatt utóhatásai szenvedés idején a terhesség és a szülés , a fejsérülés csecsemőkorban, vagy egy cerebrovascularis történés ...); mások számára az okok továbbra sem tisztázottak .
A hosszabb várható élettartam növeli az agyi érrendszeri balesetek vagy degeneratív betegségek miatt kialakuló epilepsziás rohamok kialakulásának kockázatát .
Történelem és társadalom
Sztori
A betegséget több névvel is megnevezték, idézhetjük: rosszul hanyatló, földbetegség, isteni gonoszság, szent gonoszság, magas gonoszság, gonosz Szent János.
antikvitásAz epilepsziára vonatkozó első fogalmak az indiai ayurvédikus orvoslásban jelentek meg, és állítólag a Kr. E. 4500 és 1500 közötti védikus időszakban tisztázódtak és alakultak ki . Kr . E. Epilepszia elsősorban a Charaka Samhita-ban ( Kr. E. 400 körül ) található, amely a legrégebbi szöveg, amely ezt az ősi orvosi rendszert írja le, "apasmara" néven, ami "lelkiismeret-vesztést" jelent. A Charaka Samhita már tüneti, etiológiai, diagnosztikai és terápiás szinten hivatkozott az epilepszia különböző aspektusaira.
Az úgynevezett "epilepsziának" a babiloniak a Hammurabi-kódexben "benu" néven ismertek , az egyiptomiak pedig az ebers papiruszban " nsjt " néven.
Az ókorban az epilepszia nagyon megijesztett, a gonosznak szentnek is nevezték . Theophrastus és Plinius (HN, 28, 35) arról számolnak be, hogy amikor epilepsziával találkozunk, a babonának meg kell köpni a zubbonyát (a hajtását), hogy megvédje a betegségért és fertőzésért felelős démonot.
A Bocsánatkérés , Apuleius elbeszéli, hogy az volt a szokás, ha vásárol rabszolgákat , hogy mesterségesen kivált-rohamok azonosítása érdekében az epilepsziás embereket. Rufus Ephesus , Sándor Aphrodise vagy Oribasius ad a receptek, hogy ezek lényegében fumigations anyagok, amelyeknek égéstermékek egy undorító szagú, különösen jet , tollak, bitumen, kürt, még kecske máj lehetne használni.
Az epilepsziáról szóló első igazi orvosi értekezés Hippokratésznek tulajdonítható (a szakrális betegségről ); utána több görög szerző írta epilepszia, ezen belül Galen és Arétée Kappadókia , majd Latin beleértve Celsus és Caelius Aurelianus .
Az Újszövetségben a nagy rosszban szenvedő gyermek epizódját Márk evangéliuma (9: 17–29), valamint Máté (17: 14–21) és Lukács (9: 37–43) írja le.
KözépkorúA betegség nevezték a középkorban a „gonosz Szent János” , János a előtt a védnökséget, hogy az a tény, hogy a Salome gyakorolta a féktelen „tánc a hét fátyol” (hasonló epilepsziás rohamot) előtte mostohaapa Heródes Antipas annak érdekében, hogy megkapja a fejét (lefejezés leállítja a gonoszt). Egyes régiókban a szorongás néhány nappal június 24-e (Keresztelő János születésének ünnepe) előtt elakadt a "Szent János táncosai" előtt, akik türelmetlenül várták ezen ünnep megünneplését, remélve, hogy megkönnyebbülnek. ha azután a szent oltárai előtt táncolnak.
Modern időszakNem volt egészen a XVI th században , hogy az irodalom nyújt ismét - latin nyelvű - teljes értekezést epilepszia Kardántengely , különösen Gabuccini .
Az első kiadvány francia, és amely nem a fordítás a klasszikus szerzők, hogy a Jean TAXIL az 1602 ( Szerződés az epilepszia, Maladie durván nevezett az ország Provence gouttete aux petits gyermekek ). Mások követni fogják, anélkül, hogy valami újat hoznának, mivel a vallási babonák főleg megakadályozták a jelentős előrehaladást általában a betegségek és különösen a neuropszichiátria tudományos megértésében.
Így szükség lesz várni, amíg a végén a XIX E század a John Hughlings Jackson , aki előre a tudás az epilepsziás betegségben, azáltal, hogy az első anatómiai klinikai osztályozása az epilepsziás jelenségek. Aztán, hála a EEG , a szerzők a következő században tovább előre a besorolás a különböző formák és típusú epilepsziák ( Lennox , Gastaut , Gibbs , stb ).
Média
Egyesület
Az Epilepszia elleni Francia Liga (LFCE) egy tanult társadalom, amely az epilepszia kezelésével foglalkozó szakembereket tömöríti.
Az Epilepsie-France az epilepsziában szenvedő betegek francia szövetsége, amelyet közhasznúnak ismernek el. Tevékenységei sokfélék: hallgatás, tájékoztatás és támogatás az epilepsziás betegek számára az epilepszia mindennapi életükben jelentkező különféle következményei szempontjából, személyes, szakmai, tudományos szinten stb. , megbeszélések szervezése minden küldöttségben és egy országos találkozónap, amely évente egyszer összehozza az egyesület összes tagját.
Az EFAPPE a súlyos epilepsziában fogyatékossággal élő (gyógyszerekkel szemben rezisztens) emberek szövetségeinek nemzeti szövetsége.
BiztosítékMindig ellenőrizni kell, hogy a különféle személyi biztosítási kötvények nem zárják-e ki a betegséget (segítségnyújtási szerződések, gépjármű-biztosítás stb. )
KölcsönökAz epilepsziában szenvedőknek nehézségekbe ütközhet a hosszú lejáratú hitelek felvétele; Gyakran további biztosításra van szükség, vagy a kínált biztosítás kizárja az epilepsziával kapcsolatos kockázatok fedezetét. Az új jogszabályi rendelkezések azonban különös figyelmet szentelnek a francia bankoknak, és kölcsönöket most drága feltételekkel lehet kiadni, drágábbak, mint a többi polgár, de még mindig ésszerűek. Mindenesetre nem szabad megállnunk a bankár biztonsági reflexjénél, és meghibásodás esetén kérjük a Banque de France választottbírósági eljárását.
HerbalizmusA gyógynövénytanban , fagyöngy felírt epilepszia ellen.
Személyiségek- Nagy Sándor (356- 323 BC. )
- Julius Caesar (100- 44 BC. )
- Claude ( modell: An av. JC -54)
- Britannicus (41-55)
- Tarzusi Pál (10–65)
- Joan of Arc (1412–1431)
- II. Lajos, württembergi (1439–1457)
- V. Károly (1500-1558)
- Richelieu bíboros (1585-1642)
- Molière (1622–1673)
- II. Károly spanyol (1661–1700)
- Napoleon I st (1769-1821)
- Charles Louis ausztriai (1771-1847)
- Ferdinand I er Ausztria (1793-1875)
- Lord Byron (1788-1824)
- IX. Piusz (1792-1878)
- Fjodor Dosztojevszkij (1821-1881), az orosz író, aki szenvedett tőle, figyelemre méltóan jellemezte az epilepsziás rohamot
- Gustave Flaubert (1821-1880)
- Gaétan de Bourbon-Siciles ( 1846-1871 ) 25 évesen öngyilkos lett
- Lenin (1870–1924)
- Hermann Ludwig von Helmholtz (1821-1894)
- Alfred Nobel (1833-1896)
- Heinrich Hansjakob (de) (1837-1916)
- Rudi Dutschke (1940-1979)
- Margaux Hemingway (1955-1996)
- Ian Curtis (1956-1980), a post-punk zenekar Joy Division brit énekese
- Cameron Boyce (1999-2019), amerikai színész, táncos és énekes
Az epilepsziáról minden évben szó esik az Epilepszia Nemzetközi Napján , amelynek során különféle rendezvényeket szerveznek a betegség tudatosítására. Erre a napra február második hétfőjén kerül sor.
Megjegyzések és hivatkozások
- " Epilepszia " , az Egészségügyi Világszervezettől (hozzáférés : 2018. január 19. )
- Francia Neurológiai Szövetség: „ Mi az az epilepszia? "
- (in) Fisher RS, van Emde Boas W. Blume W. Elger C Genton P. Lee P. és J. Engel Jr., " Az epilepsziás rohamok és epilepszia: definíciók által javasolt International League Against Epilepszia (ILAE), valamint a Nemzetközi Epilepszia Iroda (IBE) ” , Epilepsia , n o 46,2005, P. 470-2 ( online olvasás ).
- (in) Meir Bialer " Kulcsfontosságú tényezők felfedezése és az új antiepileptikumok " , Nature Reviews Drug Discovery 9. kötet ,1 st január 2010, 68–82. oldal (2010)
- Charlotte Dravet, Az epilepszia megértése: az epilepszia és az epilepszia alapjai , John Libbey Eurotext ,2006, 59 p. ( ISBN 978-2-7420-0571-0 , online olvasás ).
- " Neurológiai tanfolyam az epilepsziáról " , a neurologie.free.fr tanfolyamon .
- (in) Az enteriális epilepszia és az Alzheimer-kór az Aberdeeni Egyetem helyén került elő
- (in) Christensen JC Pedersen MG Pedersen CB, Sidenius P, Olsen J, Vestergaard M, "Az epilepszia traumás utáni agykárosodásának hosszú távú kockázata gyermekeknél és fiatal felnőtteknél: népességalapú kohorszvizsgálat", Lancet 2009; 373 : 1105-1110
- (in) Mei Sing Ong, Isaac S. Kohane, Cai Tianxi, Mark P. Gorman és Kenneth D. Mandl "populáció szintű bizonyítéka az autoimmun Epilepszia etiológiája" Jama Neurology , március 31-én 2014. ezt olvassa vonal
- http://www.queensu.ca/news/articles/fetal-alcohol-spectrum-disorder-linked-high-prevalence-epilepsy
- Paediatr Child Health 1998; 3: 275-7, Gyermekgyógyászat, 2011; 127: 580-7
- http://www.efmny.org/faq/epilepsy-and-developmental-disability/
- https://www.who.int/fr/news-room/fact-sheets/detail/epilepsy
- " Az epilepsziás roham " , https://www.passeportsante.net/ ,2012. december 5(megtekintés : 2020. augusztus 8. ) .
- (en) Tyzio R allén C Nardou R Picardo MA, Reims S, Minlebaev M, M Milh, Khazipov R, Cossart R , Ben-Ari Y „depolarizáló GABA hatásait éretlen Neuronok Függ Sem sem ketontestek a piruvát” J Neurosci . 2011; 31 (1): 34-45. DOI : 10.1523 / JNEUROSCI.3314-10.2011
- (en) Nardou R, Yamamoto S., Chazal G., Bhar A., Ferrand N, Dulac O., Ben-ari Y, Khalilov I. „Az újszülöttek súlyosbodásának hátterében neuronális kloridfelhalmozódás és gerjesztő GABA áll. fenobarbitális epileptiform tevékenységek » Brain 2011; 134 (Pt 4): 987-1002. DOI : 10.1093 / agy / awr041
- (in) Nardou R, Ben-Ari Y, Khalilov I, (2009) "Bumetanid, évi NKCC1 antagonista, nem akadályozza az epileptogén fókusz kialakulását blokkolja az éretlen patkányfókuszú Hippocampus epilepsziás rohamait" J Neurophysiol. 2009; 101 (6): 2878-88. DOI : 10.1152 / j.90761.2008
- Petkar S, Hamid T, Iddon P és mtsai. A hosszan tartó beültethető elektrokardiográfiai monitorozás az epilepszia téves diagnózisának magas arányát jelzi - REVISE- tanulmány , Europace, 2012; 14: 1653–1660
- (a) Baram TZ Gerth, A. Schultz, L ,,. " Lázas rohamok: Egy megfelelő korú modell alkalmas a hosszú távú vizsgálatok. " , Fejlődési Agykutatás , n o 98,1997, P. 265–270.
- (a) Celine Dubé , Cristina Richichi , Roland A. Bender és Grace Chung , " temporális epilepsziás utáni kísérleti elhúzódó lázas rohamok: A jövőre vonatkozó elemzést " , Brain , Vol. 129,1 st április 2006, P. 911-922 ( ISSN 0006-8950 és 1460-2156 , PMID 16446281 , PMCID 3100674 , DOI 10.1093 / brain / awl018 , online olvasás , hozzáférés : 2015. november 3. ).
- (a) Lechoslaw Turski , Chrysanthy Ikonomidou Waldemar A. Turski és Zuner A. Bortolotto , " , Review: Cholinergic mechanisms and epileptogenesis. A pilocarpine által kiváltott rohamok: A kezelhetetlen epilepszia újszerű kísérleti modellje ” , Synapse , vol. 3,1 st január 1989, P. 154-171 ( ISSN 1098-2396 , DOI 10.1002 / syn.890030207 , online olvasás , hozzáférés : 2015. november 3. ).
- S. Hamelin és A. Depaulis , „ A hippokampus szklerózisának áttekintése a mesialis temporális lebeny epilepsziájában a„ kétütemű ”hipotézis szerint ”, Revue Neurologique , vol. 171,2015. március, P. 227–235 ( DOI 10.1016 / j.neurol.2015.01.560 , online olvasás , konzultáció 2015. november 5-én ).
- (in) Depaulis, A., " Mezotemporális lebeny epilepszia állatmodelljei: A félreértés vége? » , Neurológiai felülvizsgálata , n o 171,2015, P. 217–226.
- (in) Marescaux C, M Vergnes, Depaulis A " Strasbourgi patkányok genetikai hiányának epilepsziája - áttekintés " , J Neural Transm Suppl , n o 35,1992, P. 37-69. ( PMID 1512594 ) .
- Antoine Depaulis , Olivier David és Stéphane Charpier : „ A genetikai hiányú epilepsziás patkány Strasbourgból mint modell az általános idiopátiás epilepsziák ideg- és hálózati mechanizmusainak megfejtésére ”, Journal of Neuroscience Methods ,2015. június 9( DOI 10.1016 / j.jneumeth.2015.05.022 , online olvasás , hozzáférés : 2015. november 3. ).
- (en) Laschet JJ, Kurcewicz I, Építőipari F és mtsai. „GABAA-receptor glikolízis-függő moduláció diszfunkciója emberi parciális epilepsziában” PNAS 2007 104: 3472-3477
- Viktor K. Jirsa , William C. Stacey , Pascale P. Quilichini és Anton I. Ivanov , „ A rohamdinamika természetéről ”, Brain , vol. 137, N o 8,1 st augusztus 2014, P. 2210–2230 ( ISSN 0006-8950 , PMID 24919973 , PMCID PMC4107736 , DOI 10.1093 / brain / awu133 , online olvasás , hozzáférés 2021. május 6. )
- (a) Damien Depannemaecker , Anton Ivanov , Davide Lillo és Len Spek , " egységes keretbe fiziológiai átmenetek entre rohamok, ictal aktivitás és tartós depolarizáció a egységes neuron szint blokkban " , bioRxiv ,2021. február 17, P. 2020.10.23.352021 ( DOI 10.1101 / 2020.10.23.352021 , online olvasás , hozzáférés : 2021. május 6. )
- M. Breakspear , JA Roberts , JR Terry és S. Rodrigues , „ Az elsődleges generalizált rohamok egyesítő magyarázata nemlineáris agyi modellezés és bifurkációs elemzés révén ”, Cerebral Cortex , vol. 16, n o 9,1 st szeptember 2006, P. 1296–1313 ( ISSN 1047-3211 , DOI 10.1093 / cercor / bhj072 , online olvasás , hozzáférés 2021. május 6. )
- Celia Hodent-Villaman : " Jók a videojátékok az agy számára?" » , On Sciences Humaines (hozzáférés : 2020. február 6. ) .
- Dr. Alain Dubos: " Vezethet-e epilepszia alatt?" », Doctissimo Health ,2016( online olvasás , konzultáció 2016. december 11-én )
- 301. sz 2005. december 28 oldal 20098 szöveget n o 113
- " Epilepszia és mindennapi élet - ameli-santé " , a www.ameli-sante.fr oldalon (hozzáférés : 2016. december 11. )
- " jogosítvány - Epilepszia France " , a www.epilepsie-france.com (elérhető 11 december 2016 )
- Revue Prescrire , n o 300, 2008. október, Görcsrohamok és görcsös állapot felnőtteknél, az eklampsia kivételével
- Treiman Dm, Meyers PD, Walton NY és mtsai. Négy kezelés összehasonlítása az általánosított görcsös epilepszus miatt , N Engl J Med, 1998; 339: 792–798
- Talukdar B, Chakrabarty B, A bukkális midazolám hatékonysága az intravénás diazepámmal összehasonlítva a gyermekek görcsének kezelésében : randomizált, kontrollált vizsgálat , Brain Dev, 2009; 31: 744–749
- (in) Picot MC-Baldy Moulinier millió Daures JP Dujols P Crespel A, "Az epilepszia elterjedtségét és az epilepszia gyógyszer-rezisztens felnőtteknél: a populáció-alapú vizsgálat a nyugat-európai országok" Epilepsia 2008 49: 1230- 1238
- (in) Mohanraj R Norrie J, Stephen LJ Kelly K, N Hitiris, Brodie MJ, "Halandóság újonnan diagnosztizált és krónikus epilepsziában szenvedő felnőtteknél: összehasonlító retrospektív tanulmány" Lancet Neurol. 2006; 5: 481-487
- „A terhesség alatt valproátot szedő nőktől született gyermekeknél nagy a súlyos fejlődési rendellenességek (az esetek 30–40% -a) és / vagy deformitások (az esetek körülbelül 10% -a) kockázata. » Információs brosúra a beteg és / vagy képviselője számára. Valproátot és származékait tartalmazó gyógyszerek , pl. 3 .
- Depakine: szülés szoros felügyelet mellett a nők számára
- (en) Halasz P, R Kalviainen, Mazurkiewicz-Beldzinska M et al. „Kiegészítő lakozamid részleges rohamokhoz: hatékonyság és biztonságosság egy randomizált, kontrollált vizsgálat eredményei” Epilepsia 2009; 50: 443-453
- (in) Gil-Nagel A, Lopes-Lima J, Almeida L, Maia J, Soares-da-Silva P, "800 és 1200 mg eslikarbazepin-acetát hatékonysága és biztonságossága kiegészítő kezelésként refrakter parciális rohamokban szenvedő felnőtteknél" Acta Neurol Scand. 2009; 120: 281-287
- (a) Glauser T Kluger G, Sachdeo R, G Krauss, Perdomo C. Arroyo S "rufinamide generalizált rohamok társított Lennox-Gastaut szindróma" Neurology 2008; 70: 1950-1958
- (in) Willmore LJ, Abelson MB, Ben-Menachem E, Pellock JM, Shields WD, "Vigabatrin: 2008 update" Epilepsia 2009 50: 163-173
- (en) Chiron C Stiripentol , Neurotherapeutics, 2007; 4: 123-125
- " Dépakine: Az állam kártérítési alapot kér az áldozatokért " , a sante.lefigaro.fr oldalon (hozzáférés : 2016. február 25. )
- „ Mediátor ügy ” , a www.doctissimo.fr oldalon (hozzáférés : 2016. február 25. )
- http://campus.neurochirurgie.fr/spip.php?article414
- http://www.medtechsurgical.com/Produits/ROSA-Neurochirurgie
- (en) A műtét hatékonysága és hatékonysága az időbeli lebeny epilepsziát vizsgáló csoport számára, " Randomizált, kontrollált időbeli lebeny epilepszia műtét vizsgálata - PubMed " , The New England Journal of Medicine , vol. 345, N o 5,2001. augusztus 2, P. 311–318 ( ISSN 0028-4793 , PMID 11484687 , DOI 10.1056 / NEJM200108023450501 , online olvasás , hozzáférés : 2020. augusztus 8. ).
- Lawrence J. Hirsch, „ Hosszú távú eredmény az epilepsziás műtét után: visszaeső, remissziós rendellenesség? », Epilepszia áramlatok , vol. 12, n o 4,2012. július / augusztus, P. 140 ( PMID 22936885 , DOI 10.5698 / 1535-7511-12.4.140 , online olvasás , hozzáférés : 2020. augusztus 8. ).
- (in) Bár CG Szinay M, Wagner J, Clusmann H, AJ Becker, Urbach H, "A refrakter mágneses rezonancia képalkotással negatív epilepsziában szenvedő betegek jellemzői és műtéti eredményei" Arch Neurol . 2009; 66: 1491-1499
- (in) RC Knowlton , " Az FDG-PET, az ictal SPECT és a MEG szerepe az epilepsziás műtét értékelésében " , Epilepsy Behav , vol. 8, n o 1,2006, P. 91-101. ( PMID 16406729 )
- Moshe SL, Perucca E, Ryvlin P, Tomson T, Epilepszia: új fejlemények , Lancet, 2015; 385: 884-898
- (en) Fisher R, Salanova V, T Witt és munkatársai. „A thalamus elülső magjának elektromos stimulálása a refrakter epilepszia kezelésére” Epilepsia 2010; 51: 899-908.
- Englot DJ, Chang EF, Auguste KI, Vagus idegstimuláció epilepsziához: a hatékonyság és a válasz előrejelzőinek metaanalízise , J Neurosurg, 2011; 115: 1248–1255
- (in) Anderson WS, Kossoff EH, Bergey GK, Jallo GI, "NeuroStimulator Responsive Device beültetése refrakter epilepsziában szenvedő betegeknél" Neurosurg Focus . 2008; 25: E12-E12
- Fisher R, Salanova V, Witt T és mtsai. A thalamus elülső magjának elektromos stimulálása a refrakter epilepszia kezelésére , Epilepsia, 2010; 51: 899–908
- (a) Neal EG, Chaffe H, Schwartz RH. et al. „A ketogén diéta a gyermekkori epilepszia kezelésére: randomizált, kontrollált vizsgálat” Lancet Neurol . 2008; 7: 500-506
- (in) Kossoff EH, Dorward JL, "A módosított Atkins diéta" Epilepsia 2008 49: Suppl 8: 37-41
- (in) Newsom-Davis I, Goldstein LH & D. Fitzpatrick "félelem rohamok: egy vizsgálat és a kezelés" Seizure 1998; 7 (2): 101-6.
- (in) az A, Chan F, Li K, P Leung, Li P & J. Chan "Kognitív-viselkedési csoportos kezelési program epilepsziában szenvedő felnőttek számára Hongkongban" Epilepszia Behav. 2003; 4 (4): 441-6.
- (in) Asadi-Pooya AA Schilling CA, Glosser D Tracy JI & Sperling MR. „A kontroll egészségi helye epilepsziában szenvedő betegeknél és kapcsolata szorongással, depresszióval és rohamkontrollal” Epilepszia Viselkedés. 2007; 11 (3): 347-50.
- (a) Velissaris SL, SJ Wilson, Saling MM, MR & Newton Berkovic SF. „Egy újonnan diagnosztizált roham pszichológiai hatása: az észlelt kontroll elvesztése és helyreállítása”. Epilepszia és viselkedés. 2007; 10 (2): 223-33.
- "Az epilepsziában szenvedő gyermekek szüleivel kapcsolatos TRILOGIE / Novartis tanulmány fő eredményei " , a Caducee.net oldalon (hozzáférés : 2021. április 18. )
- (en) Samuels N, Finkelstein Y, Singer SR, Oberbaum M, "gyógynövény és epilepszia: görcsöt megelőző hatás, és kölcsönhatásait az epilepszia elleni gyógyszerek" Epilepsia 2008-ban; 49: 373-380.
- Sciences et Avenir az AFP-vel , „ MEXIQUE. Az első kannabisz alapú kezelés reményt ad ” , a sciencesetavenir.fr oldalon ,2015. november 24(megtekintés : 2020. augusztus 8. ) .
- G Brent Dawe, Maria Musgaard, Elizabeth D Andrews, Bryan A Daniels, Mark RP Aurousseau, Philip C Biggin, Derek Bowie (2013), A kainát-receptor dezaktiválás és a deszenzitizáció közötti strukturális kapcsolat meghatározása ; Természetszerkezeti és molekuláris biológia; Természetszerkezeti és molekuláris biológia; doi: 10.1038 / nsmb.2654 megjelent 2013. július 17-én, online 2013. augusztus 18-án ( összefoglaló )
- echosciences-grenoble.fr, 2016. április 25., A szinkrotron bizonyos neurológiai betegségek kezelésére?
- neurosciences.ujf-grenoble.fr az 1 st július 2016 Egy új nem invazív eljárás blokk rohamok szinkrotron sugárzás.
- " Epilepszia. A betegségek komplex halmaza, még mindig rosszul ismert ” , az inserm.fr oldalon (konzultáció ideje: 2019. április 23. ) .
- (a) Banerjee PN, D Filippi, Hauser WA, "A leíró epidemiológiája epilepszia - a review" Epilepsy Res. 2009; 85: 31-45
- www.nice.org.uk/guidance/cg137 Országos Egészségügyi és Gondozási Intézet NICE2020, megjelent 2012-ben, utoljára 2020-ban frissítették
- Louis-Jacques Bégin és mtsai. Az orvostudomány, a sebészet, az állatorvosi művészet, a gyógyszerészet, a természettudomány, a botanika, a fizika, a kémia stb. , 619 oldal, 1823-1830, 394-395
- (WHO, Satyavati., 2003)
- Karakterek : XVI (14)
- (in) V. Budrys "Neurológia a Szentírásban", European Journal of Neurology febr. 2007, 14. (7), o. e1 - e6
- Claudine Gauthier. Szent János és Salome. Anthropologie du banquet d'Hérode , Éditions Lume, Tours, 2008 (Az Archives de Sciences sociales des religions 2009-ben megjelent ismertető)
- Epilepsziás személyiségek a korki epilepsziamúzeum helyén
- (a) Deborah Curtis, megérintése távolságból: Ian Curtis és Joy Division , London: Faber 1995 ( 2 -én ed. , 2001, 3 : th ed. 2005) ( ISBN 0-571-17445-0 ) , p. 114.
- (in) Ian Curtis és Joy Division Fan Club, " Életrajz " (hozzáférés: 2006. február 2. )
- Írta: Ph L., az AFP munkatársa , 2019. július 11, 07:36 , " Cameron Boyce halála: a fiatal Disney-csillag epilepsziában szenvedett " , a leparisien.fr oldalon ,2019. július 11(megtekintve : 2020. május 3. )
Lásd is
Bibliográfia
- Gilbert Diebold, Epilepszia, menedékbetegség , szerk. Calmann-Levy
- Lucien Mélèse, Pszichoanalízis az epilepszia kockázatával , szerk. Erès
- Pierre Jallon (koordinátor), Epilepsiák , szerk. Doin, Párizs, 2007,
- Jean-Raoul Plaussu, epilepszia ... és mi van? , Chronique Sociale kiadások , „Understanding people” gyűjtemény, előszó: Jean-Paul Gouttenoire, 2013, ( ISBN 978-2-36717-009-1 )
- David B. , L'Ascension du Haut Mal , A Szövetség , 1996-2003
- Élodie Durand , La Parenthèse , szerk. Delcourt , 2010
- Valérie Pineau-Valencienne , Heg a fejben , szerk. Zseb
- Brigitte Joffraud, A nárciszok: küzdelem az epilepszia ellen , szerk. Írók Társasága, 2014
- Édouard-Jean-Baptiste Gélineau , Az epilepsziákról szóló értekezés , 1901, J.-B. Baillière et fils
- Aphrodise Sándor , Erkölcsi problémák , II , 64.
- Arctea of Cappadocia , akut betegségek okai és tünetei , I. , ch. V .
- Caelius Aurelianus , Krónikus betegségek , I , IV . 85.
Kapcsolódó cikkek
Külső linkek
- Epilepszia Franciaország, az élet az első (betegegyesület)
- Belga francia nyelvű liga az epilepszia ellen (ASBL)
- Svájci Liga az epilepszia ellen
- Algériai Liga az epilepszia kezelésére
- Epilepszia Kanada
- Nemzeti Epilepszia Bizottság (Franciaország)
- Az Epilepszia Nemzeti Bizottságának tagjai (Franciaország)
- Az epilepszia külön helyszínei , a Francia Neurológiai Társaság részéről
- Sentinel Epilepsia Mortality Network (RSME)
- Agyintézet: Epilepszia-kutatás