Malária
Malária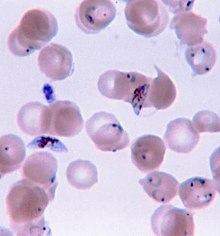 Vérkenet, amely feltárja a Plasmodium falciparum parazita jelenlétét, amelynek "C" vagy sarló alakja van az emberi vörösvérsejtekben .
Vérkenet, amely feltárja a Plasmodium falciparum parazita jelenlétét, amelynek "C" vagy sarló alakja van az emberi vörösvérsejtekben .
| Különlegesség | Fertőző betegség |
|---|
| CISP - 2 | A73 |
|---|---|
| ICD - 10 | B50 |
| CIM - 9 | 084 |
| OMIM | 248310 |
| BetegségekDB | 7728 |
| MedlinePlus | 000621 |
| eGyógyszer | 221134 és 784065 |
| eGyógyszer | med / 1385 emerg / 305 ped / 1357 |
| Háló | D008288 |
| Háló | C03.752.250.552 |
| Inkubáció min | 7 nap |
| Max inkubáció | 30 nap |
| Tünetek | Időszakos láz , időszakos láz ( d ) , hepatomegalia , vérszegénység , megnagyobbodott lép , sárgaság , kóma és borzongás ( in ) |
| Átvitt betegség | Szúnyog átvitel ( d ) és vérátömlesztés |
| Okoz | Plasmodium falciparum , Plasmodium vivax , Plasmodium malariae , Plasmodium ovale , Plasmodium és Plasmodium knowlesi |
| Kezelés | Maláriaellenes ( en ) , lázcsillapító , intravénás folyadékpótló ( d ) és tüneti kezelés |
| Gyógyszer | Klorokint , (RS) -primaquine , hidroxiklorokin , meflokin , pirimetamin , primakin-foszfát ( d ) , szulfadiazin , cinkonidin , artesunate / amodiakvin ( en ) , artemizinin , kinidin , kinin , doxiciklin , klindamicin és atovaquon |
| Brit beteg | Malaria-pro |
A malária vagy a malária , az úgynevezett „mocsári láz”, egy fertőző betegség okozta parazita a nemzetség Plasmodium terjedése a harapás bizonyos fajok szúnyog Anopheles .
2019 -ben 229 millió beteg és 409 000 haláleset miatt a malária továbbra is a legfontosabb parazitózis, és elsősorban az öt év alatti gyermekeket és a terhes nőket érinti. Az esetek 95% -át huszonkilenc országban rögzítették, különösen Afrika szubszaharai országaiban (27% Nigériában, 12% Kongói Demokratikus Köztársaságban, 5% Ugandában, 4% Mozambikban) ( vö. Részletes szakasz: „ Epidemiológia ”) .
A malária parazita főként éjszaka terjed, amikor az Anopheles nemhez tartozó nőstény szúnyog megharapta , és maga is megfertőződött, miután megharapta a maláriában szenvedő egyént. A parazita megfertőzi az áldozat májsejtjeit , majd kering a vérben , megtelepedve az eritrocitákban (vörösvérsejtek vagy vörösvérsejtek) és megsemmisítve azokat. Sok homeoterm állatfajt élősködnek a Plasmodiidae családok , amelyek alárendelődnek nekik; az emberek nem élősködhetnek az állati plazmodiumok által , kivéve a Plasmodium knowlesi -t , amely Délkelet -Ázsiában általában megtalálható elsődleges malária parazita. A hosszúfarkú makákókban maláriát okoz, de természetes úton vagy mesterségesen is megfertőzheti az embereket. A Plasmodium knowlesi a hatodik fő emberi malária parazita. A felsorolt Plasmodium nemzetség 133 faja közül csak négy kifejezetten emberi: a Plasmodium falciparum felelős a halálozás nagy részéért, és három másik, amely a malária „jóindulatú” formáit okozza, amelyek általában nem halálosak Plasmodium vivax , Plasmodium ovale és Plasmodium malária . A Plasmodium knowlesi -t, amelyről a közelmúltig azt gondolták, hogy az egyedek fajaira jellemző, most az embereket is érintő, általában jóindulatú plazmodiumok közé kell sorolni ( lásd a részletes okokat: " Okok ").
A betegség okát ezen a napon fedezték fel 1880. november 6a katonai kórházban Constantine ( Algéria ) orvos által a francia hadsereg, Alphonse Laveran , aki megkapta a Nobel-díjat fiziológiai vagy orvostudományi a 1907 . Ez volt 1897 , hogy az angol orvos Ronald Ross (Nobel-díj 1902 ) bebizonyította, hogy az Anopheles szúnyogok voltak vektorok a malária (addig az időpontig, a „rossz levegő” áradó mocsarak tették felelőssé a betegség terjedését).
Etimológia
A malária kifejezés a latin palus , mocsár szóból származik .
A malária szó az olasz mal'aria , a "rossz levegő" szóból származik . Ezt a kifejezést az egész világon széles körben használják, különösen az angol és az olasz beszélők .
Sztori
Az emberiség eredetétől
A maláriához hasonló paraziták a csimpánzokban , az emberekhez legközelebb álló nemzetségben találhatók . A csimpánzok egy malária parazitát, a Plasmodium reichenowi-t tartalmazzák , amely a Plasmodium falciparum közeli rokona ; A gorillák otthon Eközben a Plasmodium falciparum , amely lehet az oka a humán parazita (a DNS-szekvenálási a Plasmodium falciparum a széklettel fertőzött gorilla mutatja által filogenetikai analízis , hogy ez a parazita primatophile legyen az őse a törzs az emberben).
A malária a pleisztocén óta , több mint 50 000 évvel ezelőtt érinti az embereket , és fajunk történelmének kezdete óta kórokozó . Ez több ezer embergenerációt képvisel, és a maláriát az emberiség történetének egyik leghalálosabb betegségének tartják.
Ellentmondásos spekulációk szerint az összes létező ember fele maláriában halt meg: vélhetően 54 milliárd ember halt meg összesen 108 milliárdból, aki létezett vagy még mindig létezik.
Az emberi paraziták és vektoraik (szúnyogok) együtt fejlődtek az Afrikában és Eurázsiában szétszóródó emberi csoportokkal. A malária terjedése antropofil szúnyogfajoktól (lehetőleg harapó embertől) függött , amelyek mértékét mindig a környezeti viszonyok (szélesség, magasság stb.) Korlátozták.
E koevolúciós társulás korának egyik következménye az, hogy a modern populációkban biológiai létezik egy genetikai polimorfizmus a vérben. A populációs viszonyok sokfélesége a gén természetes kiválasztódásához vezetett a sarlósejtes betegség , a thalassemia , a glükóz-6-foszfát-dehidrogenáz-hiány , az örökletes elliptocytosis (bizonyos esetekben ovalocytosis ) számára. Ezek a vörösvértesteket érintő betegségek szelektív előnyt jelentenek a malária ellen ( lásd a " Genetikai tényezők " című részletes részt ).
Mintegy 10.000 évvel ezelőtt, a terjedését a malária által kedvelt éghajlatváltozás, az elején a mezőgazdaság ( neolit forradalom ), ezért sedentarization demográfiai növekedés.
Az ókor és a középkor
A maláriára emlékeztető időszakos lázról az ókortól számoltak be kínai, indiai, asszír és görög szövegekben. A részletesebb leírások Hippokratész és a Római Birodalom szerzői . A mocsarak miasmájához kapcsolódó betegség középkori elmélete a XIX . Századig érvényes.
Ban ben 2010. januárEgyiptomi és amerikai tudósok egy csoportja DNS -elemzéssel bebizonyította , hogy Tutanhamon halálakor maláriában szenvedett (vers.Kr. E. 1327 J.-C.). Az Indiában , már az ókorban is, a Védák ( „szövegeinek tudás”) említik a malária láz; orvos Charaka és Sushruta (valószínűleg V th század ie. ), hogy ez egy leírást, majd társítását már a szúnyogcsípés. Az időszakos láz tüneteit Hippokratész írta le ; ezeket a lázakat bizonyos éghajlati és környezeti viszonyokhoz köti, és három típusra osztja: febris tertiana (háromnaponta), kvarna (négynaponta) és dailyiana ou continua (ma tropica ). FeléKr. E. 186 J.-C.megjelenik, bizonyos régióiban Kína , a használatát, a gyógytea , a Qing hao su (青蒿素) későbbi nevén artemisinin a Nyugat és kivont gyógynövény használják lázcsillapító nevű csing hao (青蒿) ( Artemisia annua vagy „ éves bögre ”). Még régebbi használat esetén a chángshān (常山) ( Dichroa febrifuga) gyökereinek is kétségtelen gyógyhatása van. Így utalásokat találunk időszakok maláriás láz Kínában és tünetei ennek a betegségnek a A Sárga Császár belső könyvei ( „The Canon of Medicine”) nyúlik, ami a I st században.
A malária a világ olyan részein volt elterjedt, ahol mára eltűnt, például Európa túlnyomó többségében (az afrikai eredetű betegség különösen a Római Birodalomban terjedt el ) és Észak-Amerikában.
Klasszikus kor
Anglia egyes részein a malária okozta halálozás összehasonlítható volt a mai Szaharától délre eső Afrikával . Bár William Shakespeare a " Kis jégkorszak " nevű hidegebb időszak elején született, eleget tudott ennek a betegségnek a pusztításairól ahhoz, hogy nyolc darabjában idézze őket. Plasmodium vivax gyakori volt, amíg 1958 a polderekre a Belgium és Hollandia .
A XVI . Század elején az európai telepesek és rabszolgáik valószínűleg a maláriát hozták Amerikába (tudjuk, hogy Kolumbusz az új földre érkezése előtt szenvedett a betegségtől). A jezsuiták spanyol misszionáriusai látták, hogy a perui Loxa-tóval határos indiánok a Cinchona kéregport használták a láz gyógyítására. A maják vagy az aztékok orvosi szakirodalmában azonban nincs utalás maláriára . A "lázfa" kérgének használatát jezsuita misszionáriusok, köztük Barbabe de Cobo 1632 -ben kísérletezték és exportálták is az európai orvostudományban ; így az értékes port „jezsuita pornak” is nevezték. A tanulmány 2012-ben a genetikai markerek több ezer mintát Plasmodium falciparum megerősíti az afrikai eredetű parazita Dél-Amerikában (az európaiak miután magukat érinti ez a betegség révén Afrika): kölcsönzött a közepén a XVI E század közepén a XIX E század két fő úton a rabszolgakereskedelem , az első vezető az északi dél-amerikai kontinens ( Kolumbia ), a spanyolok, a második vezető délebbre ( Brazília ) a portugál.
XVIII . És XIX . Század: első tudományos tanulmányok
A 1717 , a post mortem grafit pigmentáció a lépben és agyban tette közzé Giovanni Maria Lancisi , az orvos pápa Clement XI , egy munka, megjelent 1717-ben, a malária De noxiis paludum effluviis eorumque remediis . Bizonyítja, hogy a betegséget legyek továbbítják . Lancisi bevezeti a mal'aria szót , a "rossz levegőt".
A 1820 , Pierre Joseph Pelletier és Joseph BIENAIME Caventou elválasztjuk a cinkonin és kinin alkaloidok a kéreg por a „láz fa”, amely lehetővé teszi a létrehozását szabványosított dózisok az aktív komponensek.
Mintegy 1832 , Francois Clément Maillot tökéletesítették a gyógyító és megelőző kezelésére kinin. Azonban csak 1881 -ben ismerték el hivatalosan hozzájárulását az Algírban tartott malária kongresszuson.
A 1848 , Johann Friedrich Meckel (becenevén Meckel az ifjabb) megjegyezte, számos fekete-barna színű granulátum a vérben és a lépben a beteg, aki az imént meghalt egy elmegyógyintézetben. Meckel valószínűleg észrevette a malária parazitákat, mivel jelentésében nem említette a maláriát, azt gondolva, hogy a pigment melanin .
A 1878 , a D r Patrick Manson bocsát ki az első feltételezés, hogy a malária szúnyogok terjesztik a nemzetség Culex , amely elnyeli a parazita és lerakja a vízben, hogy az emberi eszik.
A 1879 , a német Edwin Klebs és az olasz Ettore Marchiafava bejelentették, hogy megtalálták a felelős ágens malária Bacillus malarae a feltevés, hogy a Laveran felfedezései minket elfelejteni.
A 1880 , Charles Louis Alphonse Laveran létre, amely Algéria közötti kapcsolat által tett észrevételeket Meckel a fiatalok és a parazita felfigyelt először a vörös vérsejtek 44 ember szenved maláriában. Látva, hogy az exflagelláció bekövetkezik, meggyőződik arról, hogy a mozgékony flagellák parazita mikroorganizmusok (apró egysejtű élőlények, amelyek vegetatív módon szaporodnak a mitózis révén ). Azonban sok akkori orvos továbbra is úgy vélte, hogy a protozoonák valójában csak megváltoztatták a vörösvérsejteket. Laverannak küzdenie kell elmélete elfogadásáért, mert még nem látható, hogy ezek az organizmusok hogyan kerülnek az emberi testbe. Laveran, miután nem kapott olyan pozíciót, amely lehetővé tette számára kutatásának folytatását, visszavonult, és önkéntesként folytatta a protozoonok kutatását az Institut Pasteur -ban . 1898 -ban adta ki traktátusát a maláriáról . Látja a kinin hatását is, amely elpusztítja ezeket a parazitákat. Azt javasolja, hogy a maláriát ez a protozoon okozza . Ez az első alkalom, hogy egy protozoonát azonosítanak a betegség okaként. Ezzel a felfedezéssel 1907-ben orvostudományi Nobel-díjat kapott . A maláriával kapcsolatos tudományos tanulmányok most értek el első jelentős áttörést.
A 1880 , Ettore Marchiafava és Angelo Celli kérésére Alphonse Laveran, tanulmány mikroszkóp alatt a szaporodási ciklusa egysejtűek az emberi vérben, és figyeljük meg, hogy osztódnak többé-kevésbé egyidejűleg rendszeres időközönként, hogy a szétválás egybeesik láz ellen. A 1885 , hívták ezt egysejtű Plasmodium .
A 1881 , Carlos Finlay , kubai orvos, aki kezelt betegeknél a sárgaláz a Havanna , azt állította, hogy a szúnyogok , hogy továbbítja a betegséget az emberre.
Az 1886 és 1892 , Camillo Golgi tette közzé megállapításait gyakorisága és ismétlődése láz miatt a malária, és megmutatta, hogy számos típusú malária okozta különböző egysejtű organizmusok.
A 1891 , Paul Ehrlich és Paul Guttman észrevette a maláriaellenes tulajdonságokkal metilénkék . Ez a felfedezés Celli és Guarnieri felfedezését követi, amely maga Ehrlich korábbi munkáján alapult, és megmutatta ezen anyag affinitását bizonyos sejtekhez. Ehrlich biokémiai különbségek kiaknázásával kívánja elősegíteni a gyógyszerfejlesztést. Ez volt az első alkalom, hogy egy szintetikus anyag aktív volt a malária ellen (már 1849 August von Hofmann már azonban már kiemeltük az érdeklődés a szintézisét kinin származó kőszénkátrány ).
A 1895 , a francia expedíció Madagaszkár volt egy „egészségügyi katasztrófa”: ki 21.600 ember leszállt, 5731 halt meg a malária és 25 halt meg a harcokban. Vegye figyelembe, hogy ez a fajta "katasztrófa" gyakran megismétlődik, mint a vietnami háború idején az észak -vietnami katonák számára (lásd az artemisininről szóló cikket ).
A 1898 , Amico Bignami sikerült kísérletileg továbbítására malária keresztül szúnyogok. Nem habozik, hogy maga harapjon meg és szerezze be a betegséget.
A 1898 , ez volt a brit Ronald Ross , dolgozó indiai és a megfelelő rendszeresen Laveran és Manson, de aki nehezen tudta elképzelni, hogy miért a rovar nem közvetlenül továbbítja a parazita harapás, aki végül bebizonyította, hogy a malária továbbították ezt szúrás. Elméletének megerősítése érdekében két évig boncolja a maláriamadarakat, akiket szúnyogok több száz fajtája harap meg, és csak e két év elteltével, a csüggedés határán észlel egy fajt. Szúnyog, amely csak a felszínen fejlődik ki víz és csak éjszaka látható: az anopheles . Ezután folytatja kutatásait; betakarítja és felneveli a lárvákat, és a hetedik nap körül megtalálja a Laveran protozoákat az anopheles gyomrában. A bizonyíték megalapozott: ez a rovar továbbítja az élő parazitát rovására. Megjegyzi, hogy a harapás és a paraziták vérben való megjelenése között 10-14 napos lappangási idő szükséges. Éppen bebizonyította, hogy a szúnyogok bizonyos fajai átterjesztik a maláriát a madarakra, azáltal, hogy izolálják a parazitákat az érintett madarakkal táplálkozó szúnyogok nyálmirigyeiből. Ezzel 1902-ben orvosi Nobel-díjat kapott . Miután lemondott az indiai orvosi szolgáltatásokról, Ross az akkor újonnan létrehozott Liverpool Trópusi Orvostudományi Iskolában dolgozott , és vezette a malária felszámolására irányuló erőfeszítéseket Egyiptomban , Panamában , Görögországban és Mauritiuson . Az 1930 -as évekig a kutatók általában az Anopheles maculipennisről beszéltek anélkül, hogy egyértelmű vagy pontosan megkülönböztetnének a különböző fajtákat.
A 1899 az olasz zoológus Giovanni Battista Grassi alapján Ross munkája (madarak), ugyanezt tette a vektor emberekben és bebizonyította, hogy az életciklus Plasmodium szüksége van a szúnyog, mint egy szükséges lépés. Grassi, Giuseppe Bastianelli és Amico Bignami leírják a fejlesztési ciklus Plasmodium falciparum , Plasmodium vivax és Plasmodium malarae az Anopheles claviger .
A következő évben Finlay és Ross megállapításait megerősítette egy Walter Reed által vezetett orvosi csoport ; és az ajánlásokat William C. Gorgas vezeti be a Panama -csatorna építése során . Az így elfogadott közegészségügyi intézkedések több ezer munkavállaló életét mentették meg (mivel több ezren haltak meg korábban ott), és segítették a betegség elleni küzdelem jövőbeni módszereinek kidolgozását.
XX . Század: a kezelés keresésében
Míg a betegséggel kapcsolatos ismeretek különösen a malariaterápia gyakorlata miatt gyarapodnak - a kezelés mára elavult -, a malária elleni gyógyszerek kifejlesztése és a rovarölő szerek használata a paraziták kórokozója elleni küzdelemben ezt az időszakot jelöli. Ezek a felfedezések arra késztették a WHO-t , hogy 1955-ben elindítsa a globális malária-felszámolási programot . Bár ez a program még nem érte el célját, és bár a parazitózis látens formáját fedezték fel, a kutatások egy vakcina kifejlesztése felé haladnak.
FelfedezésekA XX . Század elején, az antibiotikumok előtt , a szifiliszben szenvedő betegeket szándékosan "kezelték" malária fertőzésével, hogy lázba hozzák őket. A malária vagy malária terápiával végzett terápiás kezelés lehetőséget nyújt a malária ismereteinek jelentős bővítésére is; utat nyitott a kemoterápiában végzett kutatás számára, és a gyakorlatban 1950 körül maradt .
A 1922 , John William Watson Stephens (a) , azonosítja a 4 th parazita ismert malária emberben, P. ovale .
A kutatók már az 1930 -as években észrevették, hogy a fekete populációk kevésbé érzékenyek a maláriára. A 1949 , Émile Brumpt volt meglepve, hogy nem talál a malária esetében Libériában, Gabon, Lagos vagy Stanleyville amikor nem volt vektorok P. vivax .
A 1949 , JBS Haldane azt javasolta, hogy heterozigóta thalassemics lenne jobban ellenáll a malária. Novemberben Linus Pauling , Harvey Itano , SJ Singer és Ibert Wells a Science folyóiratban tették közzé az abnormális fehérje által okozott emberi betegségek első bizonyítékait . Segítségével elektroforézis , ezek azt mutatják, hogy egyének sarlósejtes betegségben van megváltozott hemoglobin , és heterozigóta, akik mind a normális és abnormális formája hemoglobin, jobban ellenállnak a malária fertőzés. Így is kimutatható, hogy Mendel törvényei határozzák meg a fehérjék fizikai tulajdonságait, és nem csak azok hiányát vagy jelenlétét: ez a molekuláris genetika kezdete .
Maláriaellenes szerek (maláriaellenes szerek)Kivételes tulajdonságai ellenére a kinin, a távoli országokból behozott, korlátozott mennyiségben kapható termék hátránya, hogy néha mellékhatásokat okoz; Sőt, a beadás kellett naponta: sok ösztönözve legyenek, és törekedjen helyettesítő, amelyek William Henry Perkin is próbálkozott volna hiába a már 1856 . Az első világháború, amely elszakította Németországot Indiától és a Java, a világ legfőbb kininszállítói, arra késztette a németeket, hogy keressenek helyettesítőket Ehrlich metilénkék hatásának megfigyelése alapján .
Plasmoquine (1926), quinacrine / Sontochin (1930), rhodoquine (1931) és certuna (1935) arra így felfedezték egymás . Ehhez a német kutatás egy állatmodellre épült, amelyet Roehl 1926 -ban fejlesztett ki.
1926 -ban német kutatók felfedezték a pamaquin / plazmoquine / paraquin maláriaellenes tulajdonságait . Ennek az aminokinolinekből származó első maláriaellenes gyógyszer szerkezetét azonban csak 1928-ban ismertették . Brit, francia és orosz kutatók már észrevették a 8-aminokinolin sorozat molekuláinak maláriaellenes hatását. Elkezdenek más aktív vegyületeket keresni. A 1930 , Ernest Fourneau és csapata fejlődne Pasteur Intézetben a rhodoquine hatékony jóval alacsonyabb dózis plasmoquine.
Algériában Edmond és Etienne Sergent testvérek a XX . Század első felében Emile Roux tanításának alapján felállították az Észak -Afrikában folyó malária elleni küzdelem alapjait. Ez a munka a malária fokozatos csökkenését eredményezi Algériában, és sok ember életét megmentik.
A háborúk közötti időszakban két állatmodell támogatja a szintetikus maláriaellenes szerek keresését; az egyik a malárián alapul, amely nagymértékben kivitelezhetetlen, a másik gyakrabban használt, madár malária, főként a különböző típusú plazmodium által okozott maláriát használva.
Ugyanebben 1930 a Elberfield laboratóriumaiban IG Farben a német Hans Andersag és kollégái szintetizált és tesztelt mintegy 12.000 különböző alkatrészek és sikerült termelő resochin helyettesíti a kinin . Ez kapcsolódik a kinin, mert van egy kinolin nucleus . Ezt a reszokint (4-amino-CHINolin RESOrcinátja: 7-klór-4-[[4- (dietil-amino) -1-metil-butil] -amino] -kinolin) és egy hasonló komponenst, az ösztchint (3-metil- rezokin ) szintetizálják 1934- ben a Amerikai vállalatok, több mint 2000 megállapodás révén az IG Farben és külföldi vállalatok között, mint például a Standard Oil of New Jersey , a DuPont , az Alcoa , a Dow Chemical , az Agfa , a Winthrop Chemical Company és más amerikai vállalatok. Ezt a gyógyszert később klorokinnak nevezik . Ez egy pigment biokristályosodás gátló és az egyik legjobb antimikrobiális szer, amit valaha készítettek. A kinin, akárcsak a klorokin, a malária parazitákat érinti életciklusuk kezdetén, amikor a paraziták hematin pigmenteket képeznek , a hemoglobin lebomlása következtében .
A proguanilt 1944 -ben fedezte fel Curd, Davey és Rose, az Imperial Chemical Industries brit kutatói . A pirimetamint végül 1950 és 1952 között fejlesztette ki a Burroughs-Wellcome laboratórium. Az 1970 -es években a szulfadoxinnal társult, ez alkotta a Fansidart.
Az 1950 -es és 1960 -as években a szintetikus maláriaellenes szerek, amelyek gyártási költsége nagyon alacsony volt, inkább a drágább kinyerett kinint váltották fel.
A vietnami háború idején a „ Việt Cộng ” kifejezett kérésére több mint 200 kínai gyógynövény szisztematikus vizsgálatát végezték Tu Youyou farmakológus és kutatócsoportja irányításával Pekingben , 1972 -ben . A Qing hao su (青蒿素) -t , amelyet nyugaton artemisininnek neveznek , alacsony hőmérsékleten, semleges közegben (pH 7) extrahálják szárított qing hao (青蒿) növényekből , Ge Hong utasításai szerint . Ez volt az első, a IV . Században, amely orvosi sürgősségi kézikönyvében előírta a qing hao alkalmazását az " időszakos lázak " kezelésére . Javasolja, hogy a bögrelevél leveleit és ágait éjszakára áztassa , préselje ki a keserű levet, és egyenesen igya meg. Jelenleg, származékokat alkalmazhatjuk kombinációkban: arteméter a kombinációban a lumefantrin , artesunate - amodiakvin , dihydroartemesinine - piperakin.
Az első in vitro tenyésztést a parazita vérfázisában Trager és Jensen végezte el 1976-ban , ami jelentősen megkönnyítette az új gyógyszerek kifejlesztését.
DDTA inszekticid tulajdonságai DDT (diklór-difenil-triklór-etán) hoztak létre 1939 által Paul Hermann Müller dolgozó Geigy Pharmaceutical a Bázel , Svájc, felhasználásával piretrum készült zúzott Dalmát pyrethrum (növény a krizantém család ). A DDT elterjesztése a rovarok elleni védekezés standard módszere. A DDT környezeti hatása és a szúnyogok által kifejlesztett ellenállás miatt azonban a DDT -t egyre kevésbé használják, különösen olyan területeken, ahol a malária nem endémiás ( lásd a részletes részt: " A szúnyogok elleni küzdelem vagy az azok elleni védekezés eszközei "). Ez különösen így volt 1972 óta, amikor az Egyesült Államok az AID -n és a Világbankon keresztül azzal fenyegetőzött, hogy betiltja az importot és csökkenti a finanszírozást a DDT -t használó országok számára.
1948 -ban Paul Müller orvosi Nobel -díjat kapott.
Simian és emberi maláriaAz 1920-as években amerikai kutatók különböző fajú majmokból vért injektáltak az emberekbe, hogy megállapítsák a malária emberre történő továbbterjedésének lehetőségét.
A 1932-1933, Sinton és Mulligan kimutattuk a Plasmodium gonderi a Cercopithecidae . Az 1960-as évekig a majmok természetes fertőzését csak kivételesen figyelték meg Indiában, bár már nagy számban használták őket kutatási célokra.
1932 óta azonban már ismert volt, hogy a P. knowlesi fertőzött majomvérrel átterjedhet az emberekre. A malaria emberre való átvitelének kérdése, amelyet különösen egy felszámolási program keretében vizsgáltak, 1960 -ban újra felkeltette érdeklődését, amikor a szúnyogon keresztül terjedő malária lehetősége majomról emberre terjedt. 1969-ben a Plasmodium vivax Chesson törzsét először nem emberi főemlőshöz igazították.
2004 óta megállapították, hogy a P. majlesi, aki felelős a majom maláriaért, felelős az emberi fertőzésekért, amelyeket P. falciparum néven kell kezelni .
Látens parazitózisHabár a XIX . Századtól kezdve különböző vérstádiumokat és a malária vektort ( Anopheles ) azonosítottak , csak 1980-ban alakult ki a látens forma (exo-eritrocita másodlagos ciklusok, amelyek 3-5 évig vagy tovább tartanak fenn a máj parazitózisában) a P. vivax esetében 2 vagy 3 a P. ovale esetében és egész életen át a P. malariae esetében ) a májban található parazitát figyelték meg. Végül a parazita e látens formájának felfedezése magyarázza, hogy az egyének miért gyógyulnak meg a maláriában, de visszaesnek néhány évvel azután, hogy a parazita eltűnt a vérükből ( lásd a „ Hepatikus fázis ” részletes részt ).
Kortárs fejlemények és perspektívák
Gyógyszertan- A 2004 , a csapat a D r Jonathan Vennerstrom a University of Nebraska of Omaha sikerült szintetizálni artemisinic savat átalakíthatjuk artemizinin hatékonyabb ( in vitro ), mely természetes. Ezt a molekulát (Arterolane, OZ-277 vagy RBx11160) piperakinnal kombinálva alkalmazták a Synriam gyógyszerben .
- Márciusban 2006-os , két nemzetközi csapat bizonyította hatékonyságát a különböző növények, beleértve Quassia .
- Ugyanezen a napon a Lille -i Egyetem kutatói kifejlesztettek egy molekulát, a ferroquint , azzal, hogy egy ferrocént oltottak a klorokvin -molekula egy meghatározott helyére . A ferroquin állítólag akár 30 -szor hatékonyabb, mint a klorokin. A ferrokin alapú monoterápiát és annak kombinációját arthenusáttal 326 betegen tesztelték, többnyire kisgyerekeket Közép-Afrika maláriás területein. A kombináció 3 adagját tesztelték, ami az esetek 97-99% -ában gyógyuláshoz vezetett. A monoterápia sikere 79% volt, ami ugyanolyan hatékonysági sorrendben van, mint más, már létező monoterápiák.
- 2006 szeptemberében, a francia csapat elszigeteli maláriaellenes elv ( simalikalactone D ) az infúzió a Quassia Amara használt Guyana malária elleni.
- A 2008 , biológusok a Georgia Institute of Technology in Atlanta kiderült, hogy bizonyos természetes gombaölő vegyület a vörös alga Callophycus Serratus gátolta az intézkedés Plasmodium ; bár a gombaellenes , antibakteriális és maláriaellenes aktivitás közötti kapcsolat még nem ismert.
- 2009 - ben (kiadvány 2010. február), A kutatók a Georgia Institute of Technology in Atlanta azonosítani anti-infektív vegyületek úgynevezett „ bromophycolides ”, amelyek nagyon hatékonyak in vitro elleni mikózisok ellen és a Plasmodium falciparum .
- Ban ben 2010. január, A GlaxoSmithKline bejelenti, hogy a tudományos közösség számára ingyenesen hozzáférhetővé teszi a P. falciparum ellen potenciálisan aktív több mint 13 500 molekula - és kémiai szerkezetük - listáját, hogy ösztönözzék a betegség elleni új kezelések kidolgozását.
- 2010-ben a baltimore-i Johns Hopkins Egyetem , a Johns Hopkins Bloomberg Közegészségügyi Iskola kutatói felfedezték, hogy az Enterobacter nemzetségbe tartozó baktérium, amely az Anopheles gambiae bélflórájában él , szabad gyökök révén megöli a Plasmodium falciparumot . A Macha -ban (Dél -Zambia ) található Johns Hopkins Malária Kutatóintézet közelében elfogott Anopheles körülbelül 25% -a tartalmazta ezt a baktériumtörzset. A tanulmány kimutatta, hogy a baktériumok akár 99% -kal gátolták a P. falciparum növekedését emberi in vitro tenyészetben , akárcsak az Anopheles emésztőrendszerében .
- 2010 -ben és 2011 -ben két új maláriaellenes gyógyszerosztályt fedeztek fel és klinikai vizsgálatok alatt állnak: a spiroindolonokat és az imidazolpiperazinokat.
- 2012 szeptemberében az artemiszinin szintézise sikeres volt, lehetővé téve, hogy a kezelések előállítását már ne korlátozza a bögre.
A 2015. évi orvosi Nobel-díjat az ír William Campbell , a japán Satoshi Ōmura és a kínai nő, Tu Youyou kapta a parazita betegségek, köztük a malária kezelésében végzett munkájáért.
VédőoltásokAz első szintetikus peptiden alapuló malária elleni vakcinát , az SPf66 -ot 1986 januárjában fejlesztette ki Manuel Elkin Patarroyo . Hatékonysága azonban meglehetősen alacsony, vagy akár nulla volt a P. falciparummal szemben .
Jelenleg a második generációs kutatások három típusa a parazita evolúciós ciklus különböző szakaszaiból származó antigéneken alapul :
- anti-eritrocita stádiumú vakcinák: ezek célja annak megakadályozása, hogy a sporozoit belépjen vagy fejlődjön a májsejtekben ;
- anti-ivartalan vér stádiumú (antimerozoit) vakcinák: ezek megakadályozzák a merozoiták bejutását vagy fejlődését a vörösvértestekbe ;
- az átvitelt gátló vakcinák: antitesteket indukálnak, amelyek megakadályozzák a parazita szexuális stádiumának érését Anophelesben.
1992 óta az RTS, S nevű antimerozoit vakcinát fejlesztik a GlaxoSmithKline Biologicals -ban Rixensartben , Belgiumban . Decemberben 2005-ös , Dr. Pedro L. Alonso a University of Barcelona közzétett biztató eredményeket, mivel a vakcina hatásosnak bizonyul a 1 st injekció az esetek 30% -ában és megtakarítás fele a válság. Tól től 2009. május 262013 -ban III. fázisú klinikai vizsgálatokon esett át, amelyek az RTS, S / AS01 fölényét mutatták más adjuvánsokkal szemben. A készítményt szintetikus parazita peptidek és rekombináns fehérjék (cseréjére alkalmas genetikai információ egy másik protein) vagy DNS (megtalálható a mitokondriumok és a apiko plasztiszokban a Plasmodium ). Tudva, hogy a parazita, hogy behatoljon a vörösvérsejtekbe , fehérje formában van, és körülbelül hatvanszor képes mutálódni az immunrendszer megtévesztésére, ez a pálya két rekombináns fehérjét használ, amelyek összeolvadnak:
- a P. falciparum (RTS) cirkumsporozoit fehérjéjének (CSP = Circum Sporozoite Protein ) része ;
- A antigént a felület vírus a hepatitis B (S);
- egy adjuvánst (AS01 vagy AS02 ill.), amely áll 250 ul az olaj a vízben emulzió , 50 ug a QS21 szaponin és 50 ug a (MPL) immunstimuláns monophosphoryc lipid A.
Az RTS, S / AS01 2015 júliusában kedvező véleményt kapott az EMA -tól , és Mosquirix néven forgalmazzák. Ezenkívül véd a hepatitis B ellen . A WHO pilótáját 2018 elején tervezik Ghánával , Kenyával és Malawival .
Más kutatók oltási megoldást keresnek:
- 2002 óta a svájci Lausanne- i Egyetem Biológia és Orvostudományi Kar (FBM ) a P. falciparum (PfCS102) szintetikus cirkumsporozoit peptidjén (PfCS = Peptide Circum Sporozoïte Protein ) alapuló PfCS102 / AS02A nevű antimerozoit vakcinát tanulmányozza . adjuvánssal megerősítve. Kezdetben az adjuváns Montanide ISA 720 óta helyébe AS02A származó GSK Bio , mert ez ad egy jobb válasz az immunrendszert . A kapott eredmények összehasonlíthatók az RTS, S / AS02A -val. Mivel 2005 , azt már fázis II klinikai vizsgálatok .
- Novemberben 2005-ös , az Institut Pasteur bejelentette, hogy indul az I. fázisú klinikai vizsgálatok emberben egy prototípus antimerozoite alapuló vakcina antigének és a hívott MSP3. Ennek megtervezéséhez a kutatók a természetes immunitású emberek mechanizmusait tanulmányozták.
- A 2006 , a United States Department of Defense (DoD) kérte az Institute of Medicine (IOM) a National Academy of Sciences (NAS), hogy folytassa a kutatási program indult a 1986 célzó fejleszteni elleni vakcina P. falciparum a katonai .
- 2006 novemberétől 2007 decemberéig a Marylandi Egyetem Orvostudományi Kara és a Bamakói Egyetem az I. fázisú klinikai vizsgálatokban közösen tesztelt egy FMP2.1 / AS02A vakcinát. A hatóanyag egy fehérje származó P. falciparum (FMP2.1), amely erősíti az adjuváns AS02A. A Maliban Bandiagara városában 100, 1-6 éves korú gyermeken végzett vizsgálat azt mutatta, hogy a hatóanyag farmakodinamikai szokása biztonságos és az oltás után egy évvel az immunválasz magas maradt. Ennek alapján ugyanaz a csapat 2007 májusától 2009 júliusáig 400 gyermeken folytatta a II. Fázisú klinikai vizsgálatokat.
- Januárban 2010-es , The University of Central Florida Orlando bejelentette szájon át vagy injekcióban vakcina jelölt, amely egyszerre hatékony maláriaellenes és kolera . Célozza szisztémás és nyálkahártya immunitást , keresztül antigénszerkezet fixáló kolera toxin B alegység (CTB) epitópok apikális membrán (AMA1) és a felszíni fehérje (MSP1) antigénjei merozoiták a P. falciparum . A dohány transzlasztomikus és saláta kloroplasztjait reaktorként tesztelték ezen fehérjék előállítására. A tanulmány szerint az utóbbiak, akiket kivontak és egerekbe injektáltak, 300 napig képesek voltak megvédeni őket a parazita vörösvértestekbe való behatolásától és a kolera -toxintól. Az immunválasz Tr1 / Th2 típusú lenne. Ez az eljárás szabadalmaztatott, és lehetővé teheti - ha az embereknél is ugyanolyan hatékonynak bizonyul - olyan oltóanyag előállítását, amely olcsó, és szájon át történő alkalmazás esetén nem igényel hűtőszekrényben való tárolást.
- 2015 -ben a GlaxoSmithKline „RTS, S” vakcinája ígéretes eredményeket hozott, de csalódott volt a III. Fázisban végzett tesztelés során: a fertőzések mindössze 40% -kal, a súlyos forma pedig kevesebb mint 30% -kal csökkentek (négy injekció beadása mellett).
- 2021-ben az Oxfordi Egyetemen tervezett és 2019-ben tesztelt R21 / Matrix-M vakcina egy év alatt rekord 77% -os hatékonyságot ér el. Az előzetes jóváhagyási teszt utolsó szakaszában 4800 gyermek vesz részt négy különböző országból.
Inkább a genetikusok célja a parazita elleni küzdelem, nem az emberekben, hanem annak vektorában, a szúnyogban.
A 2000 , a csapat professzor Andrea Crisanti származó Imperial College London sikerült létrehozni az első genetikailag módosított szúnyog. A 2003 , amikor felismerte, hogy ha a marker gén fennmaradt mintegy harminc generáció megtermékenyítés során közötti módosított szúnyogok, csak túlélte felett 4-16 generáció a megtermékenyítés során egy módosítatlan szúnyog.
Mivel április 2001 , a konzorcium International a teljes szekvenálása a genom az Anopheles gambiae . A Tropical Disease Research (TDR) szponzorálja. Ez szekvenálás bízott Genoscope a Évry és Celera Genomics a Alameda . A cél az, hogy azonosítsa a részt vevő gének a szúnyog immunitását a Plasmodium paraziták vagy annak szaglószervi és íze receptorok, végső soron, a design vonzza vagy taszító molekulák a szúnyogok, valamint a célzási őket. Proteázok vonni annak immunválaszt.
az 2010. július 15, rovartani professzor, Michael Riehle bejelenti, hogy az arizonai egyetemen dolgozó csapatával sikerült létrehoznia egy géntechnológiával módosított Anopheles Stephensi nőstényt, amely képes elpusztítani a parazitákat a testében, és ezért képtelen átvinni a betegséget. A kutatók most azt tanulmányozzák, hogyan helyettesíthetik az Anopheles „normál” populációit a természetben a laboratóriumban előállított populációkkal, abban a reményben, hogy ezek a szúnyogok nem válnak invazívvá más betegségek átvitelével, vagy hogy a parazita nem kerülheti meg ezt az ellenállást.
Járványtan
Terjesztés a világon
A malária okozta halálozások becsült számának alakulása a világon.
A kilencvenes években a malária volt az oka 400–900 millió lázas esetnek évente, és 700 000–2,7 millió halálesetnek, azaz átlagosan 30 másodpercenként egy halálesetnek. 2012 -ben 473 000 és 789 000 ember halt meg maláriában. Az áldozatok döntő többsége 5 év alatti gyermek, a terhes nők is különösen sérülékenyek, mert a méhlepény olyan célpont, ahol a paraziták ( Plasmodium falciparum ) felhalmozódhatnak. A betegség terjedésének csökkentésére és kezelésének javítására tett erőfeszítések ellenére az 1990-es évek eleje óta alig történt változás. Úgy tűnik, hogy a halálozás a 2000-es évek vége óta csökken, és becslések szerint 2010-ben 1,2 millió embert fognak felvenni.
A HIV - vel való egyidejű fertőzés nem növeli a halálozást, és kevésbé jelent problémát, mint a malária / tuberkulózis társfertőzés , a két betegség általában különböző korcsoportokat támad: a malária gyakoribb a gyermekeknél, a fiataloknál, míg a tuberkulózis az idősebbeket érinti. A malária és a HIV azonban hozzájárul a kölcsönös terjedésükhöz: a malária növeli a vírusterhelést, a HIV -fertőzés pedig a maláriafertőzés valószínűségét.
A malária endemikus az intertrópusi területeken Amerikában, Ázsia számos részén és Afrika legnagyobb részén. A szubszaharai Afrikában azonban a malária okozta halálesetek 85–90% -át találják. A betegség földrajzi eloszlása nagy területeken összetett, ezért a malária és a nem malária területek közel vannak egymáshoz. A száraz területeken a malária periódusait túl sok hiba nélkül lehet megjósolni a csapadék térképek segítségével. A dengue-lázzal ellentétben a malária inkább vidéken van jelen, mint a városokban. Például Vietnam, Laosz és Kambodzsa gyakorlatilag mentes a maláriától, de továbbra is jelen van a vidéken. 2016 -ban az Egészségügyi Világszervezet adatai szerint három egymást követő évben nem regisztráltak maláriát Srí Lankán ; ezért a Maldív-szigetek után Délkelet-Ázsia második országa, amely felszámolta a maláriát. A Kína lett a2021. június 30a negyvenedik terület felszámolta ezt a betegséget. Afrikában viszont malária van jelen mind a vidéki, mind a városi területeken, bár a kockázat a nagyvárosokban csökken. A betegség globális endémiás szintjét az 1960-as évek óta nem feltérképezték, azonban a brit Wellcome Trust a Malaria Atlas Projektet finanszírozza ennek orvoslására és a betegség jövőbeli terheinek felmérésére.
Végül a malária a leggyakoribb parazita betegség a világon. Ez az 1 st prioritás a WHO , mint a közvetlen pusztításai annak társadalmi-gazdasági következményeit, beleértve: alulteljesítés vezető alultápláltság és az elmaradottság.
Európa
Amíg a XIX -én században , a malária járványok előfordulhat, hogy Észak-Európában. A malária csökkenése Európában elsősorban a mocsarak kiszáradásának és a vizes élőhelyek lecsapolásának köszönhető . A malária eltűnése Franciaországban annyira meglepte a kutatókat, hogy a spontán eltűnés, sőt a titokzatos eltűnés kapcsán is beszélhettünk erről. Úgy tűnik, hogy ennek az eltűnésnek több oka is volt. Azokban a régiókban, mint például Sologne, a különféle, különösen a termesztési gyakorlatokkal kapcsolatos agronómiai újítások jelentős szerepet játszhattak ebben a tekintetben, mindegyikük kumulálta hatásukat. A betegség - akárcsak Európában másutt - a kinin alkalmazása előtt kezdett visszafejlődni, amelyet ráadásul az elején nem megfelelő módon, túl későn vagy túl alacsony dózisban használtak. A kinin elfogadása azonban felgyorsította a betegség eltűnését azokon a területeken, ahol ez hanyatlóban volt.
Görögországban2016-ban a görög Betegségmegelőzési és Megelőzési Központ az ország 12 önkormányzatában betiltotta a véradást malária miatt, miután a fertőzést 40 évre eltűntnek tekintették.
FranciaországbanAz anyaország , a malária csak eltűnt a közelmúltban. A betegség a XIX . Században még mindig gyakori volt . 1931- ben még jelen volt a Poitevin-mocsarakban , a Brenne-ben , az elzászi síkságon , Flandriában , Landes- ben, Sologne-ban , Puisaye- ben, a Morbihani-öbölben , a Camargue-ban ... A középkorban és XV . - XVI . században a malária leginkább a kampányokat érinti; ez még akkor is, amikor szép számú várost létesítettek a folyók mentén a közlekedés megkönnyítése érdekében, és e folyók sok helyen történő áradása ellenére. A reneszánsz lázas fellendülést mutatott, a vallásháborúk arra kényszerítették a városlakókat, hogy bezárkózzanak a falakba, amelyeket állóvizes árkok vesznek körül. Szintén Párizsban, a XIX . Század végén, Haussmann nagy művei alatt : ezek a művek jelentős ásatásokat és hosszú távú okokat okoztak. A tócsák, tavak és egyéb állóvíz-pontok sokáig fennálltak, ami Anopheles elszaporodását okozta az emberek nagy koncentrációja közepette. Ezenkívül nagyszámú munkavállaló érkezett fertőzött régiókból, és hordozta a plazmodiumot .
A Pithiviers -járvány 1802 -ben , annak súlyosságával motiválva, az orvosi kar megbízásából; egy nagyon nagy, szokatlan nagyságú árvíznek volt köszönhető, amely több hétig borította vízzel a környező réteket.
Ezt a betegséget felszámolták Korzika a 1973 . A római jelenlét idején még nem ismert, a vandál razziák során maláriát vezettek be . Korzika élte utolsó járvány nem importált esetek Plasmodium vivax a következőtől: 1970-ben , hogy 1973-as . Nevezetesen, 2006-ban a Plasmodium vivax őshonos esete fordult elő a szigeten. Azóta a Franciaországban megfigyelt esetek szinte mindegyike importált malária. A gyarmatok csapatai voltak felelősek az utoljára említett járványokért.
A kritikus tényezők terjedését befolyásoló vagy a betegség felszámolásához változások álltak be az emberi viselkedés (mezőgazdasági módszerek mindenekelőtt a lakosság elvándorlása, stb), az életszínvonal ( szegénység volt, és továbbra is a legfőbb halálozási ok) és a népesség sűrűsége (a nagyobb az emberi sűrűség, annál nagyobb a szúnyogok sűrűsége).
A kinin és a kinin használata a XIX . Század második felévé válik . A rá érzékenyebb P. malariae eltűnt a P. vivax előtt . De az alkalmazott dózisok nem elegendőek a vérképződés kialakulásának megakadályozására emberekben.
Egy másik meghatározó tényező: a tenyésztési módszerek változnak. Az állandó tartás növekszik, ami lehetővé teszi a trágya visszanyerését. Az 1893 körül Strasbourg , csak három vagy négy település még mindig több mint 12% -át a hasznosítható terület fenntartott legelők. A természetes (nedves) rétek területei csökkennek a szántott (visszanyert) földek javára - ez elsősorban a gazdag mezőgazdaság területén. Az állatok száma növekszik, ami ugyanannyival csökkenti a szúnyogok emberre gyakorolt támadásait.
Harmadik tényező lép életbe: a területrendezés , amelynek több szempontja van. 1821 -ben törvényt fogadtak el az egészségtelen tavak kiszáradásáról. Ezt a törvényt összességében kevesen követték; az ötlet azonban elindult, és a házakhoz legközelebb eső tavakat kellett a legtöbbet kitölteni (mert könnyebben hozzáférhetők voltak). A kifejlett szúnyogok azonban nem mozognak 300 m- nél nagyobb távolságra a keletkezésük helyétől. Ez a kiszáradás tehát minden bizonnyal fontos oka volt a betegség regressziójának.
A területhasználat tervezésének másik szempontja az árkok számának növekedése és jobb karbantartása, amely lehetővé teszi a föld jobb vízelvezetését.
A Landes és Sologne az erdőfelújítás is egy tényező, fák a víz elvezetését hatékonyabban, mint egy kisebb kupola.
Az eke típusa változik: a kettős brabant , amely lehetővé teszi a lapos szántást, alacsonyabb barázdákat ad (ezért nedves időszakokban kevésbé áll meg a víz a barázdák üregében), és lehetővé teszi a mélyebb szántást is (ezért a nehéz föld jobb letörlése). a 1850 a Brie , helyettesítve a nem váltvaforgató eke és származékai, amelyek adott szántás gerincek . A meszelés gyakorlata is terjed, ami megkönnyíti a nehéz talajokat, és ezáltal megkönnyíti a szárítást. Az árapály tartomány hozzájárul a felszíni víz felszívódásához.
Mindezek az agronómiai intézkedések nagyban hozzájárulnak a malária és más lázak járványainak csökkentéséhez. Az első világháború idejére már csak néhány nagyon lokalizált járvány maradt.
Az endémiás malária 1960-ban teljesen eltűnt Franciaországban.
Húsz év alatt negyven ember fertőződött meg Franciaországban a repülőtereken a szúnyogok miatt, amelyek maláriás területekről repülőgépekkel utaztak.
A Reunion -szigeten és a Mauritius -i Köztársaságban 60 évvel ezelőtt a malária volt a vezető halálok. A betegség felszámolását az Egészségügyi Világszervezet 1979 -ben megerősítette .
Az importált malária növekedéseAz importált malária elsősorban az endémiás országokból érkező utazók, migránsok és katonák körében figyelhető meg. Körülbelül száz önkéntes önkéntes kórházból álló hálózat figyelemmel kíséri a maláriával foglalkozó Nemzeti Referencia Központtal (CNR) kapcsolatban.
Ez a malária tükrözi a világ helyzetét. Helyzetéből adódóan Franciaország „őrszemként” jár el az endémiás országokban, főként a Szaharától délre fekvő Afrikában. Az 1990–2010 közötti időszak jelentős javulása után a világhelyzet stagnál. A WHO adatai szerint 2015 óta tizenegy országban nőtt az esetek száma.
Franciaország fővárosa az iparosodott ország, ahol a legtöbb importált malária-eset fordul elő, évente csaknem 5000 esetet. 2017-ben 2721 esetet jelentettek be a malária CNR-jének, vagyis körülbelül 5220 esetet becsültek a megfigyelő hálózat reprezentativitása szerint, ami 10,3% -os növekedést jelent 2016-hoz képest.
Szintén 2017-ben a jelentett esetek 82,8% -a afrikai származású, 95% -a pedig a Szaharától délre fekvő Afrikában volt. Az 59 szennyező ország közül 15 ország jelenti a jelentett esetek 92,4% -át. Az első három az Elefántcsontpart (30%), Kamerun (20%) és Guinea (több mint 5%). Ezen afrikai országok közül néhány csökken vagy növekszik, attól függően, hogy hányan utaznak vagy katonák azokról a területekről, ahol a malária csökken vagy növekszik.
Összesen 13 halálesetet jelentettek be (a halálozás 0,48% minden esetben, és 3,4% súlyos formák esetén). A megelőzési ajánlások be nem tartása (a szúnyogok és a kemoprofilaxis elleni védelem hiánya) az esetek többségének oka. További információigényre van szükség az Afrikából származó alanyokkal, akik a származási országukban keresik fel szoros kapcsolataikat.
Az endémiás területen újonnan érkezett migráns ritkán jelentkezik maláriában a megszerzett immunitás miatt. Ez az immunitás kevesebb mint 4 év alatt eltűnik Franciaországban. A migráns ezután maláriába kerül, amikor visszatér az országba a franciaországi nyaralási időszak alatt, amely Nyugat-Afrikában általában megfelel az esős évszaknak, ahol az átvitel a legintenzívebb.
Nagy kockázatú régiók
Miután a teljes lakott világban tombolt, a malária 90 országot (a WHO 2011-es jelentése szerint 99 országot) érint, főként Afrika, Ázsia és Latin-Amerika legszegényebbjeit. Az ötvenes évekre a malária felszámolásra került Európa nagy részéből, valamint Közép- és Dél-Amerika nagy részéből a DDT permetezésével és a mocsarak lecsapolásával.
Az erdők pusztulása elősegítheti; „Egy 2006 -ban Peruban végzett tanulmány kimutatta, hogy a maláriát hordozó szúnyogok harapási aránya ép erdőkben 278 -szor alacsonyabb, mint bárhol máshol. "
A 2006 , Európa tapasztalt nagyszámú importált maláriás megbetegedések, elsősorban Franciaországban (5267 esetben ), az Egyesült Királyság (1758 esetben ) és Németország (566 eset). Franciaországban 558 eset katona, de a betegség a turistákat is érinti: százezer közülük maláriás területre menve háromezren térnek vissza országaikba a Plasmodium egyik ismert formájával fertőzve , a többit a bevándorlók.
- Az afrikai kontinens különösen a maláriával fertőzött; a Franciaországba importált esetek 95% -át érinti . A veszély Észak-Afrikában majdnem nulla, de Kelet- Afrikában , a Szaharától délre fekvő Afrikában és az Egyenlítői Afrikában egyaránt nagy a vidéki és a városi területeken.
- Az Ázsiában , a malária, hiányzik a nagyvárosok és meglehetősen ritka a part menti síkságon. A veszély Kambodzsa , Indonézia , Laosz , Malajzia , Fülöp-szigetek , Thaiföld , Burma (Mianmar) , Vietnam vidéki területein és Kínában , Yunnanban és Hainanban jelentős .
- A nyugat-indiai , a malária pusztítása Haiti és közel a Dominikai határ .
- A közép-amerikai van néhány mikro-zóna, de a kockázat viszonylag alacsony.
- A Dél-Amerikában , a kockázat csekély a nagyvárosokban, hanem igazi vidéki területeken Bolívia , Kolumbia , Ecuador , Peru és Venezuela , valamint a nagy egész Amazonas vidékén .
A tengerszint feletti magasság és a környezeti hőmérséklet fontos tényezők abban, hogy egy terület rosszindulatúvá válik-e vagy sem.
- Egyes anofélek (például az Anopheles gambiae ) alig tudnak élni 1000 méteres magasság felett, mások (például az Anopheles funestus ) tökéletesen alkalmazkodnak 2000 m magasságig .
- Érése Plasmodium belsejében Anopheles nem működik környezeti hőmérséklet-tartományban 16-, hogy a következőtől: 35 ° C .
A WHO harcol a malária ellen
A WHO globális felszámolására irányuló program előzte meg a kezdeményezett és irányított egymás után a Nemzetközi Egészségügyi Igazgatóság, majd a Rockefeller Alapítvány származó 1915 , de különösen az 1920-as . Ez a két szervezet, John D. Rockefeller filantróp akaratából kiindulva már megtapasztalta a horogféreg és a sárgaláz felszámolási kampányait . Szakítva azzal a konszenzussal, amely a szúnyogpopuláció-ellenőrzési intézkedésekhez kapcsolódó - különösen vízelvezetési munkákkal járó - tömeges kininadagolást szorgalmazza, a Rockefeller Alapítvány kutatói 1924-ben stratégiájukat kizárólag a szúnyogok felszámolására alapozták. Ehhez megvan a Párizsi Zöld , egy nagyon mérgező anyag, bár hatástalan a felnőtt szúnyogokra. Az 1920-as évek végétől Olaszország volt az első működési színház, amelyet az Alapítvány összes többi beavatkozási helye követett a mediterrán térségben és a Balkánon . A vegyes eredmények ellenére ezt a cselekvési irányzatot Indiában 1936 és 1942 között fogadták el. Ott másokkal együtt ezek az intézkedések látványos, de átmeneti eredményeket hoztak: 1941-ben a helyzet hasonló volt a program kezdete előtt kialakult helyzethez. A második világháború, amely bizonyos programokat felfüggesztett, egyúttal bővítést is biztosított számukra: az Alapítvány Egészségügyi Bizottságát 1942-ben hozták létre, hogy támogassa a fronton lévő katonáik védelmével foglalkozó fegyveres erők erőfeszítéseit. A DDT fejlesztése , amelyben az Alapítvány csapata részt vett, és ennek a rovarirtónak a repülőgépektől való szétszóródása a Rómától nyugatra fekvő elárasztott területen lehetővé tette a malária felszámolási kampányok elindítását Olaszországban 1946 -tól . E programok közül a leghíresebb 1946 és 1951 között Szardínián zajlott . A DDT tömeges felhasználása alapján ez a vitatható és vitatott környezeti módszerekkel és következményekkel járó program a szúnyogok és következésképpen a betegség felszámolásához vezetett, amely azonban már a hanyatláson.
A 1952 , a Rockefeller Alapítvány megszüntette népegészségügyi program, ezért a malária elleni, de miután a WHO hozott létre (a 1948 ) célzó program felszámolására a mikroba 1955-ben a világon kívül szub-szaharai Afrikában és Madagaszkáron. Az Egyesült Államok fontos szereplő volt , mivel meg akarta védeni magát a malária Dél-Amerikán keresztül történő behozatala ellen ; politikai megfontolások - a kommunizmus elleni harc - szintén motiválták elkötelezettségüket. Jelentős sikerek után (Spanyolország volt az első ország, amelyet a WHO 1964-ben hivatalosan maláriamentessé nyilvánított), a program gyorsan nehézségekbe ütközött; 1969. A XXII . Világgyűlés megerősíti kudarcait, de fenntartja globális felszámolási céljait. 1972 -ben Brazzaville -ben az országok egy csoportja úgy döntött, hogy felszámolja a felszámolási célt az ellenőrzési cél érdekében. A 31 -én az Egészségügyi Világszervezet Közgyűlése egyetért azzal, hogy ez a változás 1978-ban: ez nem több, mint a cél globálisan kiküszöbölését és malária felszámolásának, de ellenőrzése. 1992-ben az amszterdami miniszteri konferencia elfogadta a felülvizsgált malária-ellenőrzési stratégiát. Más nemzetközi szervezetek által felülvizsgálva ezt a stratégiát 2001 -ben határozta meg a WHO.
A WHO az 1980 -as években felhagyott a felszámolási tanúsítási eljárásokkal, és 2004 -ben újrakezdte azokat.
Az 1998-ban egy RBM (Roll Back Malaria) partnerségi hozta össze a WHO, az UNICEF , UNDP és a Világbank .
A 2007 a Bill és Melinda Gates Alapítvány újraindított globális felszámolására projekt által vizsgált számos szakértői csoportok, tudományos cikkeket és az ebből eredő közegészségügyi stratégia projektekben.
De 2019- ben továbbra is vitatott a globális felszámolás elfogadhatósága. Augusztusban a WHO még azt is bejelentette, hogy szakértői szerint a malária felszámolása a közeljövőben nem lehetséges, és hogy a határidő kitűzése alááshatja a betegség elleni erőfeszítéseket, mint például akkor, amikor a WHO 64 évvel korábban ugyanezt a célt tűzte ki maga elé. (az ilyen célok elmulasztása megerőltetheti az adományozókat, és gyengítheti a politikai akaratot és elkötelezettséget, a határidő pedig alattomosan irányíthatja az erőfeszítéseket ott, ahol a legkönnyebb "számokat készíteni"). Három éves tanulmányok után a WHO maláriafelszámolási stratégiai tanácsadó csoportjának (SAGme) jelentése kimondja: "Nem szabad felkészíteni a világot egy újabb maláriafelszámolási erőfeszítés kudarcára", és új eszközök és megközelítések kidolgozását javasolja a malária ellen, többek között a megerősítéssel egyetemes egészségügyi lefedettség. A malária felszámolásával foglalkozó Lancet-bizottság , amely a világ 26 tudósát tömöríti, ehelyett határidőt kíván kijelölni (2050), elsősorban a kihívás szellemének fenntartása érdekében.
A malária leküzdésére és felszámolására irányuló globális erőfeszítések a becslések szerint 3,3 millió életet mentettek meg 2000 és 2013 között azáltal, hogy világszerte 45% -kal, Afrikában pedig 49% -kal csökkentették a betegség okozta halálozási arányt. A malária elleni küzdelem az ENSZ 3. fenntartható fejlődési céljának egyik célpontja .
Egy 2019. december 25 -én közzétett tanulmány kiemeli, hogy Afrikában bizonyos rovarpopulációk rezisztenciát fejlesztettek ki a szúnyoghálókon széles körben használt rovarölő szerekkel szemben. Kimutatták, hogy az SPA2 nevű fehérje túlzott expressziója a szúnyogmancsokban ellenállóvá teszi őket a piretroidokat tartalmazó inszekticidekkel szemben. Az SPA2 fehérjék kötődnek a piretroidokhoz, és megakadályozzák a toxikus vegyület terjedését a testükben. A SPA2 "Sensory appendage protein" fehérje a "CSP" kemoszenzoros fehérjék családjának része. E fehérje hatásának felfedezése előkészíti az utat egy SPA2-re specifikus inhibitorokat tartalmazó második generációs rovarirtó szer létrehozására. Ezek lehetővé teszik a betegség terjedése elleni küzdelem folytatását.
Társadalmi-gazdasági hatás
A maláriát általában a szegénységgel társítják , de a szegénység egyik fő oka és a gazdasági és emberi fejlődés egyik fő akadálya is . A betegségnek negatív gazdasági hatása van azokon a területeken, ahol elterjedt. Az egy főre jutó GDP 1995-ös vásárlóerő-paritással korrigált összehasonlítása a malária által sújtott és a nem érintett országok között 1 és 5 közötti különbséget mutatott (1 526 USD és 8 268 USD). Ezenkívül azokban az országokban, ahol a malária endémiás, az ország GDP -je évente átlagosan 0,4% -kal nőtt 1965 -től 1990 -ig, szemben a többi ország 2,4% -ával. Ez az összefüggés azonban nem azt mutatja, hogy a malária okai és előfordulása ezekben az országokban részben annak is köszönhető, hogy csökkent a gazdasági harcképesség a betegség ellen.
A malária gazdasági költségeit csak Afrikában évente 12 milliárd dollárra becsülik. Példaértékű eset Zambia . Ha az ország költségvetése, amelyet 1985 -ben a betegség elleni küzdelemre fordított, 25 000 USD volt, 2008 óta, a nemzetközi segítségnek és a PATH -nak ( Program for Applrapher Technology in Health ) köszönhetően, 33 millió forintot osztanak ki kilenc év alatt. elsődleges célja a szúnyoghálók biztosítása a teljes lakosság számára .
Egyéni szinten a gazdasági hatás magában foglalja az ellátás és a kórházi kezelés költségeit, az elvesztett munkanapokat, az iskolába járás elmaradását, a betegség okozta agykárosodás miatti csökkent termelékenységet; az államok esetében ezeket a hatásokat a beruházások és a turizmus visszaesései fokozzák. Egyes, különösen a malária által érintett országokban a betegség a közegészségügyi kiadások 40% -áért, a kórházba került betegek 30-50% -áért és a konzultációk 50% -áért felelős.
Okoz
A maláriát a Plasmodium nemzetség parazitái okozzák, amelyeket maguk az Anopheles nemzetség szúnyogjai terjesztenek .
Plasmodium , a maláriaért felelős parazita
A maláriát a Plasmodium ( Phylum apicomplexa ) nemzetségből származó protozoon parazita okozza . Emberben a maláriát elsősorban a P. falciparum (a trópusokon uralkodó), a P. malariae , a P. ovale (a legritkább faj Nyugat -Afrika kivételével) és a P. vivax okozza (a legkevésbé igényes fajok).
A P. falciparum a fertőzések leggyakoribb oka, és az összes malária eset körülbelül 80% -áért, valamint a halálozások 90% -áért felelős. A Plasmodium megfertőzi a madarakat, hüllőket, majmokat, csimpánzokat és rágcsálókat (melegvérű állatokat) is. Emberi fertőzést jelentettek a malária majomfajaival , köztük P. knowlesi , P. inui (en) , P. cynomolgi , P. simiovale , P. brazilianum , P. schwetzi és P. simium . Azonban a P. knowlesi kivételével ezek a fertőzések továbbra is korlátozottak és jelentéktelenek a közegészségügy szempontjából. A madár malária megölheti a csirkéket és a pulykákat, de a betegség nem okoz jelentős gazdasági kárt a mezőgazdaságban. Ugyanakkor, mivel akkor vezették be az emberek, a malária megtizedelte a endemikus faj a madarak Hawaii , ami alakult ki, ennek hiányában, védtelen ellene.
A Plasmodium nagyon kis méretű protozoon alakú ( formájától függően 1-2 mikron ). A May-Grünwald-Giemsa-val történő festés azt mutatja, hogy a vakuolát tiszta táplálékkal körülvevő, halványkék citoplazmából áll, amely vörös magot és aranybarna vagy fekete pigmentet ( haemozoin ) tartalmaz.
Az evolúciós ciklus Plasmodium meglehetősen összetett, és két gép, egy köztes gazda: az emberi és végleges gazda: a hematofág női a szúnyog a nemzetség Anopheles (a görög Anopheles jelenti: használhatatlan). Szigorúan biológiai szempontból az igazi végleges gazdaszervezet a szúnyog (az Anophelesben parazitáló nemi szaporodás ). Az ember csak köztes gazda lenne replikációs ciklusában. Mindazonáltal antropocentrikus okokból úgy tekintik, hogy a vektor nem az ember, hanem a szúnyog, és ezért ez a zoonózis zooantroponosis típusú .
Anopheles, a malária vektora
Hosszan tartó kölcsönhatások az Anopheles és a Plasmodium közöttCsak Anopheles nőstényei vérszívók . Azok a hímek, akiknek egyetlen tevékenysége a faj szaporodása , és ide-oda repülnek, hogy növényi nedvekkel és nektárral tápláljanak, nem továbbítják a betegséget.
Az anopheles nőstények elsősorban éjszaka táplálkoznak, és alkonyatkor étkezésüket kezdik keresni, éjjel pedig addig folytatják, amíg meg nem találják.
Légzéssel és izzadással az emberek és az állatok CO 2 -ot bocsátanak ki , és testük folyamatosan hőt és nedvességet ( izzadságot ), valamint a testben található potenciálisan vonzó anyagok (például tejsav ) koktélját bocsátja ki . A nőstény szúnyogok (csakúgy, mint más harapó rovarok) képesek észlelni ezeknek a testi gőzöknek egy részét nagy távolságból (pl. ± 20 m CO 2 esetén ), és azonnal vonzódnak ezekhez a forrásokhoz. A szúnyogok gyakrabban vonzódhatnak alkoholfogyasztás után, vagy sötét színek, különösen a fekete (amely szintén hőt gyűjt). Érzékelők ( kemoreceptorok ) segítségével mozognak (maximum 2 km ).
Régóta úgy gondolják, hogy egyesek jobban "vonzzák" a szúnyogokat, mint mások, és a 2011-es kutatók megerősítették azt is, hogy a hím és nőstény Anopheles nem reagál ugyanazokra a kémiai és szagingerekre .
Ökológiai és evolúciós vagy öko-epidemiológiai szempontból , hogy jobban elterjedjen, ennek a parazitának érdeke lenne a nőstény Anopheles-t a maláriában szenvedő emberekhez (vagy állatokhoz) vonzani. Ma már felismerték, hogy sok parazita bizonyos mértékig manipulálhatja gazdája viselkedését, különösen az emberi közegészségügy szempontjából aggasztó fajokban . Számos közelmúltbeli tanulmány kimutatta, hogy a parazita-gazda koevolúció folyamata során a paraziták elsajátították azt a képességet, hogy vektorok vonzásával módosítsák gazdájuk szagát . 2004-ben és 2005- ben megerősítették, hogy a maláriában szenvedők több szúnyogot vonzanak, mint a nem beteg gyermekek (a maláriás gyermek kétszer annyi csípős anophelet vonz, mint egy nem beteg gyermek). Ezt 2013-ban állatokon (madarak) is bizonyították, de azt nem tudni, hogy milyen eljárással.
A 2014 , a tanulmány kimutatta, hogy a laboratóriumi egereket fertőzött Plasmodium ( Plasmodium chabaudii ebben az esetben) van egy test szaga , amely megváltoztatja igen jelentősen (mindaddig, amíg az egér marad fertőző), és amely vonzza a több Anopheles, mint a nem-egerek. fertőzött.
A 2015 egy másik tanulmány feltéve valószínű magyarázat erre a jelenségre: a laboratóriumban, a sejtekben megfertőzi a paraziták ( Plasmodium falciparum ) képesek szintetizálni vonzó terpén szag nőstény Anopheles, köszönhetően a apicoplast (organelle örökölt - a endoszimbiózis - növényi organizmus, algák vagy köztitest az algák és a baktériumok között ( cianobaktériumok ..), ez az organelle közeli kloroplasztok elvesztették fotoszintetikus képességüket, de képes metabolizálni a terpéneket,
ezt Audrey R. Odom, a Washingtoni Egyetem Orvostudományi Karának tanulmánya mutatja. St. Louis és munkatársai (köztük a Yale Egyetem) az MBIO folyóiratban megjelent tanulmányban. Ez a csapat az apicomplexán dolgozott, és bebizonyította, hogy képes apikoplasztokat bioszintetizálni az izoprenoidokból . Egy korábbi tanulmány nem mutatott ki terpének termelését, de u alapján alacsony mennyiségű plazmodia. A st Louis -i csapatnak az volt az ötlete, hogy ezúttal nagyobb mennyiségű plazmidot termesztenek, összehasonlítva azzal, ami egy fertőzött szervezetben van. A tenyésztést fertőzött emberi vörösvérsejtek tételekben végezték, amelyek gázkibocsátását ezután összehasonlították az azonos, de nem fertőzött adagokéval, valamint az azonos műanyag zacskókban található, de üres gázokkal (kontrollok). E tanulmány 2015-ben publikált eredményei szerint csak a fertőzött vérsejteket tartalmazó tasakokban volt terpén. A szerzők kimutatták, hogy ehhez (néhány növényhez hasonlóan) a P. falciparum egy biokémiai utat mozgósít, amelyet „ plasztidiális izoprenoid bioszintézis útnak ” neveznek, hogy két terpént ( limonént és pinándiolt , amelyek citromillatúak és fenyőt emlékeztetőek) szintetizáljanak. ) és két másik molekula (amelyek lehetséges szerepét nem azonosították). A parazitát hordozó vérsejteket tartalmazó vérsejt -tenyészetből származó minden gáznemű minta legalább két ilyen terpént tartalmazott. Azt már tudtuk (2012-ben kimutattuk), hogy ez a két terpén (olyan virág által termelt, amely a hím Anopheles számára a legvonzóbb nektárt termeli) vonzza a hím Anopheles-t (még nagyon alacsony dózisokban is).
További vizsgálatok megerősítették, hogy a maláriát ( Anopheles gambiae ) továbbító nőstény Anophelesek képesek felismerni ezeket a terpéneket, és reagálnak rájuk, köszönhetően annak, hogy tartalmazzák az "ezen vegyületek kimutatásához és az azokra való reagáláshoz szükséges sejtmechanizmust" , Odom szerint (bár más molekulákról is ismert, hogy vonzzák őket; CO 2így fő vonzó tényezőként mutatták be, de bebizonyosodott (2014), hogy az Anopheles gambiae törzsek megfosztották a CO 2 receptoroktólA hő és a tejsav továbbra is tökéletesen képes megtalálni az emberi gazdaszervezetet, hogy táplálékot szolgáltasson a vérével, ami azt mutatja, hogy más molekulákat a szúnyog "nyomon követ" és irányítja a gazdaszervezet megválasztásakor, ahol vérételeket kell fogyasztani.
Ez azt sugallja, hogy a maláriával fertőzött embereket (vagy állatokat) nagyobb valószínűséggel harap meg egy szúnyog, sőt többször is megharapják, hozzájárulva a járvány terjedéséhez, de ennek az in vitro demonstrációnak köszönhetően Embereken vagy állatokon in vivo még bizonyítani kell, hogy ezeket a terpéneket a bőr vagy a lélegzet hatékonyan felszabadítja, és hogy ebben a formában vagy módosított formában valóban vonzanak anophelákat, amit a st. Louis laboratórium gyorsan meg akar tenni.
Ez az információ megnyitja az utat a malária új, nem invazív diagnosztikai tesztjeihez, például a bőr, a lehelet (például az alkoholszonda ) vagy az izzadság szagának elemzésén alapulva . Új lehetőségek nyílnak a parazita terjedésének leküzdésére is: a szúnyog által érzékelt szag manipulálásával lehetségessé válhat az anopheles vonzódásának korlátozása a malária betegek számára, vagy éppen ellenkezőleg, csalik előállítása. harapnak.
| A zoonózis neve | Ok | Terjedés | Vektor |
|---|---|---|---|
| Chikungunya | Vírus | Nappal Éjszaka |
nőstény Aedes nőstény Anopheles funestus |
| Dengue | Vírus | A nap | nőstény Aedes |
| Japán encephalitis | Vírus | Az éjszaka | Culex nőstény |
| Sárgaláz | Vírus | A nap | nőstény Aedes |
| Nyirok filariasis | Élősködő | Az éjszaka | nő Anopheles |
| O'nyong-nyong | Vírus | Az éjszaka | nő Anopheles |
| Malária | Élősködő | Az éjszaka | nő Anopheles |
Parazita ciklus
Anophelesben
A parazita vektora és elsődleges gazdája az Anopheles nemzetségbe tartozó szúnyog nősténye . A fiatal szúnyogok először fogyasztják el a parazitát, amikor fertőzött emberi alanyok véréből táplálkoznak (ennek a nősténynek szüksége van a tojástermelésre). Bevétel után a gametocitákat a Plasmodium differenciálódnak férfi és női ivarsejtek és egyesítik alkotnak egy zigóta mobil nevű ookinete amely behatol a gyomor fala a szúnyog váljon oociszta gömb alakú, a mag lesz osztva, hogy többször formában sporozoiták . Ennek az érlelésnek az időtartama szorosan függ a külső hőmérséklettől. Például P. falciparum : 18 ° C alatt vagy 35 ° C felett nem érlelődik , maximum 24 ° C-on . Amikor az oociszta felszakad, felszabadítja a sporozoitákat, amelyek a szúnyog testén keresztül vándorolnak a nyálmirigyekbe, ahol egy új vér étkezés során megfertőzhetik az új emberi gazdaszervezetet, és a nyállal átjutnak a bőrön .
Emberi parazita ciklus
MájfázisA vékony 12 µm / 1 µm-es orsó , az emberbe injektált fertőző sporozoit , egy fertőzött Anopheles nőstény ezen harapása során , gyorsan (kevesebb mint fél óra alatt) kering a vérben a májban, amelyben nagyrészt a tapadó mintáknak köszönhető. burkolatának fő fehérjéje , a cirkumsporozoit fehérje vagy a CSP = Circumsporozoite fehérje , hogy ezután megfertőzze a hepatocitákat . Ez a máj előtti eritrocitán válság tart 7-15 napig P. falciparum , 15 nap 9 hónap P. vivax , 15 nap és X hónapra P. ovale és 3 hét P. malarae majd lehetővé teszi a parazita folytatni a ciklusát. A májat el nem érő sporozoitákat vagy a fagociták eliminálják, vagy nem tudják folytatni fejlődésüket, ha más szervekhez jutnak .
Az első átalakulás kerekíti ezt a "kriptozoiita" formát (a görög κρυπτός (kruptos) jelentése "rejtett") egy nem magozott elemgé ( egyetlen maggal), amelyet trophozoitának neveznek, ami a parazita közvetlen szaporodási lehetősége (ez mindig így van). a P. falciparum ), a schizogoniát , hogy egy hét alatt tizenöt nap, így a hatalmas schizonta (neve, hogy a protozoa , amikor aktívvá válik, miután a inkubációs fázis) a 40 a 80 um . Ez a kék test (mivel halványkék citoplazmából áll, amikor May-Grünwald-Giemsa- val festik ) rügyek , miközben elveszíti mozgékonyságát, így vezikulákat bocsát ki , amelyek a fiatal merozoitákat tartalmazzák, amelyek átjutnak a vérbe, és ezzel megindítják az eritrocitát. stádium, azaz a vörösvértestek fertőzése.
A P. ovale vagy a P. vivax egyes merozoitái azonban több évig rejtve maradhatnak a májban, vagy akár a P. malariae életében is , mielőtt egymást követő hullámokban újra aktiválódnak. Ezek a másodlagos exo eritrocitán ciklusok, amelyek fenntartják a parazitózis a májban két vagy három évig P. ovale , 3-5 év vagy több P. vivax és az egész életet P. malarae . A parazita ezen szakaszát „alvó fázisnak” nevezzük. Ezeket a rejtett intrahepatikus parazitákat hipnozoitáknak nevezik (a görög Ὕπνος -ból, amely Hypnos, az ókori görög alvás istene).
Transzfer fázisA hólyagocskák megjelent a máj sinusoidok ( kapilláris erek , a máj, hogy a csomópont között, és a vér hálózat), akkor csatlakozzon a véráramba, és elterjedt az árvíz a fiatal „pre eritrocitán” merozoiták készen áll, hogy megfertőzi a vörös vérsejtek. . Minden fertőzött májsejt körülbelül 100 000 merozoitát tartalmaz (minden schizont 20 000 merozoitát képes előállítani). Ez egy igazi „ trójai faló ” technika, amelyet itt használnak a májsejtekből a vérbe történő átjutáshoz . In vivo képalkotás mutatott 2005-ös - 2006-os a rágcsálók , hogy merozoiták képesek voltak előállítani az elhalt sejteket, amely lehetővé teszi számukra, hogy elhagyják a májban vérkeringést így menekülve az immunrendszer ). Úgy tűnik, mindketten irányítják ezt a "járművet", és elbújnak benne, elfedve azokat a biokémiai jeleket, amelyek általában riasztják a makrofágokat . A vörösvértestek inváziója előtt új sugárút állhat rendelkezésre az aktív gyógyszerek vagy az oltás ellen az exo-eritrocita stádium ellen .
VérfázisA hosszú vérfázis kezdetén: a merozoiták ragaszkodnak a vörösvérsejtekhez , behatolnak rájuk, trophozoitákká fejlődnek, majd osztódnak (schizonts).
2011 -ben egy nemzetközi csapat felfedezte, hogy a parazita bejutását lehetővé tevő vörösvértest felszíni receptorai közül az egyik elengedhetetlen ehhez a penetrációhoz (megerősítve a P. falciparumra vizsgált összes törzzsel ); ez a receptor tehát a jövőbeni oltóanyag -kutatás célpontjává válik.
Diffúzióval a merozoiták a vörösvérsejtek felszakadását okozzák (ez a hemolízis ).
Az érett skizontok vagy „rozetták” felszakadása véget vet az első skizogonikus eritrocita ciklusnak azzal, hogy a vérbe bocsátja a plazmodiumok új generációját, az „eritrocita” merozoitákat, amelyek képesek más vörösvértestek újrafertőzésére.
Hasonló ciklusok rendszeres sorozata következik, amelyeket fokozatosan felváltanak (az immunrendszert szervezik) a nemi formákat előkészítő gamogon eritrocita ciklusok. A trophozoiták abbahagyják az osztódást és megváltoztatják nukleoplazmatikus arányukat. Ezek a nagy maggal és sűrűsödött citoplazmával rendelkező trofozoiták formái hím és nőstény gametociták , amelyek a véráramban maradnak.
A paraziták ebben a fázisban nincs esélyük az emberek túlélésére: körülbelül húsz napig életben maradnak, majd eltűnnek. Fejlődésüket csak a szúnyogban tudják folytatni. Ezen a ponton, ha egy nő anopheles megharapja a beteg embert, az felszívja a gametocitákat a vérből, és egy új, ezúttal szexuális ciklus kezdődik a szúnyogban. Az e szaporodás által termelt sporozoiták bejutnak a szúnyog nyálába, amely megfertőzheti az új gazdát, és így tovább ...
Kórélettan
Klinikai megnyilvánulások
A szúnyog által beoltott hematozoák először a májban lokalizálódnak és szaporodnak. Ez a fázis meghatározza a minimális inkubációs időszakot, minden tünet nélkül.
A malária klinikai megnyilvánulásai a vérfázis elején jelennek meg, amikor a parazitaemia meghaladja a küszöböt, amely az egyéntől függően változik. Ez a vörösvértestekben lévő plazmodiumok aszexuális szaporodása a maláriát szó szerint a vörösvértestek parazita betegségévé teszi.
A parazitált vörösvérsejtek lízise (az érett schizontok vagy rozetták feltörése) új parazitákat ( merozoitákat ) szabadít fel, amelyek viszont más vörösvértesteket szennyeznek. Ez a pusztulás a plazmodiális metabolizmusból származó hulladékok (a vörösvértest pigmentjei és sejttörmeléke vagy hemozoin ) felszabadulásához is vezet , ezek a pirogén anyagok megzavarják a hipotalamusz működését ( citokinek , például TNFα termelődését ), és magas lázat okoznak .
Az első ciklusok először aszinkronak (elsődleges malária, folyamatos vagy anarchikus lázzal), majd periodikus ritmus szerint szinkronizálódnak, a Plasmodium fajtól függően . A parazita vörösvértestekbe való behatolása és kipukkanása között eltelt idő meglehetősen állandó, és eléri a 48 órát az embereknél a P. vivax , a P. ovale és a P. falciparum (harmadik láz) esetében, 72 óra a P. malária ( negyedláz ); és P. knowlesi , az utolsó fajok az embereknél is, csak 24 órán keresztül.
Intenzív parazitizmus esetén a vörösvértestek pusztulása olyan, hogy megjelenik a hemolitikus vérszegénység és a sárgaság . A szervezet reagál a makrofágok hiperpláziájával (fokozott termelése) , ami megmagyarázza a máj ( hepatomegália ) és a lép ( splenomegalia ) méretének növekedését .
A P. falciparumot megkülönböztetik a többi Plasmodium- fajtól , mivel képes vérfázisának végrehajtására a zsigeri kapillárisok , különösen az agyszövet szintjén . Ezután "rozettákat" (egészséges és parazitált vörösvérsejtek csoportjait) képezhet, amelyek a kapillárisok falához tapadnak. Ez a helyzet másodlagos hypoxiával , anyagcsere- és elektrolitzavarokkal , vaszkuláris (kis erek falai) és szövetkárosodással járhat .
A kezeletlen P. falciparum malária azonnali életveszélyes kockázatot jelent ( például többszörös szervi elégtelenség szindróma kockázata ), a különböző malária valószínűleg krónikus formává (történelmi formává) alakul, és az általános állapot fokozatos romlásával járhat. a cachexiához .
Immunitás
Több éves ismételt fertőzés után a Plasmodium gazdaszervezete immunitást szerezhet, úgynevezett premunition (egy betegség gyengített tünetei, amelyek megvédenek egy későbbi súlyos típusú fertőzés ellen). Az ugyanazon endémiás területeken élő egyének között nagy eltérés mutatkozik a maláriafertőzésre adott válaszokban . Magasan terjedő területeken a gyermekek nagy része gyakran hordoz P. falciparum parazitákat anélkül, hogy bármilyen tünetet jelentene; ez a klinikai immunitás. Az életkorral és az egymást követő emberi / parazita kapcsolatokkal fokozatosan beindul ez az előválasztás, amely a fertőzésekkel szembeni rezisztencia mechanizmusait használja fel, amelyek között az „ interferon ” fehérjék többek között a májban metabolizálódnak és választódnak ki . immunitás. Akkor beszélünk a fertőzésekkel szembeni toleranciáról vagy parazitaellenes immunitásról. Az egyik hipotézis szerint a Plasmodiumnak vasra van szüksége a növekedéshez; az első fertőzés miatti vashiány relatív védelmet nyújtana, és megakadályozná a "szuperfertőzést".
Gyakran mondják, hogy ez az immunitás nem sterilizáló, mert soha nem bizonyították formálisan a P. falciparum paraziták teljes eltűnését kezelés hiányában. Azt is mondják, hogy ez az immunitás labilis, mivel az előérzet megszűnik az emberi lény és a parazita közötti gyakori érintkezés hiányában (12-24 hónap elteltével eltűnik, ha az alany elhagyja az endémiás területet), valamint nőknél.
Ezenkívül a P. falciparum elleni immunitás nagyon specifikus a jelenlévő parazita törzs (ek) re.
A malária elleni immunválasz ezen sajátosságai a vakcina kifejlesztésének nehézségei .
Genetikai tényezők
Genetikai tényezők védhetnek a malária ellen (lásd: heterozigóta előny ). A leírtak nagy része vörösvértestekkel társul. Íme néhány példa:
- A sarlósejtes vérszegénység (görög Drepanos , "sarló" a megnyúlt alak alatt, amely számos vörösvértestet tartalmaz -vagy vörösvértesteket), más néven Hemoglobin S sarló, vagy sarlósejtes vérszegénység: a hemoglobin ß -láncának megváltozása vöröset okoz a vérsejtek deformálódnak , és heterozigótákat termelnek, amelyek jobban védenek a malária ellen. A vörösvértestek deformálódnak és a hemoglobin kikristályosodik, ami megakadályozza a parazita bejutását a vörösvértestekbe. Ez a változás azonban a szervek gyenge oxigénellátásához vezet (a hosszúkás vörösvérsejtek nem tudnak átjutni a finom kapillárisokba vagy a lép szűrője által képzett gátba, ahol elpusztulnak), és ezért súlyos szövődmények, akár halálig is számukra - homozigóta alanyok (HbS / HbS). A sarlósejtes betegség (HbA / HbS) előfordulása magas az afrikai populációkban, akiket a malária nagy nyomás alatt tart, mivel a betegség súlyos rohamaival szemben ellenálló.
- A thalassemia vagy örökletes vérszegénység: az alany hordozza az SS-gént, aminek következtében megváltozik a globinláncok szintézisének sebessége, ennek következtében gyenge a vérkeringés és az állandó fáradtság.
- A G6PD (glükóz-6-foszfát-dehidrogenáz) genetikai hiánya , más néven favizmus , amely egy antioxidáns enzim, amely normálisan véd a vörösvérsejtek oxidatív stresszhatásai ellen, fokozott védelmet nyújt a súlyos malária ellen.
- A HLA-B53 a súlyos malária alacsony kockázatával jár. Ez az I. osztályú MHC (fő hisztokompatibilitási komplex) molekula, amely a májban található, a T-limfociták antigénje (mivel a csecsemőmirigyben találhatók ) a sporozoita stádiummal szemben. Ez az antigén, által kódolt IL-4 (interleukin-4), amelyet a T-sejtek (csecsemőmirigy), elősegíti a proliferációját és differenciálódását a B sejt antitest termelést. A tanulmány a Fulani a Burkina Faso , akik kevesebb, mint két maláriás rohamok magasabb szintű maláriaellenes antitestek, mint a szomszédos etnikai csoportok, azt találták, hogy az IL4-524 T allél magas maláriaellenes antitestek szintjéhez kapcsolódik, felvetve annak lehetőségét, hogy ez tényező lehet a malária elleni rezisztencia növelésében.
- Az afrikai P. vivax elleni természetes harc során a szelekciós folyamat eltávolította a genetikai örökségből az eritrociták membránreceptorát , a DARC glikoproteint (Duffy Antigen Receptor for Chemokines), ez a P. vivax belépési célpontja. Így a Duffy-vércsoportra negatív személyek , rövidítve FY (-), nem fertőzhetők meg P. vivax-szal . Ez magyarázza a P. vivax hiányát a nyugat-afrikai populációban kizárólag vagy túlnyomórészt a „Duffy-negatív” vércsoportból. Azonban ez a természetes immunitás lehetne megkérdőjelezni, a P. vivax miután sikerült alkalmazkodva a Madagaszkár Duffy-negatív betegek, a következő genetikai keveredés az afrikai és ázsiai populáció. Ez megmutatná a parazita másodlagos célpontok létezését, amelyeket még meg kell határozni.
Egyéb genetikai tényezők léteznek, amelyek közül néhány részt vesz az immunválasz szabályozásában.
Klinikai
A malária láz vagy „malária roham” formájában nyilvánul meg. Klasszikusan szokás leírni az elsődleges invázió támadását, amely először fordul elő egy "naiv" betegnél (már nem rendelkezik immunitással a malária ellen, vagy korábban nem találkozott a parazitával), valamint az ismétlődő maláriatámadásokat, amelyek már fertőzött személyeknél fordulnak elő Plasmodium .
A modern gyakorlatban megkülönböztetnek egyszerű támadásokat és súlyos formákat. Az egyszerű támadások valószínűleg súlyos formákká alakulnak (különösen a P. falciparummal fertőzöttek ), diagnosztizálatlanok vagy kezeletlenek, krónikus formákká is fejlődhetnek. Ezenkívül a maláriatámadás gyanúja diagnosztikai és terápiás vészhelyzetnek számít.
Egyszerű malária -hozzáférés
Az inkubáció legalább 7 naptól 3 hónapig tart, a Plasmodium típusától függően.
Elsődleges inváziós maláriaA falciparum kivételével a Plasmodium által okozott elsődleges invázió alig vagy alig lehet tüneti, észrevétlen. Ellenkező esetben az első maláriatámadás a Plasmodium minden formájában közös . Nem immunos betegeknél fordul elő: olyan felnőtteknél, akik elvesztették immunitásukat, amikor nem endémiás területen tartózkodtak, vagy utazókra, akik endémiás területre érkeztek, vagy olyan gyermeknél, aki először született és érintett endémiás területen.
Az esetek 90% -ában a láz a fő jel, fokozatosan 40 ° C fölé nő. Ez kíséri influenzaszerű tünetek ( fejfájás , izom- vagy ízületi fájdalom), emésztési zavarok ( hányinger , hányás , hasmenés , stb ). Gyermekeknél az emésztési jelek lehetnek dominánsak (lázas gasztroenteritis táblázat stb. ).
Ez a láz folyamatos vagy anarchikus (nincs periodicitás), mert az eritrocita ciklusok még nincsenek szinkronban (aszinkron ciklusok).
Ismétlődő hozzáférésA "maláriaválságot" időszakos lázas rohamok jellemzik. Klasszikusan minden hozzáférés 3 fázisból áll:
- Hideg fázis: intenzív hidegrázás és remegés a rendkívül hideg érzés miatt, a hőmérséklet emelkedésével, körülbelül egy órán keresztül.
- Hőfázis: láz fennsíkon 40-41 ° C-on, 3-4 órán keresztül.
- Erős izzadási szakasz: hirtelen lázcsökkenés 2–4 óra alatt.
Ezeket a támadásokat az eritrocita ciklusoktól függően rendszeresen megismétlik. Klasszikusan megkülönböztetik a Plasmodium vivax és a Plasmodium ovale (jóindulatú tercier láz) és a Plasmodium falciparum (rosszindulatú tercier láz) által okozott tercier lázat (azaz kétnaponta jelentkező ) a negyedik láztól (vagyis 3 naponként fordul elő). a Plasmodium malariae -ra (a "malária" kifejezés kifejezetten negyedéves lázra utal).
A kezelés hiányában vagy elégtelensége esetén ezek a maláriatámadások hónapokig vagy évekig megismétlődhetnek P. ovale , P. vivax és különösen P. malariae esetén , kivéve, ha helyesen kezelik őket, és ha nincsenek újból fertőzöttek ( importált malária, általában).
A P. falciparum esetében a lefolyás rövidebb, de nagy a halálos formák kockázata.
| |||||||||||||||||||||||||||||||||||
| * Az inkubációs idők több héttől több hónapig meghosszabbíthatók, elégtelen maláriaellenes profilaxis esetén |
A P. ovale és a P. vivax nagyon közel állnak egymáshoz, és már régóta zavarosak.
A Plasmodium két fajával vegyes fertőzések vannak az esetek körülbelül 3-4% -ában. Például a P. ovale és a P. vivax együttes fertőzése két parazita populáció ciklusainak szuperpozícióját eredményezi, amely napi malária vagy malaria tertiana rohamokkal nyilvánul meg . Ezt kettős láznak is nevezték .
Ebből adódóan számos változat létezik, történelmi nevekkel, mint például: félharmad láz (váltakozóan gyenge és intenzív napi rohamok), dupla negyedéves láz (hozzáférés két egymást követő napon, egymástól független nappal). Láz ál-malária vannak időszakos láz miatt eltérő okok malária.
Súlyos malária-hozzáférés
A súlyos maláriát túlnyomórészt a P. falciparum okozza, és általában a fertőzés után 6–14 nappal fordul elő. Megjelenhet azonnal, vagy nem megfelelő vagy késői kezelés után.
A XXI . Században a klinikai kritériumok és a Biológiai Nemzetközi (WHO) vagy országos, rendszeresen áttekintett kritériumok határozzák meg. Franciaországban, 2017-ben a felnőttekbe importált súlyos malária fő kritériumai a következők:
- Neurológiai kudarc ( zavarosodástól kómáig).
- Klinikai sárgaság vagy emelkedett bilirubinémia .
- A hiperparazitaemia több mint 4%.
- Veseelégtelenség ( kreatinin vagy emelkedett urémia ).
Más kritériumok, ritkábban, de a súlyosságra utalnak, a légzési és kardiovaszkuláris kudarcok, valamint az acidózis és a hyperlactatemia biológiai állapotai .
A kezeletlen, súlyos malária gyorsan előrehaladhat, és napok vagy akár órák alatt kómához és halálhoz vezethet , különösen kisgyermekeknél és terhes nőknél, akik különösen veszélyeztetettek. Ezért fontos a sürgősségi diagnózis a kezelés késleltetése nélkül. A legsúlyosabb esetekben a halálozási arány meghaladhatja a 20%-ot, még megfelelő kezelés nélkül is, túl nagy késedelem nélkül.
A P. vivax súlyos formái láthatók, különösen Délkelet-Ázsiában , a fő szövődmények ekkor a légutak. A P. knowlesi malária leggyakrabban egyszerű támadásként jelentkezik, de súlyos formává válhat (de agykárosodás nélkül).
A lép infarktusa vagy léprepedése látható a Plasmodium bármely faja , gyakrabban a P. falciparum és a P. vivax esetében .
NeuropaláriaEz egy súlyos maláriatámadás, amelyet neurológiai megnyilvánulások uralnak, az agyi malária az agy kapillárisainak károsodásához kapcsolódik . Ez az angolszászok agyi maláriája , és történelmileg a frankofonok körében a káros hozzáférés .
A XX . Század vége felé a WHO szakemberei pragmatikus okokból (még rossz prognózis, akár azonos sürgősségi kezelés esetén) kibővítették a súlyos malária hozzáférésének fogalmát a neurológiai eseményeken kívüli egyéb eseményekhez is. Szintén a XXI . Században a hozzáférés vagy a súlyos (francia), vagy súlyos malária (angol) kifejezéseket gyakrabban használják agyi maláriaként vagy agyi maláriaként, szigorúbbakként.
A bűnös hozzáférés fokozatosan vagy hirtelen történik. Lázhoz és tudatzavarokhoz társul. A rohamok az egész testre lokalizálódnak vagy általánosodnak, főleg gyermekeknél, és csak 50% -ban más felnőtteknél. Ennek oka a máj rossz működése és a parazita túlzott cukorfogyasztása. A terhes nők különösen hajlamosak a hipoglikémiára és a tejsav túltermelésére, ami a vér savasságának növekedéséhez vezet.
A többi neurológiai tünet időben és helyen változó. Kísérhetik őket vérszegénység, májelégtelenség és funkcionális és átmeneti veseelégtelenség, vagy súlyosabb akut veseelégtelenség .
A tüdőödéma ritka, de súlyos szövődménye a nagyon rossz prognózisnak. Rosszul magyarázható, a halálozási arány meghaladja a 80%-ot.
Epe hemoglobinurikus lázEz történelmi komplikáció, különösen 1910 és 1940 között figyelhető meg, és a XX . Század végén ritkán fordult elő . Ez egy szindróma volt, amely az európai emigránsoknál fordult elő egy trópusi endémiás övezetben, ahol korábban már hozzáfértek a Plasmodium falciparumhoz , és szabálytalanul szedtek kinint .
Immunallergiás eredetű, kapcsolódik a gyógyszerhez, hatalmas intravaszkuláris hemolízissel (a vörösvérsejtek repedése az erekben).
A betegség hirtelen jelentkezik, a gyógyszer szedésétől számított néhány órán belül jelentkezik, lázzal és derékfájással , sárgasággal és vérnyomáseséssel . A hemolitikus vérszegénység hemoglobinuriát okoz (a hemoglobin jelenléte a vizeletben, sötét színt adva, feketevizes láz az angoloknál, vagy portvörös vizelet a franciáknál). A progresszió vezethet akut veseelégtelenség által megsemmisítése a vesetubulusok (akut tubuláris nekrózis).
Kevés vagy egyáltalán nincs parasitaemia, ami megkülönbözteti ezt a szindrómát a káros támadástól.
Ez a hemoglobinurikus epe láz gyakorlatilag eltűnt a kinin szintetikus maláriaellenes szerekkel, például 4- aminokinolinnal (például klorokin ) történő felváltásával . A kininhez kémiailag hasonló gyógyszerekkel, például halofantrinnal vagy meflokinnal kapcsolatos esetekről azonban beszámoltak . Ez a három gyógyszer formálisan ellenjavallt érzékeny alanyokban.
Diagnosztikai
Klinikai diagnózis
Fejlett nemzetekBármilyen láz indokolja az utazási történelem keresését; és egy malária-endémiás térségből visszatérve minden láz vagy a láz kórelőzménye malária, amíg bűnösségét be nem bizonyítják, a súlyos formába történő gyors progresszió veszélye miatt. Franciaországban ez elsősorban a Szaharától délre fekvő Afrikából visszatérő migráns utazókat érinti, még akkor is, ha kemoprofilaxis (gyakran rosszul vették fel) vagy helyszíni kezelés történik.
A malária diagnózisát késleltető klasszikus csapdák a lázas gasztroenteritis , különösen gyermekeknél; egy influenza-szerű megbetegedés a téli; láz hiánya (nem megfelelő tüneti kezelés); a húgyúti fertőzés képe ; egy sor dengue-láz .
A malária gyanúja vészhelyzetben a megerősítés laboratóriumi diagnózisát vonja maga után.
Fejlődő országokSok helyen még egy egyszerű laboratóriumi diagnózis sem lehetséges, a lázas beteg kihallgatását pedig jelzésként használják arra, hogy folytassák-e a maláriaellenes kezelést. De ez a módszer nem a leghatékonyabb: Malawiban a Giemsa- val festett vérkenet használata azt mutatta, hogy a felesleges maláriaellenes kezelések csökkentek, ha a klinikai indikátorokat (rektális hőmérséklet, a körömágy sápadtsága, splenomegalia) alkalmazták, és nem jelentett láz története. (az érzékenység 21% -ról 41% -ra nőtt).
A gyermekeket érintő maláriát túl gyakran tévesen diagnosztizálják (rossz előzmények , a gyors diagnosztikai tesztek helytelen használata) a frontgondozók (a közösség tagjai, akik alapképzést kaptak, amely lehetővé teszi számukra, hogy képzett egészségügyi személyzet hiányában alapvető ellátást biztosítsanak); hasonlóképpen rosszul értékelik, ami nem megfelelő vagy elégtelen kezelést eredményez, megakadályozva ezzel a hatékony kezelést.
Biológiai diagnózis
A malária diagnózisa a parazita vérben történő kimutatásán alapul. Ez egy sürgősségi diagnózis, amelyet a vérvételétől számított két órán belül fel kell állítani.
Vérvizsgálat mikroszkóp alatt (vastag kenetcseppek)A legolcsóbb (közötti US $ 0.40 és US $ 0,70 per dia), a legmegbízhatóbb és legszélesebb körben alkalmazott diagnosztikai módszer a optikai mikroszkópos vizsgálata egy vér kenet és egy vastag csepp vér.
A kenet lehetővé teszi a Homo sapiens parazita mind a négy fajának egyedi jellemzőinek azonosítását, mivel a parazita megjelenése ennél a mintánál jobban megmarad. A vastag vércsepp lehetővé teszi, hogy nagyobb vérmennyiséget utazzon a diagnózis felállítása érdekében, és ne hagyja ki a Plasmodiumot . Ezeket a vizsgálatokat szakképzett és tájékozott biológusnak kell elvégeznie.
A várható információ:
- a malária pozitív diagnózisa ( Plasmodium jelenléte ).
- fajdiagnózis ( P. falciparum vagy más faj jelenléte ), a lehetséges súlyosság szempontjából.
- A parazitémia (százalék a fertőzött vörösvértestek, vagy jutó paraziták számát ul vér), hasznosak lehetnek ellenőrzési kezelésére.
A két kombinált módszer (kenet és vastag film) negatív prediktív értéke nem 100%. A negatív vizsgálatot 12–24 órán belül meg kell ismételni, ha a klinikai gyanú továbbra is fennáll.
Gyors diagnosztikai tesztekHa nem áll rendelkezésre mikroszkóp, lehetőség van olyan tesztek alkalmazására az antigének gyors kimutatására, amelyekhez csak egy csepp vérre van szükség, és amelyek nem igényelnek speciális szakértelmet.
Ezek az immunokromatográfiai tesztek (más néven malária vagy RDT gyors diagnosztikai tesztjei) tesztcsík vagy „mérőpálca” formájában jöhetnek létre. A korai gyorstesztek P. falciparum glutamát -dehidrogenázt (GluDH) használtak célantigénként (pGluDH), de ezeket felváltották a P. falciparum laktát -dehidrogenázt (LDH) (pLDH) és a HRP2 -t ( hisztidinben gazdag fehérje 2 ) alkalmazókkal.
Az alkalmazott tesztek érzékenysége (200 termék kapható a piacon) nagyobb, mint 95%, ha a parazitaemia nagyobb, mint 100 / μl vér, és 70% a gyengébb parazitaemiák esetében, és még kevésbé a P. ovale esetében. Az specificitása 90-től 95%.
A fejlett országokban ezek a gyors tesztek a vastag kenet-csepegtetéshez kapcsolódnak.
Molekuláris biológiaEz a módszer a parazita nukleinsavak polimeráz láncreakcióval (PCR) történő kimutatásán alapul , ami érzékenyebb és specifikusabb módszer, mint a mikroszkópia. Lehetővé teszi a nagyon gyenge parazitaémiák kimutatását és a plazmodium fajok pontos azonosítását (beleértve a P. Knowlesi és a P. malariae megkülönböztetését ).
A legfejlettebb országokban a PCR általában a referencia módszerévé válik a jogorvoslat (diagnosztikai nehézségek helyzete) diagnosztizálásához. Gyorsabb elemzési módszerek, mint például a valós idejű PCR , amelyek eredménye kevesebb, mint egy óra, rendelkezésre állnak a referencialaboratóriumokban, és kompatibilisek lehetnek a sürgősségi vagy rutindiagnosztikával.
Gravitációs értékelésA szokásos biológiai értékelés lehetővé teszi a súlyosság értékelését és a differenciáldiagnózis elősegítését: különösen a vérkép , a C-reaktív fehérje , az ionogram , a hemolízis biológiai jelei, máj- vagy vesebetegségek. A vérvizsgálattal a kontextustól és az ajánlásoktól függően más fertőzések, különösen a vírusos fertőzések szűrésére lehet használni.
A maláriával való együttfertőzés mindig lehetséges, de a malária tesztelése prioritás, tekintve annak nagyobb gyakoriságát és potenciális azonnali súlyosságát.
Krónikus formák
Az akut és súlyos szövődmények általában csak a Plasmodium falciparumot érintik , de nem alakul krónikus formákká.
A malária szubakut és krónikus formáit más plazmódiumokkal való fertőzés során figyelik meg: P. vivax , P. ovale és különösen P.malariae . A betegség az expozíció után néhány hónappal vagy évvel megismétlődhet, a májban a paraziták látens jelenléte miatt. Így nem lehet azt mondani, hogy az alany egyszerűen meggyógyul a maláriából, ha megfigyeljük, hogy a paraziták eltűntek a véráramból. A P. vivax leghosszabb lappangási ideje 30 év. A P. vivax malária mérsékelt területeken körülbelül ötödik esete hipnozoiták általi hibernálást jelent (a relapszusok a szúnyogcsípést követő évben kezdődnek).
Fejlődő zsigeri malária
Korábban maláriás cachexiának hívták ezt a maláriát 2–5 éves gyermekeknél endémiás területeken, külföldön élő egyéneknél elégtelen kezelés alatt álló endémiás területeken és olyan migránsoknál, akik már nem élnek endémiás területeken.
Az általános állapot fokozatos romlását mérsékelt időszakos lázhoz (néha hiányzik), krónikus vérszegénységhez és cytopeniához , mérsékelt splenomegaliahoz (néha fontos) társítja . A parazitaemia nagyon gyenge, sőt kimutathatatlan.
Hyperimmun maláriás splenomegalia
Korábban a "trópusi lépsejtek" nevű csoportban összezavarodott krónikus malária kóros immunológiai válasznak felel meg. Elég ritka, néhány olyan személynél fordul elő, akik olyan területen élnek, ahol a malária endémiás.
A progresszív zsigeri maláriától jelentős splenomegalia és hepatomegalia különbözteti meg , egy bizonyos típusú immunglobulin növekedése a vérben (IgM, malária elleni antitestek) és a máj szinuszok belsejében lévő limfociták száma . A parazitaemia leggyakrabban nem mutatható ki.
A biopszia a máj , és megvizsgálja a fénymikroszkóp teszik a diagnózist. A nagyon lassú lefolyás kedvezőtlen lehet a lép megrepedésével, a szuperfertőzéssel vagy a rosszindulatú limfoproliferatív szindróma megjelenésével .
Quartane nephritis
A Plasmodium malariae (a negyedlázért felelős, ezért a neve is felelős) krónikus fertőzés súlyos vese-szövődménye . Leggyakrabban endémiás területeken élő gyermekeknél fordul elő, több éves fejlődés után.
A kép egy nefrotikus szindróma , az immun komplexek (antitest-antigén társulások) lerakódásával a vese glomerulusokban .
A vese biopsziával azonosítani lehet az elváltozást. Ez a vizsgálat feltárja a komplement (az immunrendszerben szerepet játszó elemek) és az immunglobulinok (az antitestek szerepét játszó fehérjék sokfélesége) lerakódásait. A laboratórium kimutatja a Plasmodium malariae antigénjeit gyermekeknél .
A fejlődés a kezelés ellenére (maláriaellenes szerek és kortikoszteroidok ) többé -kevésbé gyorsan elvégezhető a krónikus veseelégtelenség felé .
Alakzatok a terepnek megfelelően
Terhes nők
Terhesség fertőzést a méhlepény által Plasmodium inkább a szövődmények kockázata. Az endémiás területeken a terhesség az antimaláriás immunitás csökkenéséhez vezet, míg a placenta elváltozások a magzati-anyai keringés csökkenését okozzák.
Az anyában a malária rohamok gyakoribbak és súlyosabbak ( abortusz vagy korai szülés kockázata ), gyermekeknél: perinatális halálozás , vérszegénység, alacsony születési súly.
2018-ban közel 11 millió terhes nőt veszélyeztetett a malária (mérsékelten vagy erősen endémiás területeken) a Szaharától délre fekvő Afrikában, 872 000 kis születési súlyú csecsemővel. Nyugat -Afrika az a régió, ahol a leggyakrabban fordul elő alacsony születési súly, a terhesség alatti malária miatt.
Az endémiás területeken a fertőzések gyakorisága és súlyossága a malária átvitelének szintjétől függ. Az instabil alacsony endémiás területeken, például Indiában vagy a délkelet-ázsiai-csendes-óceáni térségben a terhes nőknél a súlyos formák kockázata háromszorosa a nem terhes nőkénél. Ezekben a régiókban az anyák halálozásának több mint 23% -a malária következménye.
A magas stabil endémiájú régiókban, például Afrika szubszaharai térségében a legsúlyosabb formák az első terhesség vagy az első szülés során fordulnak elő ( elsőszülött nő ), míg azok a nők, akiknek már legalább egy terhességük volt, még magas parazita esetén is kevesebb problémát jelentenek Betöltés. Ez a jelenség a P. falciparum placentában történő szelektív felhalmozódásával specifikus placenta immunitás megszerzésével magyarázható .
A Plasmodium transzplacentáris átjutása az anyától a magzatig viszonylag gyakori, de ritkán nyilvánul meg "betegségként", nevezetesen veleszületett malária , amely a születés utáni első nap és az első hónap között fordul elő. Pontos előfordulása vitatott: hiperendémiás területeken nagyon ritka lenne (fertőzött anyáknál kevesebb, mint 3 ezer születés), de máshol gyakoribb.
Gyermekek
Az endemikus területenAz 5 évesnél fiatalabb gyermekek a malária által leginkább érintett csoport. 2018-ban a WHO 24 millióra becsülte a P. falciparummal fertőzött gyermekek számát a Szaharától délre fekvő Afrikában, köztük 1,8 millióan szenvedtek súlyos vérszegénységben, a halálesetek száma pedig 272 000, vagyis a halálozási arány 67% -a.
Klinikailag a malária egyszerű támadásai emésztési és légzési rendellenességek formájában jelentkeznek gyermekeknél, amelyek súlyossága a Plasmodium típusától, valamint a gyermek genetikai, táplálkozási és immunállapotától függ.
A P. falciparumhoz több mint 4% parazitaémiával társult súlyos formák kombinálhatják az agyi maláriát, a légzési nehézségeket , a súlyos vérszegénységet, a hipoglikémiát és a másodlagos bakteriális fertőzéseket ; és ritkábban veseelégtelenség a felnőttekhez képest.
A gyermekkori agyi malária leggyakrabban megnyilvánuló görcsök, rendellenes testtartás kiterjesztés ( opisthotonos ), amely bonyolítja a koponyaűri nyomásfokozódás halad a kómában a retinopátia specifikus malária, amely lehetővé teszi, hogy különbséget malária kóma más kóma.
A legtöbb gyermek 48 órán belül következmények nélkül jön ki a kómából, de 20% -uk meghal tőle, 10% -uk neurológiai következményekkel vagy kognitív késéssel rendelkezik .
Fejlett nemzetekEz egy behozott malária. Franciaországban, a leginkább érintett európai országban a gyermekek jelentik az összes bejelentett eset 15% -át, vagyis évente közel ezer gyermeket, ennek 10% -a csecsemő. Ezeknek a gyermekkori eseteknek több mint 80% -a a P. falciparum okozta .
Az érintett csecsemők leggyakrabban a második generációs migránsok, akik nyaralni tértek szüleik származási országába, főként Afrika szubszaharai országaiba. A csecsemőknél a malária súlyosabb, mint a gyermekeknél. A 2000–2009-es években a gyermekhalandóság hiánya Franciaországban valószínűleg az esetek túlnyomó többségében megfelelő ellátást jelez.
2014-ben az Egyesült Államokban 1513 bejelentett behozatali malária esete volt, köztük 55 behozatali malária esete 5 év alatti gyermekeknél (1 veleszületett malária) és 181 év alatti 241 eset. A gyermekkori esetek 85% -a afrikai utazásból tért vissza.
Transzfúziós malária
A több napig 4 ° C -os hőmérsékletnek ellenálló plazmodia átvihető tárolt vér vérátömlesztésével , és még inkább friss vérrel.
Klinikailag a transzfúziós malária primer inváziós maláriára hasonlít, de a Plasmodium, a P. falciparum és a P. malariae valamennyi fajának hosszabb inkubációja gyakran érintett (nem endémiás esetben 45, illetve 30%).
VilágAz endémiás területeken a transzfúziós malária gyakori, de jóindulatú a recipiensek félig immunitása miatt, akiknek emellett néha malária elleni kezelést is kínálnak.
A malária leggyakoribb előfordulása a véradók körében Afrikában figyelhető meg. Molekuláris technikákat alkalmazva: Afrikában körülbelül 36%, míg Ázsiában 4%, Amerikában 2% és Európában 1%.
A malária hemovigilancia kritériumait a WHO javasolja, és minden ország kiigazítja a nemzeti ajánlásoknak megfelelően. Néhány ország, például az Egyesült Államok, kérdőívet használ a potenciálisan fertőzött véradók osztályozásához. Mások, például Franciaország, az Egyesült Királyság vagy Ausztrália további szerológiai vizsgálatokat alkalmaznak e kérdőív alapján.
Az 1970-es években a nem endémiás országokban két figyelemre méltó malária "transzfúziós járvány" fordult elő nem endémiás országokban, az Egyesült Államokban vietnami veterán donorok , 1971-ben pedig Spanyolországban: 54 esetben transzfúziós malária fordult elő P. vivax által kapcsolódó, egyetlen vér bank a Barcelona .
FranciaországA szárazföldi Franciaországban ( Marseille és Nizza transzfúziós központok ) 1960-1970-ben az ilyen fertőzések száma megugrott, ami a véradók elégtelen szűrésével függ össze. A XXI . Század elején ezt a kockázatot alacsonynak tartják, figyelmeztetve a donor elhalasztásával a közelmúltbeli endémiás országokban való tartózkodás után (az európai normák szerint kevesebb mint 6 hónapon belül) és biológiai tesztekkel (szerológiai malária).
Pontosabban Franciaországban, 2019-ben a veszélyeztetettnek tekintett adományjelöltek a következők: 1) maláriában szenvedő emberek, 2) malária támadására utaló diagnosztizálatlan lázban szenvedők 4 hónapon belül a malária zónából való visszatérést követően. Endémiás, 3) olyan emberek, akik egy veszélyeztetett régióban tartózkodtak, és 4) olyan emberek, akik őshonosak, vagy akik egymást követő 6 hónapnál hosszabb ideig éltek egy veszélyeztetett régióban. A veszélyeztetett donorokat ideiglenesen elhalasztják véradásra; az elzárási időszak a körülményektől függően 4 hónap vagy 3 év.
A leginkább veszélyeztetett vérkészítmények a vörösvértest-koncentrátumok, míg a vörösvértesteket nem tartalmazó plazmát alacsony kockázatúnak tekintik. Az immunszigetelő néven ismert tünetmentes donorok (antitestek hiánya bizonyos paraziták krónikus hordozóiban) fennmaradó kockázatot jelentenek. Franciaországban 2019-ben a transzfúzió utáni malária valószínűsége 0,2-0,5 eset / millió transzfúzió per millió, míg a kilencvenes évek végén 1 volt. 2000 és 2019 között 4 transzfúzió utáni malária esetet jelentettek Franciaországban. endémiás területről származó személy véradására. Ezek közül három esetben az érintett faj a P. falciparum volt, és a fertőzött recipiensek elhaltak.
Oltási malária
Ez lehet malária, ha véletlenül vérnek van kitéve, az ápoló személyzetnek adott injekció során, vagy szennyezett fecskendőket cserélnek a drogfüggők között.
Az oltás lehet önkéntes vagy "kontrollált". Történelmileg a P. vivax vagy a P. malariae oltását terápiás eszközként alkalmazták a neurosyphilis ellen a XX . Század első harmadában .
A XX . Század végén az Egyesült Államokban a P. falciparum oltását önkéntesekben használják oltási kísérletek vagy maláriaellenes szerekkel szemben rezisztens törzsek vizsgálata során.
2018-ban az önkéntesekben az ellenőrzött humán maláriafertőzés néven ismert Plasmodium beoltása az új malária elleni gyógyszerek vagy vakcinák kísérleti kutatásának eszköze.
Kezelések
Az endémiás területeken a kezelés gyakran nem kielégítő, és az összes halálozási arány minden malária esetében eléri a tizedikét. A rossz klinikai eredményért az elavult terápiák, a hamis gyógyszerek tömeges alkalmazása és a rossz tünetek állnak fenn.
Régi kezelések
Az endoparazitát különböző molekulák leküzdhetik gyógyító kezelések vagy profilaxis során . Ezek a különböző terápiák többé-kevésbé hatékonyak a régiótól és a megszerzett rezisztencia arányától függően, mert a DDT-hez (a hatvanas évek legelterjedtebb rovarirtó szeréhez) hasonlóan a harminc évvel ezelőtt hatásos gyógyszerek , például a klorokin , ma már nem. .
Ezeket az elavult készítményeket azonban még mindig széles körben használják az érintett országokban. Mivel ők a harmadik világ részei , nincs eszközük arra, hogy kezelési protokolljukat egy drágább eszközre, például az ACT ( Artemisinin-alapú kombinált terápia ) alkalmazására helyezzék át . A kezelések hosszú ideig klorokint, kinint és SP-t (szulfadoxin- pirimetamin ), valamint kisebb mértékben meflokint , amodokint és doxiciklinet alkalmaztak .
Ezek a molekulák nagyon hatékony fegyverek voltak a malária paraziták elleni küzdelemben, de kontroll nélküli felírásuk elősegítette a rezisztens törzsek megjelenését . Az Egészségügyi Világszervezet (WHO) szerint a kezelés akkor hatékony, ha a sikertelenségi arány kevesebb, mint 5%; ha meghaladja a 25% -ot, akkor meg kell változtatni a protokollt.
A klorokin régóta prioritást élvez. Ha a hemoglobin táplálkozik , a parazita aminosavakká bontja , amely felszabadítja a hemoglobinban található, a parazitára mérgező hem molekulákat, amelyeket inert kristályokként átalakít és emésztési vakuolájában tárol. A klorokin bejut a fertőzött sejtbe, és megállítja a hem védő átalakulását inert kristályokká, aminek következtében ez a mérgező vas felhalmozódik. A parazitát tehát saját hulladékai ölik meg.
Ez egy olyan gyógyszer volt, amelynek számos előnye volt, beleértve az alacsony költségeket és a mellékhatások hiányát. Ma a klorokvin alapú ellátás több mint 25% -a kudarcot vall a malária által érintett szubszaharai afrikai országokban . Ők azonban továbbra is alkalmazottak.
Ez a rezisztencia annak köszönhető, hogy a allél mutáns PfCRT ( Plasmodium falciparum klorokinrezisztens Transporter ) K76T. Ez a mutáció kiüríti a klorokint a fertőzött sejtből, de a parazita rosszabb alkalmazkodásához vezetne a környezetéhez. A Malawi az első afrikai ország, hogy elhagyott klorokvin, kezdve 1993-ban , ami a kiújulás érzékeny törzsek, majd ismét erősen többsége.
Ahol a klorokin már nem működik, a „második vonalbeli gyógyszer” nevű gyógyszert alkalmazzák: MS (például Fansidar ( szulfadoxin / pirimetamin (en) ), a Roche gyártja ). Ez a molekula megkerüli a klorokin-rezisztenciát. Csak öt év volt elegendő a rezisztens törzsek megjelenéséhez. Ezután szabók terápia segítségével a „gyógyszer a 3 e szándékát”: a kinin , adjuk orálisan enyhe esetekben vagy infúziós akut esetekben. Ezek a kezelések azonban a parazita új rezisztenciájával is szembesülnek.
TÖRVÉNY
A artemisinin-alapú kombinált terápia in francia artemisinin-alapú kombinált terápia és betűszó ACT , egy terápiás és tercier prevenció esetén szövődménymentes malária . Két molekula társításával áll össze : egy félszintetikus molekula, amely artemizininből származik, és egy szintetikus molekula, amelynek szerepe az első molekula hatásának fokozása, de az ellenállás megjelenésének késleltetése és ezáltal a malária jobb kezelése is.
Mivel a sikeres befejezése, a 2001 , a fázis III klinikai vizsgálatok első ACT valaha kifejlesztett, ez lett az egyetlen orvosi kezelés által ajánlott Egészségügyi Világszervezet a betegség elleni harcban.
Viszonylag kis mennyiségben előállított ACT gyógyszerek drágábbak, mint a klorokin . A klorokinnal vagy MS- vel végzett kezelés jelenleg 0,2 és 0,5 USD / , Míg az ACT-kezelés 1,2 és 2,4 USD / Között van , vagy ötször-hatszor több. Sok beteg számára ez a különbség a túlélés ára. Olyan árat, amelyet nagyon kevés ember fizethet Afrikában. Csak a nagyobb méretű gyártás vagy a gazdag országok nagyobb pénzügyi támogatása csökkentheti jelentősen a termelési költségeket.
Kutatási utak
Új utakat tárnak fel, többek között:
- Peptideket és új kémiai vegyületeket tartalmazó út .
A spiroindolonok a tesztelt maláriaellenes gyógyszerek új osztályát alkotják.
A cipargamin ebbe az osztályba tartozik, gyógyító hatással, szájon át ígérve. - egy vagy több új hatásmechanizmust ötvöző kezelés, amely felfedezhető a természetes maláriaellenes szerekhez hasonló, háromdimenziós jellemzőkkel rendelkező szintetikus vegyületek gyűjteményének tesztelésével.
Ilyen vegyületek közé tartoznak például a biciklusos azetidinek, amelyek (orálisan) alacsony dózisban aktívaknak tűnnek a parazita életének minden szakaszában, számos in vivo tesztelt modellben, és amelyek képesek gyógyítani és / vagy megelőzni a betegségeket. a populációk veszélyben vannak.
Hamis gyógyszerek
Tól hamis gyógyszerek állítólag maláriaellenes keringenek Thaiföld, Vietnam, Kambodzsa és Kína; a halálozás fontos okát képezik, amely ennek ellenére megelőzhető lenne. 2007 augusztusában a kínai Holley- Cotec gyógyszergyár húszezer adagot volt kénytelen visszavonni a kenyai Duo - Cotecxin artemizinin gyógyszerből , Ázsiából származó, nagyon kevés hatóanyagot tartalmazó és bármilyen terápiára képtelen hamisítás miatt. ötször alacsonyabb áron. Az orvosok és a betegek számára nincs egyszerű módszer laboratóriumi segítség nélkül megkülönböztetni a valódi gyógyszert a hamisítványtól. A gyógyszergyárak új technológiák segítségével próbálnak harcolni a hamis gyógyszerek ellen, hogy biztosítsák a terméket a forrástól a terjesztésig.
Megelőzés
A betegség terjedésének megakadályozására vagy az endémiás területeken élő emberek védelmére használt módszerek közé tartozik a gyógyszeres profilaxis , a szúnyogirtás és a szúnyogcsípések megelőzése. Ahhoz, hogy a malária egy helyen folyamatosan fennálljon, számos tényező együttesére van szükség: nagy népsűrűség, nagy átviteli arány az emberekről a szúnyogokra és fordítva. Ha ezen tényezők bármelyike csökken, a parazita végül eltűnik, mint Észak-Amerikában és Európában. Ezzel szemben a parazita újra bevihető egy területre, és ott túlélhet, ha ezek a tényezők jelen vannak.
Jelenleg nincs vakcina a malária ellen, de az oltás keresése nagyon aktív terület.
Egyes kutatók azt állítják, hogy a malária megelőzése költséghatékonyabb lenne, mint hosszú távú kezelése; de az ehhez felmerülő költségek túl nagyok a legszegényebbek számára. Jeffrey Sachs közgazdász becslése szerint a malária évente hárommilliárd amerikai dollárral kezelhető. A millenniumi fejlesztési célok elérése érdekében az AIDS elleni küzdelemre jelenleg elkülönített pénzt át kell csoportosítani a malária megelőzésére, ami további előnyöket jelentene az afrikai gazdaság számára.
Néhány országnak, mint Brazília, Eritrea, India vagy Vietnam, sikerült csökkentenie a malária csapását. E programok elemzése azt mutatja, hogy a betegség sikeres leküzdéséhez sok tényezőnek kellett összefognia, legyen szó finanszírozásról, kormányzati és nem kormányzati szervezetek fellépéséről vagy konkrét intézkedésekről.
A szúnyogok elleni küzdelem vagy a védekezés módjai
A malária vektor (női Anopheles) számos megelőzési eszközzel leküzdhető, amelyek megfelelő megvalósítás esetén hatékonyak lehetnek.
A megelőzés valódi problémája az érintett lakosság nagyon magas kezelési költsége. Valóban hatásos lehet az utazók körében, de a fejlődő országok, amelyek ennek a betegségnek a fő áldozatai, nagyon nehéz akciókat szervezni. Bizonyítékul felhozhatjuk Reunion szigetének példáját, ahol a malária elterjedt volt, mint a régió többi szigetén ( Madagaszkár és Mauritius ). A Reunion Franciaország tengerentúli területe, a túl magas költségek problémája nem létezett, és a maláriát nehézségek nélkül ki lehetett irtani erről a szigetről.
Az érintett országokban két megelőzési módszert alkalmaznak. Céljuk egyrészt, hogy megvédjék a populációkat a szúnyogcsípésektől, másrészt pedig megszüntessék őket különféle eszközök alkalmazásával. A fő cél ennek a megelőzésére , hogy korlátozza a lakosság szúnyog vektorok a betegség, és így próbálja kiirtani a csorbát.
A hatvanas években a női Anopheles felszámolására alkalmazott fő módszer a rovarölő szerek erős használata volt . A leggyakrabban a DDT - t (diklór-difenil-triklór-etán) használták. Ez a módszer sok olyan területen meghozta gyümölcsét, ahol a malária teljesen felszámolásra került. A DDT intenzív használata azonban elősegítette a rezisztens szúnyogok kiválasztását. Ezt az ellenállást nevezték el KDR-nek ( Knock Down Resistance ). Ráadásul mérgezést és betegségeket okozhat a lakosságban, ahogyan ez történt Indiában, ahol a mezőgazdaságban visszaéltek vele. Noha ezt a terméket 1972 óta teljes mértékben tiltják Európában, és hogy 1992 óta a WHO POP (perzisztens szerves szennyező anyag) besorolás alá helyezi, úgy tűnik, hogy ez a szervezet megfordítja álláspontját azzal, hogy új ajánlásokat javasol a ezt a peszticidet (kizárólagos felhasználásra épületeken belüli malária elleni küzdelemhez). A WHO négy kritériuma:
- toxicitás : A DDT-t azzal vádolják, hogy potenciálisan rákkeltő, és képes megváltoztatni az emberi idegrendszeri és hormonális működést (hatások az ösztrogén metabolizmusára nőknél, antiandrogén hatások).
- kitartó : felezési ideje tizenöt év, azaz ha 10 kg-ot permetezünk egy mezőre, tizenöt évvel később 5 kg marad , harminc év után 2,5 kg és így tovább;
- diszperzív : az Északi-sark havában találták meg ;
- kumulatív bio : az abszorbeáló állatok nem halnak meg, de nem szüntetik meg. A zsírjukban tárolják, és nagy koncentrációban találhatók az állatokban a tápláléklánc tetején. Másrészről toxicitása vita tárgyát képezi, bár 35 g- os bevitele halálos lehet egy 70 kg-os ember számára (például az ibuprofén esetében, összehasonlítva a só 225 g-jával vagy a kávé 120 g-jával).
A DDT toxicitása azonban nem bizonyított.
A DDT helyettesítésére alternatív módszerek állnak rendelkezésre a malária-vektor leküzdésére:
- a mocsarak lecsapolása (anélkül, hogy felborítaná az ökológiai rendszert), az állóvíz elvezetése ott, ahol az anopheles lárvái fejlődnek (az esőzések által elhagyott és vízzel feltöltött régi gumiabroncs elegendő ahhoz, hogy a szúnyog oda rakhassa tojásait);
- lárvák elleni védekezés kőolaj vagy növényi olaj terjesztésével és az álló víz felszínén elterjedt oldható rovarölő szerek alkalmazásával, hogy megpróbálják korlátozni az anopheles születését vagy megakadályozzák, hogy a lárvák a felszínre jussanak. Nagyon nemkívánatos intézkedések, mivel teljesen ökológiaiak;
- a vizek beoltása Anopheles ragadozóival vagy azok lárváival, például bizonyos puhatestűekkel vagy halakkal ( tilápia , guppies , gambusies , aphanius );
- rovarölő denevérfajták újbóli bevezetése és védelme ott, ahol eltűntek (a denevér a súlyának csaknem felét le tudja nyelni rovarokban egyik napról a másikra);
- szúnyoggenom -szekvenálásból célzott . Ez a genom egyebek mellett katalógust kínál a méregtelenítő gének és mutáns gének számának növekedéséről, amelyek az inszekticidek által célzott fehérjéket kódolják, valamint az egyes nukleotidok variációit , az úgynevezett nukleotid polimorfizmusokat, amelyek megtalálhatók a genomban:
- rovarriasztók és rovarölő szerek használata, amelyek csak anofélek ellen irányulnak,
- a steril anopheles hímek terjedése a vadonban,
- genetikai beavatkozások vektorfajokon, vagy határozatlan időn belül oltásokkal , amelyek blokkolják az átvitelet antitestek indukálásával, megakadályozva a parazita szexuális szakaszainak érését Anophelesben.
- Orális parazitaellenes szer. Az ivermektin legalább 28 napig növeli a szúnyogok halálozását, amikor harapnak.
Ezek az intézkedések csak korlátozott területen hatékonyak. Nagyon nehéz alkalmazni őket egy olyan kontinens skáláján, mint Afrika.
Mindenki, egyénileg, mechanikai, fizikai és kémiai intézkedésekkel megakadályozhatja az anopheline harapását; Emlékezzünk mindenekelőtt arra, hogy az anopheles éjszakai tevékenységet folytat, éjszaka csípni kezd, és nappal otthon pihen:
- permetrinnel vagy piretroid- származékkal átitatott szúnyoghálók (szembősége kevesebb, mint 1,5 mm ) telepítése . Ezeket a szúnyoghálókat egyre inkább nagyon kedvező áron (legfeljebb 1,70 USD ), vagy akár ingyenesen biztosítják az endemikus területek lakosságának. Ezek a hálók a modelltől és a felhasználás körülményeitől függően 3-5 évig érvényesek;
- árnyékoló háló felszerelése az ablakokra;
- kisméretű rovarölő szerek használata: beltéri rovarölő szerek (piretroidok, DDT stb. ) permetezése otthonokban (hálószobákban);
- légkondicionáló berendezések telepítése otthonokba a hőmérséklet csökkentése és a levegő keverése érdekében (a szúnyog irtózik a légmozgástól, amely zavarja a mozgását és az érzékszervi képességeit, hogy megtalálja a célját);
- napnyugta után: laza, hosszú, világos színű ruházat viselése és az alkoholtól való tartózkodás (az anoféleket ugyanúgy vonzzák a sötét színek, különösen a fekete, mint az alkoholgőzök);
- taszító krém felvitele a bőrre vagy a ruházatra, amint a nap lemegy. Az összes szintetikus riasztószer közül azok, amelyek DEET-et (N, N-dietil-m-toluamid) tartalmaznak, a leghatékonyabbak. A DEET nem megöli a rovarokat, de gőzei visszatartják őket attól, hogy leszálljanak vagy felmásszanak az illetőre.
Általában a 25-30% DEET koncentrációjú termékek a leghatékonyabbak a leghosszabb időszak alatt (± 8 óra a mászó rovarok ellen és 3-5 óra az Anopheles ellen). Ezenkívül ártalmatlannak tekinthetők felnőttek vagy két évnél idősebb gyermekek esetében is, ha utóbbiak esetében a koncentráció nem haladja meg a 10% -ot. Terhes nőknél és három hónaposnál fiatalabb csecsemőknél kerülendő. A 30% -ot meghaladó koncentrációjú termékeket már nem hagyják jóvá.
Az értékesített termékeket közvetlenül a bőrre, ruházatra vagy szúnyoghálóra kell felhordani. Vigyázzon azonban arra, hogy ezek megváltoztassák a műanyagokat, bizonyos szintetikus szöveteket, mint a nejlon, gumi, bőr, valamint a festett vagy lakkozott felületek. Figyeljen a szemre és a közvetlen belélegzésre permetezett termékekkel, valamint lenyeléssel. Ezért a gömbbel ellátott applikátorokat előnyben részesítjük.
A transzkután felszívódás 50% -os hat óra alatt, és az elimináció vizelettel történik. A nem eltávolított részt (30%) a bőr és a zsír tárolja.
Repellensek
Tanulmányok kimutatták, hogy az eukaliptusz repellensek , amelyek természetes eukaliptol olajat olyan hatékony, nem toxikus alternatívája a DEET . Ezenkívül az olyan növények, mint a citromfű , hatékonynak bizonyultak a szúnyogok ellen. Egy etnobotanikai tanulmány a régió Kilimandzsáró ( Tanzánia ) azt mutatja, hogy a legszélesebb körben használt szereket, a helyi emberek, a lamiacées nemi ocimée az Ocimum kilimandscharicum és Ocimum nyájas . Az ezekből az okimákból kivont illóolajok felhasználásával kapcsolatos tanulmány azt mutatja, hogy a malária egyes anopheles vektorainak harapása elleni védelem az esetek 83–91% -ában fokozódik, és a rovarokban az esetek 71,2–92,5% -ában gátolja a szívási vágyat. .
Egyéb természetes megoldások is ajánlottak. Ennek megfelelően egy tanulmány szerint az Állami Egészségügyi Minisztérium Kamerun, a cselekmény dörzsöli a bőrt faj a növények lágyszárú kétéves a család az Amaryllidaceae , mint a hagymát és a fokhagymát csökkentené a ragya aránya 71 és 79% -on. Ez a fajta megelőző kezelés erősen ajánlott azoknak a vegetáriánus étrendet követő embereknek, akik vas- és fehérjehiányban szenvedhetnek, ami a rovar szívó forrása.
Az Icaridin, más néven KBR 3023, egy új taszítószer a piperidinek kémiai családjából, és erőssége a DEET -hez hasonlítható, de kevésbé irritáló és nem oldja fel a műanyagokat. A német Bayer AG vegyipari vállalat fejlesztette ki és SALTIDIN néven forgalmazta. A 20% aktív terméket tartalmazó gélforma jelenleg a legjobb. Vigyázzon, mindennek ellenére még nem ismert minden, a gyermekekkel szembeni lehetséges mellékhatás.
A független fogyasztói szervezet által a piacon elindított különféle riasztószerekkel végzett kísérlet során kiderült, hogy a szintetikus riasztók, köztük a DEET hatékonyabbak, mint a természetes hatóanyagokat tartalmazó riasztók.
- használja a permetrinsavésztert ((3-fenoxi-fenil) -metil) vagy piretroid származékok . Repellensek, de rovarölő szerek közé is besorolhatók. Ha taszítják és irritálják a szúnyogot, leütési akciót hoznak létre rajta, amely közvetlenül megöli vagy semlegesíti.
Ne használja közvetlenül a bőrön, hanem impregnálja a ruházatot vagy a szúnyoghálót, ügyelve arra, hogy ne irritálja az orrnyálkahártyát, és ne nyelje le a kezelés során. A hatékonyság időtartama körülbelül 6 hónap (kevesebb a súrlódásnak, esőnek stb. Kitett ruhákon). Az újratelepítés szappannal történő mosás után történik.
Óvintézkedés: Ne viseljen permetrinnel impregnált ruhát a DEET -vel kezelt bőrön.
Terhes nők
Az utolsó megvalósított módszer sokkal célzottabb. Valójában ez csak a terhes nőkre vonatkozik, és célja, hogy elkerülje a terhességet, amely problémákat okoz a korai összehúzódások miatt, és lehetővé teszi, hogy a csecsemők jó egészségben születhessenek, és ne túl alacsony súllyal (különösen, ha primipara ), vagy akár számos betegségben szenved, mint például a placenta malária (veleszületett fertőzés, vagy sem, közvetlenül összefügg a méhlepényben található paraziták számával ), súlyos vérszegénység és a csecsemő fejlődési rendellenességei.
A súlyos szövődmények megelőzése és megelőzése érdekében átfogó ellátást vezettek be, amely magában foglalja a malária fertőzés megelőzését és az egészség védelmét. Ezeknek a cselekvéseknek a célja a fertőzések és azok következményeinek korlátozása, amelyek nagyon súlyosak lehetnek a gyermek és az anya számára. Ide tartozik a rovarölő szerekkel kezelt szúnyoghálók és a maláriaellenes gyógyszerek alkalmazása, akár elsődleges megelőző vagy időszakos kezelésként.
Másrészt nem csak bebizonyosodott, hogy a terhes nők időszakos kezelése az SP (szulfadoxin-pirimetamin) gyógyszerkombinációval a második trimeszterben egyszer, másodszor pedig a harmadik trimeszterben csökkenti az anaemia kockázatát. anya, méhlepény parazitaemia és alacsony születési súly, de azt is, hogy a 2, 3 és 9 hónapos csecsemők SP -vel történő szisztematikus kezelése az oltások során 60% -kal csökkentette a klinikai malária epizódjait és 50% -kal a vészes vérszegénység epizódjait.
Az endémiás területeken a malária terhesség alatti hatékony megelőzése kimutatta, hogy csökkenti az olyan rendellenességek előfordulását, mint az alacsony születési súly vagy a súlyos anyai vérszegénység (csökkent vér hemoglobin koncentrációja - férfiaknál 0,13 g / ml alatt, nőknél 0,12 g / ml alatt). ).
E néhány szabály alkalmazása elegendő lenne ahhoz, hogy jelentősen csökkentse a betegségben szenvedők és így az áldozatok számát, de az eszközök hiánya akadályozza alkalmazásukat. Sok lakos még a szúnyoghálókat sem engedheti meg magának, ami csökkentheti a fertőzés kockázatát.
[ref. szükséges]Profilaxis
Annak érdekében, hogy megakadályozzák a fertőzést a turisták körében, akik olyan országokba utaznak, ahol a malária elterjedt, a kutatók profilaktikus technikát alkalmaztak . Ez a technika áll egy terápiás arzenáljának megelőző szereket (korlátozva klorokvin, proguanil, a pirimetamin - dapszon kombinációja, a proguanil- atovaquon kombináció, a klorokin-proguanil -hidroklorid kombinációja , meflokvin és doxiciklin) fertőzés megelőzésére, ha a parazita belép a szervezetbe .
Az intenzív malária átterjedésű területeken történő rövid tartózkodás esetén ajánlott rendszeresen megelőző kezelést folytatni, különösen gyermekek és terhes nők esetében, akiknél fokozott a súlyos malária kockázata. De a parazita gyógyszerrezisztencia növekedése (a paraziták rezisztenciája a terápiás arzenált alkotó termékekkel szemben) és a különféle termékekre jellemző mellékhatások miatt egyre nehezebb meghatározni a kemoprofilaktikai irányelveket.
A maláriaellenes szerek nem garantálják az abszolút védelmet a fertőzésekkel szemben, és fontos megvédeni magukat a szúnyogcsípéstől (szúnyoghálók, szúnyogriasztók) is, mert akkor is, ha megfelelő kezelést követtek megfelelően, lehetséges malária, néha későn a hipmodoit formára, amelyet a Plasmodium felvehet .
A Belgiumban az elhullás miatt a malária fordul elő évente visszatérő között található.
Maláriaellenes profilaktikus kezelések2006. március 9-től a malária megelőzése három szintre szerveződött, a kemorezisztencia szintje szerint osztályozva. Minden veszélyeztetett országot tehát egy csoportba sorolnak. Jóval az utazás előtt érdemes tanácsot kérni orvosától, mert ezeket a kezeléseket általában előre elkezdik.
Csoport ország 0 Maláriamentes területek: Nincs kemoprofilaxis.- Afrika : Lesotho , Líbia , Marokkó , Réunion , Île Sainte-Hélène , Seychelle - szigetek és Tunézia ;
- Amerika : minden város, Antigua és Barbuda , Holland Antillák , Bahama-szigetek , Barbados , Bermuda , Kanada , Chile , Kuba , Dominika , Amerikai Egyesült Államok , Grenada , Kajmán-szigetek , szigetek Falkland , Virgin-szigetek , Jamaica , Martinique , Puerto Rico , Saint Lucia , Trinidad és Tobago és Uruguay ;
- Ázsia : minden város, Brunei , Grúzia , Guam , Hong Kong , Karácsony -sziget , Cook -szigetek , Japán , Kazahsztán , Kirgizisztán , Makaó , Maldív -szigetek , Mongólia , Türkmenisztán , Szingapúr és Tajvan ;
- Európa : minden ország, ideértve Örményországot , Azori-szigeteket , Kanári-szigeteket , Ciprust , Oroszországot , Balti-államokat , Ukrajnát , Fehéroroszországot és Törökországot Európában;
- Közel- és Közép-Kelet : minden város, Bahrein , Izrael , Jordánia , Kuvait , Libanon és Katar ;
- Óceánia : minden város, Ausztrália , Fidzsi -szigetek , Hawaii , Mariana -szigetek , Marshall -szigetek , Mikronéziai Szövetségi Államok , Új -Kaledónia , Új -Zéland , Húsvét -sziget , Francia Polinézia , Szamoa , Tonga és Tuvalu .
- Afrika : Algéria , Zöld-foki Köztársaság , Egyiptom , Eritrea és Mauritius ;
- Ázsia : Azerbajdzsán , Észak- Korea , Dél-Korea és Üzbegisztán ;
- Közel- és Közép-Kelet : Egyesült Arab Emírségek , Omán , Szíria és Törökország .
Doxiciklin (hatóanyag)
egy 100 mg -os tabletta naponta, egy nappal az indulás előtt (az első napon kétszer kell bevenni) és legfeljebb 28 nappal a visszatérés után vagy a malária endémiás terület elhagyása után (ülő helyzetben, nagy mennyiségű folyadékkal vagy étkezés közben ). Nyolc évesnél idősebb gyermekek esetében a feleket felezni kell. A doxiciklin több hónapig is szedhető, de fototoxicitást (kémiai reakciót okozhat, amely túl sok fényreaktív anyag jelenléte a bőrben, és UV vagy látható sugarak hatására reagál), valamint száj- és nemi élesztő fertőzést okozhat; terhes (májbetegségek) vagy szoptató nők, valamint 8 év alatti gyermekek nem használhatják (visszafordítható csontnövekedés -lassulás és visszafordíthatatlan sárga festés a fogaknál, fokozott üregesedéssel) A tetraciklin (négy összefüggő ciklusú antibiotikum, amely képes behatolni az eukarióta sejtekbe, beleértve a Plasmodiumot is ) származéka, amelyet néha malária ellen kininnel kombinálva alkalmaznak sürgősségi intravénás kezelésre.A mefloquine vagy Lariam ( Roche )
Összetétel: 250 mg meflokvin Nyolc tabletta doboz - 34,26 EUR (ár Belgiumban 2012-ben) Egy tabletta hetente, néhány héttel az indulás előtt és legfeljebb négy héttel a visszatérés után A Lariam hatékony vérkoncentrációjának eléréséhez érkezéskor két -három héttel az indulás előtt meg kell kezdeni a kezelést. Azoknak az embereknek, akik még soha nem szedték ezt a terméket, indulás előtt két-három héttel el kell kezdeniük a kezelést, hogy ellenőrizzék az esetleges mellékhatásokat (szédülés, álmatlanság, rémálom, izgalom, megmagyarázhatatlan szorongás, szívdobogás). Nem írják fel, ha az orvos megítélése szerint ellenjavallat áll fenn (terhesség kívánsága, terhesség első trimesztere, epilepszia, depresszió vagy aritmiák, amelyek kezelése olyan gyógyszerekkel folyik, mint például béta-blokkolók, kalciumcsatorna-blokkolók vagy digitalis) , vagy ha a múltban nem tolerálták. A kezelést a visszatérés után legfeljebb négy hétig kell folytatni. Ha Lariam jól tolerálható, szükség esetén hónapokig vagy akár évekig is eltarthat. Hosszabb tartózkodás esetén (három hónapnál hosszabb időtartam) a kemoprofilaxist a lehető leghosszabb ideig fenn kell tartani, és az utazóknak ajánlott gyorsan kapcsolatba lépni a helyszínen lévő orvossal, hogy felmérjék a kemoprofilaxis relevanciáját és előnyét / kockázatát.Az atovaquone-proguanil kombináció, például a Malarone ( GlaxoSmithKline ) a meflokin alternatívájaként ajánlható.
Összetétel felnőtteknek: 250 mg atovakvon + 100 mg proguanil-hidroklorid Tizenkét tabletta doboza - 44,14 EUR (ár Belgiumban 2012-ben) Összetétel junioroknak: 62,5 mg atovakon + 25 mg proguanil -hidroklorid Tizenkét tabletta doboza - 18,48 EUR (ár Belgiumban 2012-ben) Egy tabletta naponta, egy nappal az indulás előtt és legfeljebb hét nappal a visszatérés után. Ha az első bevétel csak a tartózkodás alatt kezdődik, akkor a visszatérés után legfeljebb négy héttel kell bevenni. Rövid utazáshoz kiváló választás az általában nagyon jól tolerálható Malarone bevétele. Több hónapig használható (de ekkor figyelembe kell venni a magas költségeit). Az atovakon-proguanil folyamatos adagolásának időtartamát ebben a javallatban azonban három hónapra kell korlátozni, mivel a hosszú távú kezelés során nem áll rendelkezésre elegendő nyomon követés.Mindenesetre az orvos tanácsa több, mint kívánatos bármilyen gyógyszer alkalmazása előtt.
Az SMS- t használó technológiát mostanában sikeresen tesztelték Tanzániában .
Ez az SMS for Life nevű művelet abból áll, hogy elkerüljük a malária, az AIDS és a tuberkulózis elleni gyógyszerkészleteket egy adott helyen, még a legtávolabbi helyen is, a számítógépes szerver és a mobiltelefonok interakciója révén .
Hogy jöjjön fel
Találjon mind farmakológia a kezelések (A részleteket lásd az „ A jövő - gyógyszertan »), és védőoltás a megelőzés (A részleteket lásd az« Vaccines ”) mennek át egy egyre gyorsuló ütemben köszönhetően a szponzorok. , Mint a malária elleni védőoltás kezdeményezés vagy civil szervezetek , mint a MSF .
Óvintézkedések
A maláriaellenes gyógyszerek szedése, még a helyes kezelési rend mellett sem, nem elegendő a malária kockázatának százszázalékos megvédésére. Szükséges továbbá megvédeni magát a szúnyogoktól, megakadályozni, hogy érintkezésbe kerüljenek áldozataikkal a rovarcsípés elkerülése érdekében:
- kerülje a védelem nélküli kockázatos területeken történő utazást, mindig a csillagok alatt is 1,5 mm- nél kisebb szúnyoghálóval aludjon ;
- viseljen hosszú, laza, fehér ruhát, szorosan a csuklóján és a bokáján, csukott cipőben, impregnálóval impregnált (legyen óvatos, az Anopheles szúnyog gyakran alacsonyan repül a földig, és zoknit képes harapni);
- bőrriasztó szereket kell alkalmazni minden fedetlen testrészre ( DEET alapján, de kerülni kell a 3 hónaposnál fiatalabb csecsemők, valamint terhes vagy szoptató nők esetében);
- használjon rovarölő szereket beltéren, de kültéren is;
- alvás légkondicionálóval vagy szúnyogháló alatt (lehetőleg rovarirtóval impregnálva, ha a test éjszaka érintkezhet ezzel a szúnyoghálóval): az emberek így csaliként és a szúnyogháló mechanikus gátja mellett járnak el harapás, a rovarölő szerrel érintkező szúnyog halálát okozza;
- minden nyílást megfelelő szúnyoghálóval védjen.
Repellensek vagy rovarriasztók (például DEET vagy DDT ) és szúnyoghálók használata csökkenti a fertőzés kockázatát, de a kemoprofilaxis továbbra is elengedhetetlen ( Nivaquine , Savarine, Lariam, Malarone). Ezen gyógyszerek szedése alatt nem ajánlott alkoholt fogyasztani.
Gazdasági következmények
A Ligue contre le malaria szerint az érintett család a mezőgazdasági termelés 40% -át takarítaná meg az elveszett munkanapok miatt. A WHO még kiszámolta, hogy Afrika GDP-je 115 milliárd euróval, vagy további 32% -kal haladja meg a jelenlegi szintet, ha a malária 35 évvel ezelőtt megszűnt volna.
A harcot tekintve az UNICEF becslései szerint a maláriaellenes programok átlagos éves költsége minden afrikai országban megközelítőleg 345 000 eurót, vagy ötmillió lakosú ország esetében kevesebb, mint hét centet tesz ki.
A maláriás területeken élő lakosság nagy többségében szegénységben él, az új gyógyszerek, amelyek sokkal hatékonyabbak, de drágábbak, mint a régiek, gyakran meghaladják a lehetőségeiket.
Néha még az is előfordul, hogy a beteg nem követi maradéktalanul a gyógykezelését, és meggyógyultnak érzi magát, hogy eladja a feketepiacon azt, ami megmarad, és ezzel felgyorsítja a kezelésekkel szembeni rezisztencia megjelenését (lásd a parazita rezisztenciájával foglalkozó fejezetet ).
Az adatok szerint a magánszektor 1990-ben és áldozatonként 789 dollárt költött az asztma leküzdésére , 3274-et az AIDS-re (amelynek vírusa a fejlődő és a fejlett országokat egyaránt érinti) és csak 65 dollárt költött malária ellen. Más szavakkal, az oltások kutatására és a maláriaellenes gyógyszerek fejlesztésére fordított összeg minimális, ha figyelembe vesszük, hogy a világ népességének közel ötven százaléka van veszélyben.
Ezenkívül a malária által sújtott országok túlnyomó többségének sem gazdasági, sem technológiai eszközei nincsenek arra, hogy országukban valódi kutatást fejlesszenek ki az orvosi területen. Azok az országok, amelyeknek nagyon korlátozott pénzügyi eszközei vannak (leggyakrabban a külső adósság súlya alatt omladoznak), a szilárd politikai akarat hiánya, a várakozásoknál jóval alulmaradó kutatási költségvetés, valamint a népesség szükségleteihez és az érintett emberek számához képest csúnya nemzetközi támogatás, felidézik hogy ennek az elmaradott betegségnek a katasztrofális következményei nem teljesen a természetnek köszönhetők, és hogy az emberi lénynek sok köze van hozzá.
2001 -ben azonban a WHO globális alapot alapított a malária, de az AIDS és a tuberkulózis elleni küzdelemre is .
2003 óta a Bill és Melinda-Gates Alapítvány is több száz millió dollárt adományozott, többek között a malária elleni védőoltási kezdeményezésre a betegség leküzdésére.
A 2002 -ben létrehozott Globális Alap az AIDS, a tuberkulózis és a malária elleni küzdelemért , vagyis a Global Fund egyesíti a malária kezelésére szolgáló nemzetközi finanszírozást.
Különféle
- A Franciaországban , ez a betegség a listán Infectious Diseases bejelentési .
- A maláriát gyakran bélyegeken illusztrálták. Az első példa egy mexikói jótékonysági bélyeg, amelyet 1939-ben állítottak ki, és amelyen egy ember óriási szúnyog áldozata látható. De a leglátványosabb volt a kérdés készült 1962-ben, egyszerre száz országban ünneplik a kampány a WHO című malária felszámolása . A WHO a malária felszámolását az egyik legfontosabb prioritása közé sorolta.
- Az új A kromoszóma Kalkuttai által Amitav Ghosh (szerk. Seuil 1998 coll. Cadre vert) ad egy nagy hely, hogy a számla, a fantasztikus hangulatot, a felfedezés Ronald Ross malária.
- A 2013-ban megjelent angolszász tévéfilm Mary és Martha: Két anya bátorsága két anya küzdelméről beszél a malária (vagy malária) ellen.
Jegyzetek és hivatkozások
- (fr) Ez a cikk részben vagy egészben venni a Wikipedia cikket angolul című „ malária ” ( lásd a szerzők listáját ) .
- (en) Egészségügyi Világszervezet , 2020-as maláriajelentés , Genf, Egészségügyi Világszervezet,2020, 300 p. ( ISBN 978-92-4-001580-7 , online olvasás )
- A "malária" lexikográfiai és etimológiai definíciói a számítógépes francia nyelvű kincstárból , a Nemzeti Szöveges és Lexikai Forrásközpont honlapján
- A „malária” lexikográfiai és etimológiai meghatározásai a számítógépes francia nyelvű kincstárból , a Nemzeti Szöveges és Lexikai Erőforrások Központjának honlapján
- Gérard Duvallet ( rendező ), orvosi és állatorvosi entomológia , IRD - Quae,2017( ISBN 978-2-7099-2376-7 ) , p. 210
- (in) AA Escalante, Freeland, WE Collins és AA Lal, " A főemlős malária paraziták evolúciója a mitokondriális citokróm b-t kódoló gén alapján a lineáris genomból " , PNAS , vol. 95, n o 14,1998, P. 8124-8129 ( online olvasás )
- (en) Weimin Liu, Yingying Li, Learn GH et al. , „ Az emberi malária parazita Plasmodium falciparum eredete gorillákban ” , Nature , vol. 467,2010, P. 420–425 ( online olvasás )
- (en) Frederick L. Dunn, Malária , Cambridge, Cambridge University Press ,1993, 1176 p. ( ISBN 0-521-33286-9 ) , p. 860-862.az emberi betegség Cambridge-i szótörténetében, KF Kiple (szerk.).
- (en) Joy D, Feng X, Mu J. et al. "A Plasmodium falciparum korai eredete és közelmúltbeli terjedése " Science , vol. 300., 5617. szám, p. 318-21. , 2003.
- (in) Andreas Nerlich, Malária paleopatológiája és paleomikrobiológiája , ASM Press,2016, 212 p. ( ISBN 978-1-55581-916-3 ) , p. 155-159az emberek paleomikrobiológiájában M. Drancourt és D. Raoult (szerk.).
- (in) malária Killed fele ember, aki valaha élt
- (in) Valóban megölte a malária mindenkinek a felét, aki valaha élt?
- (a) F. Cox "History of humán parazitológia" Clin Rev . 2001, vol. 15, n o 4, p. 595-612.
- " Tutanhamon a maláriának és a csontbetegségnek engedett volna ", Le Monde .fr ,2010. február 16( online olvasás )
- (in) Z. Hawass, YZ Gad, S. Ismail et al., " Ősök és patológia Tutanhamon király családjában " , JAMA , vol. 303, n o 7,2010. február, P. 638-647 ( DOI 10.1001 / jama.2010.121 )
- (in) Paul U. Unschuld , Medicine in China: A History of Ideas (Comparative Studies of Health Systems and Medical Care) , University of California Press ,2010. április 16, 2 nd ed. , 464 p. Felülvizsgált kiadás ( ISBN 978-0-520-26613-1 és 0-520-26613-7 , online olvasható )
- A malária, egy ősi betegség története . A Betegségellenőrzési és Megelőzési Központ webhelyén .
- (in) R. Sallares, A. Bouwman, C. Änderung, " A malária terjedése Dél -Európában az ókorban: új megközelítések a régi problémákhoz " , Orvostörténet , vol. 48, n o 3,1 st július 2004, P. 311–28 ( online olvasás )
- (in) „ A törekvés a kinin: akik megnyerték a csatát, és akik megnyerték a háborút .” T. Kaufman és E. Rúveda, az Angew Chem Int Ed Engl , vol. 44, n o 6, p. 854-885 , 2005.
- (in) E. Yalcindag et al. , " A Plasmodium falciparum több független bevezetése Dél-Amerikában " , PNAS , vol. 109, n o 22012. január 10, P. 511-516 ( DOI 10.1073 / pnas.1119058109 )
- (in) R. Kyle és Mr. Shampe "Felfedezők kinin" JAMA 1974 járatot. 229, n o 4, p. 462 .
- Jean-Paul Bado, Gyarmati orvostudomány és nagy endémiák Afrikában 1900-1960 , Karthala Editions ,1996
- (in) „ története az amerikai katonai hozzájárulást a tanulmány a malária ” . Christian F. Ockenhouse (szerk.).
- (en) Alphonse Laveran életrajza . A Nobel Alapítvány .
- Oldal az Ettore Marchiafaván .
- Lénaick Ollivier, a Hadsereg Egészségügyi Szolgálatának Trópusi Orvostudományi Intézetéből (IMTSSA Marseille), idézi Le Figaro , 2008. június 10, 16. oldal.
- (en) életrajza Ronald Ross , a Nobel Alapítvány .
- (in) Ross és a felfedezés, hogy a szúnyogok a malária parazitákat terjesztik . A Betegségellenőrzési és Megelőzési Központ webhelyén .
- „ Tegnapi lázak, a mai malária. Élet és halál betegségtől ”. Chantal Beauchamp, Annales -ben . Gazdaságok, társadalmak, civilizációk . 43 rd évben, n o 1, 1988, p. 252-253 .
- (in) " Plasmodium vivax (Grassi és Feletti, 1890) " .
- (in) L. Pauling, Itano H., SJ Singer és I. Wells, " Sarlósejtes vérszegénység, a molekuláris betegség " , Science , vol. 110,1949. november( olvasható online [PDF] )
- Kemoterápia malária , irányítása alatt a HR fekete, Craig J. Canfield, DF Clyde W. Peters és WH Wernsdorfer, 2 th ed., Egészségügyi Világszervezet, Genf, 1984. o. 13
- Ernest Fourneau , Jacques és Thérèse Tréfouël és Germaine Benoit : „ Előkészületek terápiás vizsgálatokhoz. IV. Kinolinsav-származékok és arzin-kinolin ”, Ann. Inst. Pasteur , n o 44,1930, P. 719.
- Ernest Fourneau , Jacques és Thérèse Tréfouël , Georges Stefanopoulo , Yvonne de Lestrange és Germaine Benoit , „ Hozzájárulás a malária kemoterápiájához: Esszék a kanári maláriáról ”, Ann. Inst. Lelkész , vol. 44,1930, P. 503-533 ( összefoglaló ).
- Ernest Fourneau , Jacques és Thérèse Tréfouël , Daniel Bovet és Germaine Benoit , „ Hozzájárulás a malária kemoterápiájához: Esszék a pattanásokról (második tézis) ”, Ann. Inst. Lelkész , vol. 50,1933, P. 731-744.
- Marcel Delépine , Értesítés Ernest Fourneau (1872-1949) életéről és műveiről (kivonat Bull. Soc. Chim. Fr. ), Párizs, Masson et C ie , sd (1950?), 90 p. , P. 61-63.
- (in) " A madár malária kemoterápiája " . Viszlát. K. Marshall.
- kolorokin-difoszfát .
- (in) a Wall Street és a Rise of Hitler . By Anthony Sutton , a The Modern History Project , CHAP. 2 „ Az IG Farben birodalma ”. 1976.
- (in) " hemozoin Biokristályosítás Plasmodium falciparumban és a kristályosodás gátlóinak maláriaellenes hatása ". Hempelmann E., Parasitol Research , vol. 100, n o 4, p. 671-676 , 2007.
- " A kinin története a malária elleni küzdelemben " , a CNRS oldalán .
- (in) "Az emberi malária paraziták folyamatos tenyésztésben ." Trager és Jensen, a Science , vol. 193, n o 4254, p. 673-675 , 1976. augusztus.
- „ Dezinformáció, malária és DDT ” , az afis.org oldalon .
- Daniel Vangroenweghe, "AIDS és a szexualitás Afrikában," EPO 2000 n o 479, p. 124-125 .
- X. Pourrut és V. Robert: " Nincs plazmodális fertőzés észak -Szenegál vadmajmaiban ? » A Bull. Soc. Pathol. Exot. 2009-ben, N o 102, 1, p. 17-18 .
- "A szimán malária enzootikus fókusza" . SP Ramakrishnan és BN Mohan, az indiai Malária Intézet.
- (in) G. Robert Coatney "Simian malária-annak jelentősége a malária világméretű felszámolásában" JAMA 1963; 184 (11): 876-7.
- (en) Ward RA, Rutledge LC, Hickman RL. (1969) "A Chesson vivax malária ciklikus átvitele ember alatti főemlősökhöz" Nature n o 224, p. 1126-1127 , idézi az American Journal of Tropical Medicine and Hygiene .
- (in) " A hipnozoit bemutatása sporozoit-átvitt Plasmodium vivax fertőzésben ." Krotoski W, Collins W, Bray R és mtsai. , az Am J Trop Med Hyg , vol. 31, n o 6, p. 1291-1293 , 1982. Lásd még: " Malária paraziták - a korai májforma felfedezése ", a Nature . Írta: Meis J, Verhave J, Jap P, Sinden R, Meuwissen J, vol. 302, n o 5907, p. 424-6, 1983.
- Központ az egyetemi kórházi központhoz és a Toulouse -i Laboratoire de Chimie de la Koordinációhoz ( CNRS ) kapcsolódó afrikai orvosok tanulmányozására és kutatására.
- (en) Held J Supan C., Salazar CL, et al., " Ferroquine and artesunate in afrikai felnőttek és Plasmodium falciparum maláriában szenvedő gyermekek: 2. fázisú, többközpontú, randomizált, kettős vak, dózistartomány, nem alacsonyabb rendűség tanulmány. ” , Lancet Infect Dis. ,2015, P. 15 (12): 1409-19
- Paul Sabatier-University of Toulouse , CNRS , IRD és a Nemzeti Természettudományi Múzeum
- Quassia gyógytea: hatékony maláriaellenes szer . A CNRS 2006. szeptember 11-i sajtóközleménye .
- (in) Antibakteriális neurymenolides a fidzsi vörös alga Neurymenia fraxinifolia - Összefoglaló . EP Stout, AP Hasemeyer, AL Lane, TM Davenport, S. Engel, ME Hay, CR Fairchild, J. Prudhomme, K. Le Roch, W. Aalbersberg, J. Kubanek. Az Org Lett. (2009); 2011. január 1. (1), pp. 225-228.
- (in) " A Sphaerococcus coronopifolius vörös algából származó brómozott diterpének szerkezete és antibakteriális hatása - Összefoglaló" . V. Smyrniotopoulos, C. Vagias, MM Rahman, S. Gibbons, V. Roussis, Chem Biodivers , 2010. január 7. (1), pp. 186-195.
- (in) A Microbe Magazine 2009. szeptemberi cikke a vörös algák malária elleni potenciáljáról .
- (in) " Bioaktív bromophycolides UK a fidzsi Callophycus serratus vörös algaból - Összefoglaló" AS Lin EP Stout, J. Prudhomme K. Le Roch, Fairchild CR, SG Franzblau W. Aalbersberg, ME Hay és J. Kubanek. In J Nat Prod. , 2010. február 26 .; 73. (2), pp. 275-278.
- (in) " Sajtóközlemény GlaxoSmithKline " ( Archívum • Wikiwix • Archive.is • Google • Mit kell tenni? ) (Hozzáférés : 2013. március 29. ) , 2010. január 20.
- (a) „ Mosquito bélbaktériumok látható megölni malária parazita ” . Cikk 2011. május 12-től az Examiner.com oldalon.
- (in) " Természetes mikrobák által közvetített refrakter a Plasmodium fertőzésre Anopheles gambiae -ban " - Absztrakt . A Sciencemag.org -ban 2011. május 13 -i cikk.
- " Malária: az új gyógyszer, amely a májban és a vérben éri el a parazitát ". a santelog.com oldalon.
- Marc Mennessier, " Malária: A Sanofi szintetizálja az artemisinint ", Le Figaro .fr ,2012. szeptember 14( online olvasás )
- (in) Cochrane Reviews, közzétéve 2006. április 19 -én [ (in) online olvasható ]
- Tájékoztató: RTS, S malária vakcina klinikai vizsgálatok . 2007. október 17-i sajtókészlet, amelyet a PATH Malaria Vaccine Initiative (PATH / MVI) és a GlaxoSmithKline Biologicals (GSK Bio) közösen adott ki.
- (in) által nyújtott információ professzor Alonso a RTS, S The Lancet 10 2005.
- (in) malária vakcina kezdeményezés - az RTS, S / AS02A III . Fázisának klinikai vizsgálataihoz kiválasztott helyek .
- (a) Selidji T Agnandji José F Fernandes Emmanuel B & Michael Bache Ramharter, " klinikai fejlesztését RTS, S / AS malária vakcina: szisztematikus áttekintése klinikai fázis I-III vizsgálatok " , Future Microbiology ,2015. október 6( online olvasás )
- (in) R. Audran Lurati F. Ruiz, B. Genton ET Blythman, O. Ofori-Anyinam, C. Reymond, G. és F. Corradin Spertini, " A szintetikus Plasmodium falciparum circumsporozoite PfCS102 peptidnek van egy malária oltóanyag-jelöltje: Véletlenszerűen vezérelt I. fázisú próba ” , PLOS ONE ,2009. október 2( DOI 10.1371 / folyóirat.pone.0007304 )
- Az Institut Pasteur sajtóközleménye .
- (in) Malária elleni küzdelem: Az Egyesült Államok katonai maláriaoltási programjának megerősítése . Az Orvostudományi Intézet által - 2006. május 25 -i jelentés.
- (a) I. fázisú vizsgálatok során a FMP2.1 / AS02A Mali - 1 st edition . Az Egyesült Államok Nemzeti Egészségügyi Intézete. 2006. július 27.
- "Új kísérleti vakcina" . Cikk 2010. február 4-től (forrás AFP ). A guinee24.com oldalon.
- (in) US National Institute of Health: Az I. fázisú vizsgálatok a FMP2.1 / AS02A Mali . 1 st kiadás: április 12, 2007.
- vakcina halálos fegyver lehet malária, kolera ellen . Közép -Floridai Egyetem, Híradó, 2010. január 26.
- (in) "A kloroplasztiszból származó vakcina antigének kettős kontrájú kolera és malária elleni immunitást biztosítanak szájon át vagy injekció formájában. "- Összefoglaló . A. Davoodi-Semiromi, M. Schreiber, S. Nalapalli, D. Verma, ND Singh, RK Banks, D. Chakrabarti és H. Daniell, Plant Biotechnol J. , 2010. február; 8. (2), pp. 223-242. Epub december 28 2009. .
- transzplasztomikus növény egy növény, amelynek kloroplasztok már genetikailag transzformált érdekében többszörösen transzgének sejtenként.
- (en) "Az oxfordi covid-19 csapat malária elleni oltása a legeredményesebb, amit valaha készítettek " , New Scientist ,2021. április 23( online olvasás , konzultáció 2021. április 29 - én ).
- Crisanti professzor folytatása [ (in) online olvasás ]
- (in) Cikk a Science Daily -ben 2003. február 21 -én.
- honlap Genoscope - cikk a teljes szekvenálása a genom az Anopheles gambiae [ (en) olvasható online ]
- Az Institut de France Tudományos Akadémiája - 2007. június 12-i cikk “ http://www.academie-sciences.fr/conferences/seances_publiques/pdf/gas_12_06_07_C_Frolet.pdf ” ( Archívum • Wikiwix • Archive.is • Google • Mit kell tenni? )
- Cikk az Anopheles gambiae -ról a Genoscope honlapján .
- (in) " Az első maláriabiztos szúnyog " . Írta: Daniel Stolte, Arizonai Egyetem - 2010. július 15-i közlemény.
- (in) A malária világjelentésének 2015. évi összefoglalása ( online olvasható ) , p. 5.
- (in) F. adattábla: Becsült kockázati populáció, malária esetek és halálesetek, 2010–2018 ( online olvasható )
- (in) J. Breman: " A víziló fülei: a malária terhelésének megnyilvánulásai, meghatározó tényezői és becslései ", Am J Trop Med Hyg , vol. 64, nos . 1-2, p. 2001. 1–11 . [ Online olvasás ]
- A becslés nehéz, mivel az érintett országokban a statisztikák megbízhatatlanok; A 2005 , a kutatók becslése szerint a folyóirat Nature 515 millió számú beteg 2002 (tartományban megy 300-660 millió forint), míg a becslés a WHO 1999-ben a jelentésében az egészségre a világ 273 millió. A WHO közölte, hogy a következő évben felülvizsgálta ezt az értéket, és azóta 300–500 millióval dolgozik. Vö. John Bonner 2005. március 10 -i (15:18) „A sor kitör a WHO malária„ téves számítása ”miatt” című kiadványa, a New Scientist weboldalán [ (en) online olvasható ]
- „ Tájékoztató a 2013. évi maláriajelentésről ” , a WHO-ról ,2013. december
- (en) Greenwood BM, Bojang K, Whitty CJ, Targett GA, „ Malária ”, in The Lancet , vol. 365, p. 1487-1498, 2005.
- (in) Hay S, C Guerra, Tatem A, Noor A, R Snow, " A malária kockázatának globális megoszlása és populációja: múlt, jelen és jövő ", Lancet Infect Dis , vol. 4, n o 6, pp. 2004., 327-36.
- Murray CJL, Rosenfeld LC, Lim SS et al. Globális malária mortalitás 1980 és 2010 között: szisztematikus elemzés , Lancet, 2012; 379: 413-431
- (in) Korenromp E, B Williams, S Vlas, Gouws E, C Gilks, Ghys P Nahlen B, " A HIV-1 járványnak tulajdonítható malária, Afrika Szaharától délre eső része ", Emerg Infect Dis , vol. 11, n o 9, pp. 1410-1419, 2005 [ online olvasás ]
- (in) Abu-Raddad L, P Patnaik, Kublin J "A HIV és a malária kettős fertőzése mindkét betegség elterjedését Afrika szubszaharai térségében táplálja ", a Science , vol. 314, n o 5805, pp. 1603-1606, 2006.
- (a) Layne SP, Principles of Infectious Disease Epidemiology , EPI 220, UCLA Department of Epidemiology [ olvasható online ]
- Greenwood B Mutabingwa T, "Malária 2002-ben", a Nature , vol. 415, nem . 670-2, 2002.
- (in) Grover-Kopec E, M Kawano, Klaver R Blumenthal B Ceccato P, S Connor, "Egy online operatív csapadékfigyelő erőforrás az afrikai járványos malária korai figyelmeztető rendszerek számára" Malar J. 2005, vol. 4. o. 6. [ online olvasás ]
- (in) Van Benthem B Vanwambeke S Khantikul N, Burghoorn-Maas C Panart K Oskam L Lambin E, Somboon P "A dengue-fertőzés szeropozitivitásának térbeli mintái és kockázati tényezői", Am J Trop Med Hyg . 2005. évf. 72, n o 2, p. 201-8. [ online olvasás ]
- (in) Trung H, Van Bortel W Sochantha T Keokenchanh K, N Quang Cong L, M Coosemans, "Malária átterjedése és főbb malária vektorok Délkelet-Ázsia különböző földrajzi területein" Trop Med Int Health 2004 járat. 9, n o 2, p. 2004. évi 230–7.
- Rémi Barroux , " Több évtizedes küzdelem után Srí Lanka legyőzte a maláriát ", Le Monde.fr ,2016. szeptember 13( online olvasás , konzultáció 2017. április 25-én )
- https://www.france24.com/fr/asie-pacifique/20210630-apr%C3%A8s-70-ans-de-lutte-la-chine-ar%C3%A9ussi-a-%C3%A9radiquer- malária
- (a) Keiser J, Utzinger J, Caldas de Castro M, Smith T, Tanner M, Singer B, " urbanizáció a szub-szaharai Afrikában és következményeit a malária kontroll ," in : Am J. Trop Med Hyg , vol. 71, n o 2, p. 2004. 118–27. [ Online olvasás ]
- (in) Hay SI, Snow RW, " The Malaria Atlas Project: Developing Global Maps of Malaria Risk " in PLoS Medicine , vol. 3, n o 12, p. e473, 2006 [ online olvasás ]
- Callot J .: "Összetett probléma: a malária regressziója Franciaországban" . In: Annals. Gazdaságokban, a társadalmak és civilizációk , 2 -én évben, n o 3, 1947 o. 330-332.
- Adéa Guillot, " Görögországban a migránsok elszegényedése és elszigeteltsége a Frakaport táborból ", Le Monde .fr ,2016. szeptember 2( online olvasás )
- Pierre-Olivier Fanica, „ A malária eltűnése Franciaország vidékén és a vizes élőhelyek visszafejlődése: Sologne példája ”, Étude et Gestion des Sols , vol. 13, n o 1,2006, P. 53–61 ( online olvasás [PDF] )
- Gilles Bouvenot, Bernard Devulder és Loïc Guillevin, Orvosi patológia , 2. kötet: Immunopatológia, allergológia, fertőző betegségek, parazitológia, geriátria, Masson kiadások, Abrégé Médecine, 1994, p. 336.
- Figaro podcast .
- mosquitoesinfos.sante.gouv.fr „Malária a Reunion-szigeten és a világon” a francia egészségügyi minisztérium honlapján.
- (de) Bruno Pradines, „ Az importált malária epidemiológiája Franciaországban ” , The Practitioner's Review , vol. 69,2019. február, P. 150-152
- Olivier Bouchaud és Bruno Pradines, „ A malária helyzete a világban ”, La Revue du Praticien , 4. évf . 69,2019. február, P. 145-149
- G. Brücker, " A szabadság és a visszatérés patológiája ", La Revue du Praticien , vol. 34 "patológiája bevándorlók", n o 57,1984. december 11, P. 3223-3228
- Simon I. Hay és mtsai. „A globális eloszlás és a malária veszélyeztetett lakossága: múlt, jelen és jövő” The Lancet Infectious Diseases , vol. 4, n o 6, 2004. június o. 327-336 [ (a) olvasható online ]
- 2011. évi jelentés a malária világáról a WHO honlapján
- Biológiai Sokféleség Egyezmény titkársága, „ The LifeWeb Initiative ” ( Archívum • Wikiwix • Archive.is • Google • Mit kell tenni? ) (Hozzáférés : 2013. március 29. ) (kétoldalas színes prospektus)
- Le Figaro , 2008. június 10, 16. oldal.
- (in) Braginets OP Minakawa N, Mbogo CM Yan G. "Az afrikai maláriaszúnyog, Anopheles funestus populációgenetikai szerkezete Kenyában". The American Journal of Tropical Medicine & Hygiene 2003; 69 (3) 303-8 [ olvasd online ]
- (in) Darwin H. Stapleton „történelmi tapasztalatokat? » Közegészségügyi krónikák , 2004. március-április, vol. 119.
- (in) Marcus Hall: "A szardíniai Rockefeller Alapítvány: Peszticidpolitika a malária elleni küzdelemben - környezeti értékek (1991-2002)" , 2005. március 28.
- Auriane Guilbaud, Malária - A rezisztens parazita elleni globális küzdelem , L'Harmattan, Káosz nemzetközi gyűjtemény, 2008, p. 32 .
- Pierre Mouchet et allii, A malária biodiverzitása a világban , John Libbey Eurotext, 2004.
- WHO (2019) jelentés a malária felszámolásáról: előnyök, jövőbeli forgatókönyvek és megvalósíthatóság. A WHO maláriafelszámolással foglalkozó stratégiai tanácsadó csoportjának jelentésének összefoglalója, 2019. augusztus 23 .; CC BY-NC-SA 3.0 IGO; PDF, 172 kB; 13pp
- Martin Enserink (2019) [ https://www.sciencemag.org/news/2019/08/setting-deadline-eradicating-malaria-good-idea-scientists-are-divided (A malária megszüntetésének határideje jó ötlet? A tudósok megosztottak) ] 2019. augusztus 27
- „ jelentős előrelépés a malária elleni küzdelemben ” , a WHO ,2013. december 11
- (in) Victoria A. Ingham , Amalia Anthousi Vassilis Douris és Nicholas J. Harding , " A Sensory Appendage Protein Protectes Malária -vektorok a piretroidoktól " , Nature , vol. 577, n o 7790,2020 január, P. 376–380 ( ISSN 1476-4687 , PMID 31875852 , PMCID PMC6974402 , DOI 10.1038 / s41586-019-1864-1 , online olvasás , hozzáférés 2020. május 31. )
- (in) J. Sachs és P. Malaney, "A malária gazdasági és társadalmi terhei", Nature , 2002, vol. 415. o. 680-5.
- Roll Back Malaria malária Afrikában , hírlevél n o 3 [ olvasható online ]
- Sandi Doughton, a Seattle Times cikk , 2008. június 13. - " Új technológiákon alapuló megoldások újjáélesztése " [ (in) online olvasható ]
- A malária visszafordítása, a malária gazdasági költségei , OMS [ online ]
- (in) K. Mendis, B. Sina, Marchesini P. és R. Carter, " Az elhanyagolt Plasmodium vivax malaria terhe " , Am J Trop Med , Vol. 64, n csont 1-2S,2001, P. 97-106 ( online [PDF] )
- (in) AA Escalante és FJ Ayala, " A Plasmodium malária nemzetség filogenitása , rRNS génszekvenciákból származik " , PNAS , vol. 91, n o 24,1994, P. 11373-7 ( online olvasás [PDF] )
- (in) PCC Garnham, malária paraziták és más Haemosporidia , Blackwell Scientific Publications, Oxford, 1996.
- Permin A. és Madsen M., Befektetés az állat-egészségügyi kutatásba a szegénység enyhítésére , Nemzetközi Állattenyésztési Kutatóintézet, 2001. 2. melléklet: A betegség előfordulásának és hatásának áttekintése (kisgazda baromfi) [ online olvasás ]
- (a) Atkinson CT, Woods KL, Dusek RJ, Sileo LS Iko WM "Wildlife betegség és megőrzése Hawaii patogenitásának madárinfluenza malária ( Plasmodium relictum ) kísérletileg fertőzött skarlátgyapjasmadár ( Vestiaria coccinea )" Parazitológiai 1995; 111 Suppl.: S59- 69.
- Science & Vie , 2009. december 6 .: „ Anopheles csapdába esett egy piszkos zokni ” ” http://mondedurable.science-et-vie.com/2009/12/lanophele-piege-par-une-chaussette-sale/ » ( Archívum • Wikiwix • Archive.is • Google • Mi a teendő? )
- (in) Oshikazu Shirai , Takao Tsuda Shinya Kitagawa és Ken Naitoh , " Az alkoholfogyasztás serkenti a szúnyog vonzerejét " , Journal of the American Mosquito Control Association , Vol. 18, n o 22002. június, P. 91–96 ( ISSN 8756-971X , PMID 12083361 , online olvasás , hozzáférés : 2017. június 26 )
- (in) RJ Pitts, CD Rinker, PL Jones, A. Rokas LJ és LJ Zwiebel, " A kemoszenzoros függelékek transzkriptóm profilja az Anopheles gambiae malária vektorban feltárja a szagkódolás szöveti és nemi specifikus aláírásait " , BMC Genomics , repülés. 12,2011, P. 271 ( DOI 10.1186 / 1471-2164-12-271 )
- (in) T. Lefevre, C. Lebarbenchon, Gauthier-Clerc, Misse D., R. Poulin és F. Thomas, " A manipulatív paraziták ökológiai jelentősége " , Trends Ecol Evol , vol. 24, n o 1,2009, P. 41–48 ( olvasható online [PDF] )
- (in) KD Lafferty és Kuris AM, "A manipulatív paraziták ökológiai következményei" a Paraziták által végzett manipulációban , szerk. DP Hughes, J Brodeur, Thomas F (Oxford University Press, New York)2012( online olvasás ) , p. 158–179
- (in) T. Lefèvre és F. Thomas: " A színpad mögött valami más húzza a húrt: a parazita manipuláció hangsúlyozása vektor által terjesztett betegségek esetén " , Infect Genet Evol , vol. 8, n o 4,2008, P. 504–519 ( online olvasás [PDF] )
- Poulin R (2010) A gazda viselkedésének parazita manipulációja: Frissítés és gyakran ismételt kérdések . Advances in the Study of Behavior, szerk. Mitani J et al. (Elsevier, New York) 41. kötet, 151–186.
- H. Hurd (2003) Manipulation, orvosi szempontból fontos rovarok által paraziták . Annu Rev Entomol 48 (1): 141–161.
- (en) De Moraes CM, Stanczyk NM, Betz HS, Pulido H, Sim DG, Read AF, Mescher MC, „A malária által kiváltott változások a gazdaszagokban fokozzák a szúnyogvonzást ” , PNAS , vol. 111,2014, P. 11079–11084 ( DOI 10.1073 / pnas.1405617111 , online olvasás [PDF] )
- Ferguson HM, Olvass AF (2004) A szúnyogok vér iránti étvágyát a Plasmodium chabaudi fertőzések serkentik önmagukban és gerinces állataikban . Malar J 3:12.
- (en) R. Lacroix, WR Mukabana, LC Gouagna és JC Koella: „A maláriafertőzés növeli az emberek vonzerejét a szúnyogok iránt ” , PLoS Biol 3: e298 ,2005( DOI 10.1371 / journal.pbio.0030298 )
- Cornet S, Nicot A, Rivero A, Gandon S (2013) A maláriafertőzés növeli a madarak vonzerejét a nem fertőzött szúnyogok iránt . Ecol Lett 16: 323–329. doi: 10.1111 / ele.12041.
- Van Dooren GG, Striepen B (2013) „Az algás múlt és parazita jelen az apikoplasztban”. Annu Rev Microbiol 67: 271–289. doi: 10.1146 / annurev-micro-092412-155741 ( összefoglaló ).
- Molekuláris mikrobiológiai kutató és gyermekkori malária szakember a Washingtoni Egyetem Orvostudományi Iskolájában, St. Louis -ban
- St. Louis-i Washington Egyetem Orvostudományi Karának honlapja
- Imlay L & Odom AR (2014) Izoprenoid anyagcsere Apicomplexan parazitákban . Aktuális klinikai mikrobiológiai jelentések. 1,3-4 (2014): 37-50
- Guggisberg, AM, Amthor, RE és Odom, AR (2014) izoprenoid bioszintézis a Plasmodium falciparumban . Eukarióta sejt. 13.11 (2014): 1348-1359 ( absztrakt )
- Wong RP, Flematti GR & Davis TM (2012) „ A Plasmodium falciparumból származó illékony szerves biomarkerek vizsgálata in vitro ”. Malar J 11: 314. doi: 10.1186 / 1475-2875-11-314
- Kelly, M., Su, CY., Schaber, C., Crowley, JR, Hsu, FF., Carlson, JR, Odom, AR (2015) „A malária paraziták illékony szúnyog vonzó anyagokat hoznak létre ” . mBio doi: 10.1128 / mBio.00235-15, vol. 6 sz. 2 e00235-15
- (in) VO Nyasembe, PEA Teal, WR Mukabana, JH Tumlinson és B. Torto, "Az Anopheles gambiae malária vektor viselkedési válasza a gazdanövény illékony és szintetikus keverékeire " , Parasites & Vectors , vol. 5,2012, P. 234 ( online olvasás [PDF] )
- Dekker T, Geier M & Cardé RT (2005) „A szén -dioxid azonnal érzékenyíti a nőstény sárgaláz -szúnyogokat az emberi bőrszagokra ”. J Exp. Biol. 208, 2963-2972. doi: 10.1242 / jeb.01736 ( összefoglaló ).
- (in) CJ McMeniman, RA Corfas, BJ Matthews, SA Ritchie SA és LB Vosshall, " A szén-dioxid és más érzékszervi jelek multimodális integrációja hajtja a szúnyog vonzódását az emberek felé " , Cell , vol. 156,2014, P. 1060–1071 ( DOI 10.1016 / j.cell.2013.12.044 , online olvasás [PDF] )
- St. Louis Kórház Laboratórium honlapja
- (in) Talman A Domarle O, F McKenzie, Ariey F Robert V " Gametocytogenesis: the puberte of Plasmodium falciparum " in Malar J , Vol. 3. o. 24.
- Malária entomológia és vektorellenőrzés (7-8. O.), WHO 2003 [ olvasható online ]
- GYÓGYSZER / TUDOMÁNYOK 2005 (Plasmodium által fertőzött vörösvérsejtek fehérjeforgalma) [ online olvasás ]
- (a) Cécile CROSNIER Leyla Y. Bustamante S. Josefin Bartholdson Amy K. Bei Michel Theron, Makoto Uchikawa Souleymane Mboup Omar Ndir Dominic P. Kwiatkowski, Manoj T. Duraisingh, Julian C. Rayner és Gavin J. Wright, Basigin egy receptor, amely elengedhetetlen a Plasmodium falciparum által okozott eritrocita invázióhoz . online olvasni .
- E. Pilly, Fertőző és trópusi betegségek: minden fertőző betegség , Párizs, Alinéa Plus,2018, 720 o. ( ISBN 978-2-916641-66-9 ) , p. 512-514
- Párizsi Val de Marne Egyetem - 2000 - Szakdolgozat az orvostudomány doktorának állami diplomájához (1.2.2. Cím) [ Olvassa el online ]
- (in) Cox-Singh J, Davis TM, Lee KS, Shamsul SS Matusop A Ratnam S, Rahman HA Conway DJ, Singh B, "A Plasmodium knowlesi malária emberekben széles körben elterjedt és potenciálisan életveszélyes " , Clin Infect Say , vol. . 46, n o 22008, P. 165-71. ( PMID 18171245 , PMCID PMC2533694 , DOI 10.1086 / 524888 , online olvasás [html] )
- Marc Gentilini, trópusi orvoslás , Párizs, Flammarion Medicine-Sciences,1993, 928 p. ( ISBN 2-257-14394-9 ) , p. 101.
- (in) Egereken végzett vizsgálat eredményei DOI : 10,1038 / nm.2368
- NCBI - Taxonómia böngésző (Navigátor a fajkülönbségek genetikai kódjairól Plasmodium falciparum ) [ (in) online olvasható ]
- P. Bartolucci, " hemogiobinopátiák: előnyt a malária ellen, de a kockázata a súlyos betegségek ", La Revue du Praticien , vol. 64,2014. október, P. 1110-1011
- (in) Denis Pierron , Margit Heiske , Harilanto Razafindrazaka és Veronica Pereda-loth , " Erős szelekció az afrikai származás elmúlt évezredében Madagaszkár összekevert lakosságában " , Nature Communications , 1. évf. 9, n o 1,2018. március 2, P. 932 ( ISSN 2041-1723 , PMID 29500350 , PMCID PMC5834599 , DOI 10.1038 / s41467-018-03342-5 , online olvasás , hozzáférés : 2020. november 8. )
- CNRS - Malária - A P. vivax parazita megfertőzi az eddig rezisztensnek tartott populációkat - 2010. március 16. [ (fr) online olvasható ]
- (a) Carolina Lopez, Carolina Saravia et al. „A genetikai alapú maláriával szembeni rezisztencia mechanizmusai” Gene 2010; 467 (1-2): 1-12.
- Nicolas Vignier, " Az egyszerű malária támadások kezelése, terápiás vészhelyzet ", La Revue du Praticien , vol. 69,2019. február, P. 152-158
- Johann Cailhol, „ Malária ”, The Practitioner's Review , vol. 64,2014. december, P. 1457-1468
- tól Fritz H. Kayser ( transl. Német), Pocket Manual of Medical Microbiology , Paris, Flammarion Médecine-tudományok,2008, 764 p. ( ISBN 978-2-257-11335-1 ) , p. 597-599.
- Marc Gentilini 1994, op. id., p. 95.
- Marc Gentilini 1993, op. cit., 1. o. 103-106.
- A. Manuila, Francia orvostudományi és biológiai szótár , t. II., Párizs, Masson,1971, P. 207-210
- A WHO által elfogadott súlyos malária kritériumai [ olvassa el online ] , p. 15.
- Trampuz A, Jereb M, Muzlovic I, Prabhu R, „Clinical review: Súlyos malária”, in Crit Care , vol. 7, n o 4, p. 315-23, 2003 [ online olvasás ]
- Kain K, Harrington M, Tennyson S, Keystone J, „Importált malária: a diagnózis és kezelés kezelésének problémáinak prospektív elemzése” Clin Infect Dis . 1998, vol. 27, n o 1, o. 142-9.
- Stéphane Jauréguiberry, " Access malária ", La Revue du Praticien - általános orvoslás , köt . 21, nincs . 754/755,2007. január 16, P. 23-28.
- Redd S et al., „Klinikai algoritmus a Plasmodium falciparum malária kezelésére gyermekeknél”, Lancet , vol. 347, n o 8996, p. 223-7, 1996.
- American Journal of Public Health "Közösségi egészségügyi dolgozók teljesítménye a gyermekkori megbetegedések kezelésében: Siaya körzet, Kenya, 1997-2001", 2001. október [ (in) online olvasható ]
- (in) Pattanasin S. et al. „Egy új plazmodium-laktát-dehidrogenáz vizsgálat (OptiMAL-IT) kiértékelése a malária kimutatására” Transact Royal Soc Trop Med . 2003, vol. 97. o. 672-4.
- RollBackMalaria - Fogyóeszközök és nem gyógyászati termékek malária ellen - Szeminárium 2006. március 5. és 9. között, Dakar [ olvasható online ]
- (en) Ling IT. et al. „Antitestek a Plasmodium falciparum glutamát -dehidrogenázához ” Parasitology 1986, vol. 92. o. 313-24.
- „ Gyors diagnosztikai tesztek a malária ellen ” , a medecinetropicale.free.fr oldalon ,2018
- (in) Adak T, Sharma V, V Orlov, "Tanulmányok a Plasmodium vivax relapszus mintázatáról Delhiben, India", Am J Trop Med Hyg , vol. 59, n o 1, o. 175-9, 1998
- Marc Gentilini 1994, op. cit., p. 109.
- Marc Gentilini 1994, op. cit., 1. o. 107-109.
- Bénédicte Girard, " Láz és terhesség ", La Revue du Praticien , vol. 57,2007. március 31, P. 665-669
- „ WHO | The World Malaria Report 2019 at a Glance ” , a WHO-n (hozzáférés : 2019. december 15. )
- (in) Athena P. Kourtis, " Terhesség és fertőzés " , The New England Journal of Medicine , vol. 370, n o 23,2014. június 5, P. 2211-2218.
- (in) Zhi-yong Tao Qiang Fang , Xue Liu és Richard Culleton , " Veleszületett malária Kínában " , PLoS Neglected Tropical Diseases , vol. 8, n o 3,2014. március 13( ISSN 1935-2727 , PMID 24626148 , PMCID 3953009 , DOI 10.1371 / journal.pntd.0002622 , online olvasás , hozzáférés : 2019. december 13. )
- (en) Jane Crawley, " Malária gyermekekben " , Lancet , vol. 375,2010. április 24, P. 1468-1481.
- (in) Lauren M. Cohee és Miriam K. Laufer , " Malária gyermekeknél " , Észak -Amerika gyermekklinikái , vol. 64, n o 4,2017. augusztus, P. 851–866 ( ISSN 0031-3955 , PMID 28734514 , PMCID 5733786 , DOI 10.1016 / j.pcl.2017.03.004 , online olvasás , hozzáférés 2019. december 15. )
- Tania Ikowsky, "Importált malária csecsemőknél ", La Revue du Praticien - Médecine générale , vol. 23, n o 824,2009. június 16, P. 431-432
- (in) Kimberly E. Mace és Mr. Paul Arguin , " malária felügyelet - Amerikai Egyesült Államok, 2014 " , MMWR Felügyeleti Összefoglalók , vol. 66, n o 12,2017. május 26, P. 1–24 ( ISSN 1546-0738 , PMID 28542123 , PMCID 5829864 , DOI 10.15585 / mmwr.ss6612a1 , online olvasás , hozzáférés : 2019. december 15. )
- Marc Gentilini 1994, op. id., p. 110.
- (en) Federica Verra , Andrea Angheben , Elisa Martello és Giovanni Giorli , „ A transzfúzióval átvitt malária szisztematikus áttekintése nem endémiás területeken ” , Malaria Journal , vol. 17,2018. január 16( ISSN 1475-2875 , PMID 29338786 , PMCID 5771189 , DOI 10.1186 / s12936-018-2181-0 , online olvasás , hozzáférés : 2019. december 16. )
- F. Denis, Baktériumok, gombák és paraziták, amelyek anyáról gyermekre terjednek, John Libbey Eurotext, 2002, p. 376.
- (en) Ehsan Ahmadpour , Masoud Foroutan-Rad , Hamidreza Majidiani és Sirous Mehrani Moghaddam , „ Transzfúzióval átvitt malária: szisztematikus áttekintés és metaanalízis ” , Open Forum Infectious Diseases , vol. 6, n o 7,2019. június 11( ISSN 2328-8957 , PMID 31334300 , PMCID 6634438 , DOI 10.1093 / ofid / ofz283 , online olvasás , hozzáférés : 2019. december 16. )
- J. Ranque: "A transzfúzió utáni malária: a jelenlegi helyzet" .
- François Lefrère, „ Jelenlegi transzfúziós kockázatok ”, La Revue du Praticien - Médecine générale , vol. 27, n o 894,2013. január, P. 74-75
- " Malária: vélemény a transzfúzió biztonságáról és transzplantációiról " , a hcsp.fr oldalon ,2019. szeptember, P. 7-8
- Nicolas Vignier, " A malária sajátos formái ", La Revue du Praticien , vol. 69,2019. február, P. 159-161
- (in) Danielle I. Stanisic , James S. McCarthy és Michael F. Good , " Controlled Human Malaria Infection: Applications, Advances and Challenges " , Infection and Immunity , Vol. 86., n o 1,2017. december 19( ISSN 0019-9567 , PMID 28923897 , PMCID 5736798 , DOI 10.1128 / IAI.00479-17 , online olvasás , hozzáférés : 2019. december 16. )
- (en) Mockenhaupt F. és mtsai. „A súlyos malária megnyilvánulása és kimenetele Észak-Ghánában” Am J Trop Med Hyg. 2004; 71 (2): 167-72.
- elavult gyógyszerek késleltetik a malária elleni győzelmet - A Daily Nation 2009. június 30-i cikke [ (in) online olvasható ]
- mindig a magánklinikák régebbi kezeléseket alkalmaznak - a Daily Nation 2009. április 23-i cikke [ (in) online olvasható ]
- BEH - A 2001-ben és 2002-ben Franciaországba behozott malária kemoszenzitivitása (2004. február 3-i cikk) [ (en) online olvasható ]
- (in) Nicholas J. White, " malária - Time to Act " , New Eng. J. Med. , vol. 355,2006. november 9, P. 1956-1957 ( online olvasás )
- (in) K. Laufer, PC Thesing, ND Eddington, R. Masonga, FK Dzinjalamala, SL Takala, TE Taylor és CV Ploughe, " Chloroquine Antimalarial Efficacy Return Malawi " , New Engl. J. Med. , vol. 355,2006. november 9, P. 1959-1966 ( online olvasás )
- (in) Shweta Sinha , Bikash Medhi és Rakesh Sehgal , " A gyógyszerrezisztens malária kihívásai " , Parasite , vol. 21,2014, P. 61 ( ISSN 1776-1042 , DOI 10.1051 / parazita / 2014059 )
- (in) Brian KS Yeung , Bin Zou , Matthias Rottmann et al. , „ Spirotetrahidro béta-karbolinok (spiroindolonok): A hatékony és orálisan hatékony vegyületek új osztálya a malária kezelésére ” , J. Med. Chem. , vol. 53, n o 14,2010. június 22, P. 5155-5164 ( összefoglaló ).
- (en) Nicholas J. White , Sasithon Pukrittayakamee Aung Pyae Phyo et al. , " Spiroindolone KAE609 Falciparum és Vivax malária esetén " , N. Engl. J. Med. , N o 376,2014. július 31, P. 404-410 ( összefoglaló ).
- Nobutaka Kato (2016) A sokszínűség-orientált szintézis új, többlépcsős maláriaellenes inhibitorokat eredményez ; Természet ; doi: 10.1038 / nature19804, feltöltve: 2016. szeptember 07., hozzáférés: 2016. szeptember 10
- Lon CT, Tsuyuoka R, Phanouvong S és mtsai. „Hamisított és nem megfelelő maláriaellenes gyógyszerek Kambodzsában”, Trans R Soc Trop Med Hyg , vol. 100, n o 11, p. 1019–24, 2006.
- (in) US Pharmacopeia, hamis maláriaellenes szereket találtak Yunan tartományban, Kínában 2004 " http://www.uspdqi.org/pubs/other/FakeAntimalarialsinChina.pdf " ( Archívum • Wikiwix • Archive.is • Google • Mi a teendő? )
- (in) Newton PN, Green MD, Fernández FM Day JSP, NJ White, "Hamisított fertőzésellenes gyógyszerek", Lancet Infect Dis , vol. 6, n o 9, p. 602-13, 2006
- BBC News, 2007. augusztus 17. [ online olvasás ]
- Kevin Hull, Malária: Fever Wars , PBS Documentary, 2006 “ http://www.wgbh.org:81/cgi-bin/nph-algs.cgi/000000A/http/www.wgbh.org/schedules/program- info? program_id = 2682027 & episode_id = 2682029 » ( Archívum • Wikiwix • Archive.is • Google • Mi a teendő? )
- Barat, „Négy malária sikertörténet: hogyan sikerült sikeresen csökkenteni a malária terheit Brazíliában, Eritreában, Indiában és Vietnamban”, Am J Trop Med Hyg , vol. 74, n o 1, p.12-16 2006.
- WHO álláspontja a DDT 2005 használatáról [ online ]
- Réunion prefektúra - Egészségügyi és Szociális Ügyek Osztálya - A szúnyogok elleni küzdelem - 2006 [ online olvasás ]
- World Health Organization , tervezés malária ellenőrzési programok: A gyakornok útmutató , ed. ideiglenes, WHO , Genf , 2003 , p. 128 [ online olvasás ]
- " Mi az a denevér?" » , A www.nuitdelachauvesouris.com oldalon
- "A Science folyóiratban megjelent szúnyoggenom- szekvenálás megnyitja az utat a malária leküzdésének új eszközei felé" Eurekalert.org , 2002. október 2. [ online olvasás ]
- (in) Smit MR, Ochomo EO Aljayyoussi G és munkatársai: " A mosquitocid nagy dózisú ivermektin biztonságossága és hatékonysága dihidroartemisinin-piperakinnel együtt alkalmazva komplikáció nélküli malária esetén szenvedő kenyai felnőtteknél (IVERMAL): randomizált, kettős-vak , placebo-kontrollos vizsgálat ” , The Lancet Infectious Diseases , vol. 18, n o 6,2018. március 27, P. 615-626 ( DOI 10.1016 / s1473-3099 (18) 30163-4 , online olvasás )
- (in) EJ Kweka F. Mosha Lowassa A. és mtsai. " Tanzánia északkeleti részén található szúnyogriasztó növények áttekintésének néhány áttekintése . Etnobotanikai tanulmány " , Malaria Journal , Vol. 7,2008, P. 152 ( DOI 10.1186 / 1475-2875-7-152 )
- Saltidin - Műszaki információk (hu) “ http://www.bayrepel.com/?501A1 ” ( Archívum • Wikiwix • Archive.is • Google • Mit kell tenni? )
- Antwerpeni Trópusi Orvostudományi Intézet-Egészségügyi tanácsok az utazók számára, az orvosi szakmának szánt kiadás 2007-2008 [[ http://www.itg.be/ITG/Uploads/MedServ/fmedasso.pdf online olvasás]]
- ITG (Instituut voor Tropische Geneeskunde-Az egészséged utazás közben-malária (2008. augusztus verzió) [ online olvasás ]
- Belga Farmakoterápiás Információs Központ-megjegyzések, tetraciklinek adagolása [ online ]
- Belga Farmakoterápiás Információs Központ-Megjegyzések, a maláriaellenes szerek adagolása-Directory "specialitás neve" "L" betűvel kezdődik [ online olvasás ]
- Belga Farmakoterápiás Információs Központ-Megjegyzések, maláriaellenes szerek adagolása-Könyvtár "a szakterület neve" "M" betűvel kezdődik [ online olvasás ]
- cikke The Standard május 8, 2010 - Küzdelem a malária SMS [ (a) olvasható online ]
Lásd is
Bibliográfia
- Jacques Verdrager, WHO és malária: egy maláriára szakosodott orvos visszaemlékezései . - L'Harmattan, koll. „A tudomány szereplői”, Párizs, 2005 ( ISBN 2-7475-8246-9 )
- „Travelers egészségének és egészségügyi ajánlások 2005” , Heti járványügyi közleményt , n o 24-25 / 2005 ( 2005. június 14) [ online olvasás ]
- (fr) Robert W. Snow és mtsai. „A Plasmodium falciparum malária klinikai epizódjainak globális eloszlása ”, Nature , vol. 434, n o 7030 (10 2005 március), p. 214-217 [ (en) online előadás ]
- Marie Josserand Debacker, Malária: történelem, mítoszok, hiedelmek és kapott ötletek , gyakorlati tézisek, Orvostudomány, Párizs XII , 2000 [ online olvasás ]
- Serge Paul Eholié, Emmanuel Bissagnéné és Pierre-Marie Girard (rend.), A malária terápiás emlékezete Afrikában , Doin, IMEA, Párizs, 2008, 139 oldal ( ISBN 978-2-7040-1253-4 )
- Christian Lengeler, Jacqueline Cattani és Don de Savigny (szerk.), Fal a malária ellen: Valami új a malária okozta halálesetek megelőzésében , Nemzetközi Fejlesztési Kutatóközpont, Ottawa; Egészségügyi Világszervezet, Genf, 1997, 220 oldal ( ISBN 0-88936-831-7 )
- Jean Mouchet, Pierre Carnevale, Marc Coosemans et al. A malária biodiverzitása a világban , J. Libbey Eurotext, Montrouge, 2004, 428 oldal ( ISBN 2-7420-0528-5 )
Filmográfia
- Malaria, a néma hekatomb , dokumentumfilm, Bernard Germain és Jean Vercoutère rendezésében, a Mosaïque Films (Párizs) gyártója és az ADAV terjesztette, 2000, 54 perc (VHS)
- Les Faucheurs de Palu , 52 perces dokumentumfilm Patrice Desenne rendezésében, producere az Effervescence, France 5, Public Senate, IRD.
- Malária: Vizsgálat a gaboni erdőben egy film a malária állati eredetéről (16 perc), IRD.
Kapcsolódó cikkek
- Martin Shkreli és Daraprim botrány
- A malária világnapja
- Madár malária
- Malária elleni védekezés
- Globális Alap az AIDS, a tuberkulózis és a malária elleni küzdelemhez
- DNDi (az elhanyagolt betegségek kezelésére irányuló kezdeményezés)
- Pontine mocsarak
- Atabrine
- Nemzetközi Fejlesztési Egyesület
- Diklór-difenil-triklór-etán
Külső linkek
- Hatósági nyilvántartások :
- Közlemények az általános szótárakban vagy enciklopédiákban :
- Egészségügyi források :
- NCI szinonimaszótár
- Orphanet
- (en) Az alapellátás nemzetközi osztályozása
- (en) Betegségek Ontológia
- (en) BetegségekDB
- (en + es) Genetikai és ritka betegségek információs központja
- ( fr ) Mendeli örökség az emberekben
- ( fr ) Mendeli örökség az emberekben
- (en) Orvosi tárgyak címsorai
- (hu + es) MedlinePlus
- (cs + sk) WikiSkripta
- WHO oldal
- Malária Atlasz projekt
- en) a maláriának szentelt európai BIOMALPAR webhely